Акне и его распространенное следствие постакне представляют собой довольно острую часто встречающуюся дерматологическую проблему. Под термином «акне» подразумевают угревую сыпь или воспаление сальных желез и волосяных фолликулов, что сопровождается образованием многочисленных прыщей разной величины и типа. Чаще всего это заболевание встречается у подростков, протекает годами и сложно поддается лечению. Хотя также оно может развиваться и уже во взрослом возрасте, в том числе после 30—35 лет.
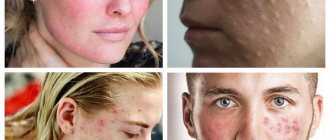
По последним данным от акне страдает в большей или меньшей мере 85% людей, а в 15—30% случаев заболевание протекает в тяжелой форме и требует сложного длительного комплексного лечения. Акне поражает те участки кожи, на которых больше всего сосредоточено сальных желез. Поэтому очень часто оно поражает лицо, что вызывает серьезные психологические комплексы. Но также угри могут наблюдаться и на других частях тела, в частности спине. При этом одним из распространенных осложнений заболевания является постакне, т. е. устойчивые изменения кожи в виде пятен, а чаще рубцов разной величины, бороться с которыми крайне сложно, но все же возможно.
Что такое акне?
Чаще всего болезнь поражает кожу лица, верхних отделов спины, груди, реже кожу плеч и предплечий.
Проблема угревой болезни особенно актуальна в подростковом возрасте, проявляясь на коже виде красных воспалительных узелков, гнойничков, черных точек, а иногда и кист. Но сейчас нередко акне страдают и люди более старшего возраста. Достаточно часто заболевание появляется у спортсменов, употребляющие стероидные препараты.
Акне — это заболевание, связанное с повышением выделения кожного сала, увеличением и закупоркой сальных желез. Воспалительное заболевание желёз кожи, чаще всего локализирующееся в области лица, спины, груди. Согласно данным литературы, акне встречается примерно у 85% людей в возрасте от 12 до 25 лет, однако в разных популяциях эти показатели могут варьировать в пределах 35-90%. У людей старше 25 лет частота заболевания составляет 11%, при этом иногда оно встречается и у пациентов старше 40 лет. Как правило, под прицелом акне находятся пациенты всех рас и обоих полов, однако чаще всего проявляться симптомы начинают в подростковом возрасте. Среди пациентов более старшего возраста преобладают женщины. В настоящее время существуют эффективные способы лечения, которые позволяют значительно уменьшить проявление симптомов и даже полностью вылечить акне. Кроме того, косметические средства и процедуры позволяют уменьшить или полностью убрать рубцы и изменения цвета кожи, связанные с появлением на коже прыщей и угревой сыпи.
Классификация
Хроническая болезнь имеет классификацию. Отличается возрастом пациента.
| Возраст | Описание |
| Юность | Образование комедонов, папул, пустулезов, кистообразных прыщей, стремительное развитие угревой сыпи |
| Взрослые | Угревая сыпь: поздняя, инверсная, спортивная, шаровидной формы |
| Детство | Угревая сыпь новорожденных, приобретенные детские |
Комедольная форма – предшественник папуло-пустулезного этапа развития угревой сыпи. Стабильное развитие с 8 лет. Увеличивается показатель сальности, волос. Образование в сальных железах микрокомедон, перерастающих в закрытый тип.
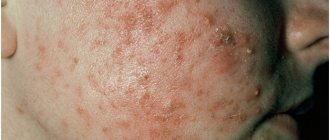
Образование папуло-пустулезной формы характеризуется обильным высыпанием по всем участкам тела. Тяжелые проявления формируют рубцевание на поврежденных участках воспалительного процесса.
Узловое течение усложнеяет болезнь стремительным появлением прыщей. Локализация в области спины.
Причины:
- Генетика. Предрасположенность к угревой болезни, можно унаследовать от близких и не очень близких родственников. Именно поэтому некоторые люди не следят за кожей, а угри их не атакуют.
- Неполадки в эндокринной системе. Железы вырабатывают больше сала, усиливается ороговение кожи, а это, в свою очередь, способствует закупориванию пор и появлению угрей.
- Инфекция. Propionibacterium acnes (P. acnes) обитает на поверхности кожи в норме. Именно она способствует воспалению закупоренных сальных желез.
- Неправильный уход за кожей. Очень важно правильно подобрать средства базового ухода за кожей. Нельзя мыть лицо мылом и другими щелочными моющими средствами, так как мыло пересушивает кожу, обезвоживает, обезжиривает ее. Коже от этого не комфортно и она, чтоб себя защитить и восстановить свои барьерные свойства, начинает еще сильнее вырабатывать кожное сало, усугубляя проявления болезни. По тем же причинам, к усилению салоотделения приводит и регулярное использование для очищения кожи спиртовых растворов и лосьонов.
- Заболевания желудочно-кишечного тракта. Механизмы этой взаимосвязи могут быть различны, а в ряде случаев остаются до конца непознанными.
- Курение. Доказано, что у курящих людей акне протекает гораздо тяжелее, чем у некурящих.
- Влияние психо-эмоциональных перегрузок. Известно, что на фоне стрессов происходит усиление салоотделения, что ухудшает течение угревой болезни.
Угревая сыпь
часто ассоциируется с патологией внутренних органов. Проблемы с желудком и кишечником (язва, гастрит и колит), а также запоры приводят к обострению заболевания, появлению новых угревых элементов на лице. Угри на лице в области носа, подбородка и щек могут быть связаны с нарушением функций половых желез (чаще у женщин, больных аднекситом). Заболевание обостряется при приеме горячей, острой пищи, алкогольных напитков. При недостатке в организме у женщин женских половых гормонов эстрогенов и при избытке мужских половых гормонов появляются угри на спине, груди и лице. Угревая сыпь возникает и при длительном приеме препаратов, содержащих йод, бром, кортикостероиды, а также при профессиональных загрязнениях кожи, например, смолой, дегтем, нефтью, соединениями хлора и пр. Термин «угревая болезнь» появился у специалистов не так давно. Он указывает на то, что появление угрей — это не только возникновение высыпаний на коже, но и изменение состояния всего организма. Описаны угри у спортсменов и культуристов, принимающих анаболические препараты.
Этиопатогенез вульгарных угрей сложный. В развитии заболевания главную роль играют следующие факторы:
- сверхактивность сальных желе;
- ороговение устьев и закупорка сальных желез;
- деятельность сапрофитной микрофлоры кожи;
- воспалительный процесс.
В протоках сальных желез образуются микрокомедоны — сально-роговые пробки, которые клинически никак не проявляются. Дальнейшее скопление секрета и его давление на закупоренную воронку фолликула приводит к образованию кистозной полости в нижней части воронки волосяного фолликула и появлению клинических признаков болезни в виде закрытых комедонов. Постоянное накопление сальных и роговых масс внутри фолликула и давление их на окружающие ткани в конечном итоге приводит к атрофии сальной железы, а также к расширению устья волосяного фолликула. Так образуются открытые комедоны.
По современным представлениям, бактерии не являются непосредственной причиной заболевания, они лишь провоцируют местные воспалительные процессы. На коже и в волосяных фолликулах постоянно присутствуют такие сапрофитные микроорганизмы, как липофильные грибы рода Pytirosporum, Staphylococcus epidermidis и Propionibacterium acnes. Наибольшую роль в развитии воспаления при угревой болезни играют Propionibacterium acnes — грамположительные неподвижные липофильные палочки, которые являются факультативными анаэробами. Закупорка устья волосяного фолликула и скопление кожного сала внутри него создают предпосылки для размножения этих микроорганизмов внутри воронки волосяного фолликула. Постоянное размножение P. acnes в фолликуле, которое обнаруживается на стадии микрокомедонов, приводит к повышению активности метаболических процессов, а следствие этого — выделение медиаторов воспаления.
Большинство частот заболеваний акне принадлежат к категориям acne comedonica и acne papulopustulosa. Все другие типы встречаются значительно реже.
Различают 4 степени тяжести угревой болезни:
- Поражены одна или две области лица. Наблюдаются открытые и закрытые комедоны при значительном преобладании открытых комедонов. Имеются единичные поверхностные папулы и пустулы.
- Поражено несколько областей лица и тела. Большое количество открытых и закрытых комедонов. Единичные папулы и пустулы.
- На фоне открытых и закрытых комедонов диагностируется большое количество глубоких пустул и папул. Распространена гиперемия пораженных областей за счет выраженной воспалительной реакции. Существуют явления постакне: рубцы, застойные пятна, гиперпигментация.
- Наблюдаются крупные (более 5 мм в диаметре) синюшно-багровые болезненные инфильтраты, конглобатные элементы (нескольких крупных узлов, расположенных рядом, соединенных свищевыми ходами), крупные кисты, разрешающиеся с образованием грубых атрофических рубцов.
Виды акне
Акне вульгарные (acne vulgaris, юношеские угри, угревая болезнь)
– хроническое заболевание сальных желез и волосяных фолликулов, развивается на фоне возрастной гиперфункции сальных желез под влиянием гонадотропных гормонов, встречается у 85% лиц в возрасте от 12 до 25 лет и у 11% лиц старше 25 лет. В возникновении акне играют роль четыре взаимосвязанных фактора: фолликулярный гиперкератоз; гиперфункция сальных желез; микробная колонизация Propionbakterium acnes, Staphylococcus epidermis, Malassezia furfur; воспаление и иммунный ответ. На характер и объем секреции сальных желез влияют половые гормоны – андрогены.
Комедоны (comedo sou acne comedonica)
— первичные невоспалительные элементы, образующиеся в результате закупорки устьев волосяных фолликулов. Подразделяются на микрокомедоны, открытые и закрытые комедоны. На начальном этапе развития акне микрокомедон трансформируется в закрытый комедон. Закрытым называют комедон который не имеет свободного сообщения с поверхностью кожи. Затем, при постепенном увеличении объема кожного сала, некоторые из закрытых комедон развиваются в открытые комедоны.
Микрокомедоны
— физиологическое явление. Микрокомедоны являются первичными микроскопическими скоплениями секрета сальной железы, образовывающимися вследствие частичной закупорки выхода из фолликулы корнеоцитами (клетками кожи, формирующими её поверхность). Микрокомедоны практически не видны на поверхности кожи.
Закрытые комедоны
— скопление секрета сальных желез и его давление на закупоренную воронку фолликула приводит к образованию кистозной полости диаметром от 0,1 до 3 мм в нижней части воронки волосяного фолликула и появлению клинических признаков болезни в виде закрытых комедонов. Характерным признаком закрытых комедонов является образование узелков под поверхностью кожи. Закрытые комедоны не имеют свободного сообщения с поверхностью кожи, воспалительные процессы не выражены, однако созданы благоприятные бескислородные условия для развития бактерий, а именно для размножения P. acnes. Закрытые комедоны называют «бомбой с часовым механизмом». Если над комедоном находится тонкий слой кожи, это и называется закрытым комедоном или белой точкой.
Открытые комедоны
— вследствие постоянного накопления секрета сальной железы и корнеоцитов в устье фолликулы происходит атрофия сальной железы и расширение устья волосяного фолликула. Образовывается открытый комедон или черно-точечный угорь (черная точка). Поскольку секрет сальной железы перенасыщен корнеоцитами он становится густым и не может выводиться на поверхность. Черный цвет той части секрета, которая видна через расширенное устье волосяного фолликула, обусловлен не экзогенным загрязнением или окислением кожного сала, как считалось ранее, а меланином. Комедоновая пробка состоит из плотно упакованной решетки, из сотен плотно сцепленных корнеоцитов, сала, многочисленных пропионовых бактерий, стафилококков и апикально расположенных питироспорум.
Папулезные и папуло-пустулезные угри
являются следствием развития воспаления различной степени выраженности вокруг открытых или закрытых комедонов. При легкой форме заболевания папуло-пустулезные угри разрешаются без образования рубца. При значительной выраженности воспалительной реакции, сопровождающейся повреждением структур дермы, возможно образование рубцов на месте воспалительных элементов.
Папулезные и папуло-пустулезные угри
— вторичные воспалительные элементы. Клинически представлены в виде розовых узелков — папул диаметром 2-5мм, образовывающихся на месте комедона. При дальнейшем развитии на вершине образовывается конусообразная пустула. Затем содержимое пустулы — гнойный экссудат ссыхается в корочку или вскрывается с выделением на поверхность кожи. После регресса на месте пустул образуются пигментные пятна или мелкие рубчики.
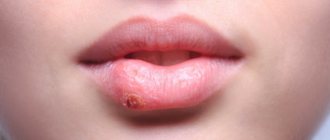
Индуративные угри (acne indurata)
— более тяжелая форма папуло-пустулезных угрей. Отличается тем, что очаг воспаления находится довольно глубоко (глубокий инфильтрат), а папулы твердые. При этом воспалительный процесс затрагивает и окружающие ткани, в основном из-за множественности высыпаний. Регрессируют подобные узлы атрофическими или индуративными рубцами со стойкой пигментацией кожи, но при надлежащей системной терапии рассасываются полностью, хоть и значительно медленнее, чем обычные папуло-пустулезные угри. В большинстве случаев лечение данного типа акне аналогично лечению папуло-пустулезных угрей. Нередко индуративные и флегмонозные угри называют узловатокистозными. Узловатокистозные угри являются признаком довольно тяжелого течения угревой болезни.
Флегмозные угри
— при дальнейшем развитии, в местах образования индуративных угрей (инфильтрат здесь в виде местных уплотнений и увеличений объема тканей вследствие скопления в них гноя) образуются кистозные полости, наполненные гноем, которые могут сливаться между собой, образуя области. В специализированной литературе индуративные и флегмонозные угри часто называют узловатокистозными.
Узловатокистозные угри
являются признаком довольно тяжелого течения угревой болезни. Конглобатные угри также свидетельствуют о тяжелом течении угревой болезни. Они характеризуются постепенным появлением множественных обширных, глубоко расположенных узловатокистозных элементов, которые сообщаются между собой, а также крупными сгруппированными комедонами. Очаги поражения могут располагаться не только на себорейных участках, но и захватывать кожу спины, живота, конечностей, за исключением ладоней и подошв. Исходом разрешения большинства элементов являются нормо-атрофические, гипертрофические и келоидные рубцы. Проявления этого заболевания, как правило, не уменьшаются после периода полового созревания, они могут рецидивировать вплоть до 40-летнего возраста, а иногда и в течение всей жизни.
Молниеносные угри (acne fulminans)
представляют собой редкую и тяжелую форму угревой болезни. Заболевание возникает чаще у юношей в возрасте 13-18 лет, страдающих легкой папуло-пустулезной, реже — узловатокистозной формой угрей, и характеризуется внезапным началом, появлением язвенно-некротических элементов (преимущественно на туловище) и общими симптомами. Некоторые авторы рассматривают acne fiilminans как острый язвенный вариант acne conglobata, однако большинство исследователей считают, что такая форма заболевания наиболее близка к гангренозной пиодермии.
Инверсные угри
связаны с вторичным поражением апокринных потовых желез, которые, как и сальные железы, связаны с волосяными фолликулами. Первоначально возникает окклюзия и разрыв стенки волосяного фолликула, воспалительный инфильтрат вокруг остатков фолликула, а апокринные потовые железы вовлекаются в процесс вторично. Из очагов поражения можно высеять различные бактерии, но их относят к вторичной инфекции. Заболевание развивается после периода полового созревания и нередко сочетается с тяжелыми формами акне. Предрасполагающими факторами могут быть трение или зуд в различных локализациях (подмышечные впадины, область промежности, пупка, ареол сосков грудных желез).
Разновидностью экзогенных угрей
можно считать механические акне, которые возникают у лиц, предрасположенных к заболеванию. Их появление связано с давлением и трением (простой дерматит), вызывающими механическую обструкцию отверстий фолликулов. Примером может служить длительное давление головного убора, спортивного шлема, гипсовой повязки, постельного белья у обездвиженных больных, особенно при повышенной потливости.
Розовые угри (acne rosacea)
характеризуются отсутствием комедонов, локализацией исключительно на лице, более поздним началом (> 30 г. ж.) и наличием телангиектазий. Заболевание развивается на фоне ангионевроза сосудов, часто паразитирует клещ демодекс.
Весеннее акне (acne mallorca)
проявляется циклично в период повышенной радиации ультрафиолетовых лучей (весна, лето). Элементы однородной сыпи в виде мелких розовых узелков (обычно с отсутствием комедонов и пустул) располагаются лишь на незащищенных от солнца участках кожи (лицо, верхняя часть плечей и спины) и быстро затихают после прекращения облучения.
Постакне
– стойкие изменения кожи на месте разрешившихся угревых элементов. Проявляются расширенными порами, расширенными стенками капилляров, неравномерной пигментацией, эритематозными застойными пятнами, неровной текстурой и микрорельефом кожи, атрофическими, келоидными и гипертрофическими рубцами вследствие деструктивных процессов в дерме. Последствия акне (постакне) можно вылечить только специальными методами.
Лечение угревой болезни
Не существует единой схемы лечения, поэтому лучше всего обратиться к дерматологу-косметологу. После осмотра и при необходимости врач:
- Назначит анализы, которые могут помочь в установлении причины акне.
- Назначит курс наружного лечения и, при необходимости, в зависимости от тяжести угревой болезни, системные, принимаемые внутрь, препараты.
- Разработает программу по очищению, тонизированию и увлажнению кожи. Подберет косметические средства для ежедневного ухода, посоветует декоративную косметику, тональные основы, солнцезащитные средства.
- Назначит косметологические процедуры, которые снимут воспаление, помогут справиться с последствиями акне.
- Поможет разработать индивидуальную диету, нацеленную на очищение, оздоровление всего организма, а значит, и кожи.
Лечение акне
Пациентам следует быть готовыми к тому, что лечение акне лица, как и других частей тела, будет достаточно длительным. Оно всегда носит комплексный характер и подбирается для каждого больного в индивидуальном порядке. В первую очередь всем пациентам рекомендуется ограничить время пребывания на солнце и использовать солнцезащитные кремы с высоким SPF-фактором, которыми нужно будет тщательно обрабатывать лицо за четверть часа до выхода на улицу в солнечные дни, в том числе в холодное время года. Также обязательно назначается диета, заключающаяся в исключении откровенно вредных продуктов, жареной и жирной пищи. В остальном тактика лечения акне во многом определяется в зависимости от его степени.
Так, при легкой форме обычно назначается только наружная терапия. Она заключается в:
- регулярных механических чистках лица, проводимых квалифицированным дерматокосметологом в условиях медицинского учреждения, но ни в коем случае не салона красоты или на дому;
- курсе химических пилингов, в качестве которых может быть выбран салициловый, пировиноградный, что зависит от особенностей кожи;
- использование кератолитиков, антибактериальных, противовоспалительных средств для наружного применения, ретиноидов.
Выдавливать самостоятельно комедоны и воспалительные элементы категорически запрещено, так как это не только повышает риск развития постакне, но и может осложниться присоединением вторичной инфекции и даже развитием сепсиса.
При акне лица средней тяжести в дополнение к вышеописанным средствам назначается системная терапия, заключающаяся в приеме антибиотиков, гормональных препаратов, в том числе пероральных контрацептивов (женщинами). Выбор препаратов напрямую зависит от результатов диагностики и обнаруженных заболеваний, которые стали причиной развития акне.
Иногда лечение дополняют поверхностной криотерапией, лазеротерапией, дарсонвализацией.
При тяжелой форме заболевания назначаются препараты на основе изотретиноина. Но поскольку он может провоцировать ряд нежелательных последствий, лечение им осуществляется под постоянным контролем дерматолога. Также обязательно на фоне применения этого препарата женщинам детородного возраста назначаются надежные средства контрацепции.
Нередко пациентам дополнительно требуется помощь психолога, так как акне и постакне провоцируют возникновение серьезных комплексов и накладывают серьезный отпечаток на психическое состояние больного, подрывая его уверенность в себе, приводят к депрессивным состояниям и другим нежелательным последствиям.
Можно ли избавиться от акне за один день?
Ответ — нет! И не верьте, если услышите, что это реально. Лечение акне долгий процесс, который требует систематичности от пациента и выполнения всех рекомендаций врача-дерматолога.
Настройтесь на взаимодействие с врачом. Используя индивидуальный подход и комплексное лечение, специалисты клиники «Централ Клиник» Воронеж добиваются значительного улучшения состояния кожи при акне или полностью решают проблему. Записаться на консультацию к дерматологу в Воронеже можно по телефону клиники «Централ Клиник»: +7 или в форме обратной связи, указанной на сайте. Так же запись доступна в соц.сетях.
Диагностика акне
Первичный диагноз ставится после осмотра пациента врачом-дерматологом. По внешнему виду кожа, склонная к образованию прыщей, имеет характерный сальный блеск, расширенные поры, пятна и различные высыпания. Проблемными участками при акне обычно оказываются Т-зона лица (подбородок, нос и лоб), а также плечи, верхняя часть спины и груди, реже волосистая часть головы.
Поскольку причины развития проблемы индивидуальны, пациентам рекомендуется пройти комплексное обследование, которое включает анализ крови (уровень гормонов: свободный тестостерон, дегидроэпиандростерон-сульфат, лютеинизирующий гормон, фолликулостимулирующий гормон; тест на толерантность к глюкозе) и консультации других специалистов для выявления основного заболевания, вызвавшего акне (гастроэнтеролога, эндокринолога, гинеколога).
Также проводят генетический тест на предрасположенность к акне и берут мазок с кожи для определения чувствительности к антибиотикам.
Дифференциальный диагноз проводят для исключения других кожных заболеваний (розацеа, вторичный сифилис, периоральный дерматит).