Ботулинотерапия — одна из самых безопасных методик в косметологии. Кроме того, она помогает справиться с осложнениями после других эстетических процедур и вмешательств. Каким образом, узнаем из авторитетного источника.
В декабре прошлого года состоялся Х Национальный конгресс «Пластическая хирургия, эстетическая медицина и косметология», на котором было рассмотрено множество актуальных и интересных вопросов эстетической медицины и косметологии. Целая сессия под названием «БОТО-саммит» была посвящена ботулинотерапии. Не секрет, что в эпоху «усовершенствования себя» помимо значительного роста эстетических процедур и методик, увеличивается и количество осложнений после их проведения. Поэтому особенный интерес вызвали темы о том, как можно справиться с нежелательными явлениями, о их коррекции. Выдержки из доклада «Ботулинотерапия в лечении осложнений после эстетических процедур», который представила кандидат медицинских наук, врач-невролог Центрального Института Ботулинотерапии и Актуальной Неврологии, член МООСБТ Загидат Наримановна Коновалова
, мы предлагаем вашему вниманию.
Что умеет ботулотоксин
Все знают, что инъекции ботулинического токсина (ботокс, диспорт, ксеомин, релатокс и другие препараты) позволяют расправить мимические морщины, расслабить зажимы на лице, после чего оно выглядит моложе и привлекательнее. Ботулинотерапия в косметологических целях — одна из самых популярных и частых процедур. Однако ботулинический токсин также способен стать помощником для коррекции осложнений после эстетических вмешательств. «Это удивительный по своим возможностям препарат, — говорит Загидат Коновалова. — Он может не только давать дозированную релаксацию мышцы, но и обладает обезболивающим действием, а также становится актуальным для коррекции осложнений. Их спектр весьма широк, от так называемых нежелательных явлений до тяжелых нарушений, которые могут проявиться как на лице, так и на теле. При своевременном выявлении и правильном лечении осложнения успешно корректируются».
Какие бывают осложнения после эстетических процедур:
- Аллергия
- Инфицирование
- Отек
- Гематома
- Ожог
- Тромбоз
- Некроз
- Пигментация
- Фиброз
- Неврологические расстройства
Какие осложнения лечит ботулотоксин
«Одни из самых частых осложнений после проведения различных эстетических процедур — неврологические расстройства (асимметрия, гиперкинезы, нейропатия, миоспазмы, миофасциальный болевой синдром), — отмечает Загидат Коновалова. — Они могут возникнуть и после хирургических, и после нехирургических процедур, например введения филлеров, нитевой имплантации, аппаратных воздействий. Быть временными или постоянными. При этом симптомы могут быть отсроченными (то есть проявиться не сразу), например, в результате миграции препарата, отрыва нити и так далее.
Пластические операции — это всегда нарушение целостности тканей, будь то блефаропластика, круговая пластика лица, абдоминопластика, маммопластика и так далее. Здесь врачи тоже чаще всего сталкиваются с нейропатией (симптомокомплекс, состоящий из двигательных, чувствительных, вегетативных проявлений) в результате нарушения целостности нерва по причине травмирования инструментами, компрессии (сдавливании) при отеке, гематоме, воздействии препарата, а также ишемии».
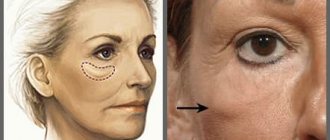
Малярные мешки под глазами: причины появления и способы лечения
Внешне старят не только морщины и брыли, но и, так называемые, малярные мешки под глазами. Их также называют скуловыми грыжами или суфами. Грыжи – это выпячивания тканей. Малярные мешки формируются из подкожно-жировой клетчатки кожи в области скул. Их часто путают с отеками на лице или мешками под глазами. И внешне они на них похожи. Скуловая грыжа располагается ниже глаза, на нососкуловой борозде. Малярные мешки не только сами по себе старят, но и искажают другие черты лица. Они придают общий болезненный вид. Так жировая ткань суфов приводит к формированию морщинок и заломов в нижней части лица, утяжеляя её. Самостоятельно они не проходят, в таких случаях необходима помощь профессионалов. Рассмотрим способы лечения малярных мешков под глазами.
Причины скуловых грыж
Малярные мешки – это чаще всего лишь индивидуальная анатомическая особенность пациента.
Однако они могут формироваться и при:
- Заболеваниях щитовидной железы, почек или печени,
- Ожогах кожи ультрафиолетом,
- Резких скачках в весе,
- Нарушенном режиме сна и бодрствования,
- Склонности к отекам,
- Потери упругости кожи (возрастные изменения, особенности кожи, длительная болезнь и др.).
Даже если устранить причину суфов, они самостоятельно могут не пройти. Для этого потребуется обратиться к врачу-косметологу.
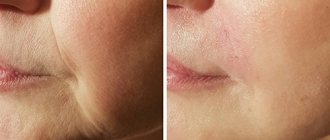
Лечение малярных мешков под глазами
В нашем Центре косметологии и массажа мы предлагаем два наиболее эффективных метода избавления от скуловых грыж – это векторный лифтинг с Радиесс и коррекция средней трети лица. Оба метода по эффективности сродни пластической хирургии, однако не столько травмируют ткани и требуют меньший срок реабилитации.
Векторный лифтинг с Радиесс. Под местной анестезией инъекционно под кожу вводится филлер. Препарат содержит в себе гидроксиапатит кальция. Это вещество активно воздействует на ткани, стимулируя их на выработку коллагена, который так необходим коже. Коллагеновые волокна как раз отвечают за упругость кожи. Она выравнивается, вправляя скуловую грыжу. Эффект заметен через 1 час после процедуры. Результат закрепляется на 1-3 года при правильном уходе за собой и соблюдении всех рекомендаций врача.
Коррекция средней трети лица. Речь идет о контурной пластике препаратами на основе гиалуроновой кислоты. Это вещество так любимо врачами-косметологами тем, что способно притягивать к себе молекулы воды. Дерма естественным образом увлажняется изнутри, за счет ресурсов самого организма. Тканям в области скул возвращается объем, в результате чего малярный мешок заполняется и кожа выравнивается. Коррекция средней трети лица моделирует весь овал за счет визуального поднятия скул и щек. Носогубная складка также камуфлируется, обеспечивая омолаживающий эффект.
Что может чувствовать пациент при осложнениях
Неврологические осложнения чаще всего происходят из-за повреждения лицевого или тройничного нервов. При нехирургических процедурах факт такого нарушения пациент может заметить в процессе проведения, что проявляется резкой болью. Лицевой нерв отвечает за двигательную активность мышц лица. При его повреждении могут наблюдаться различные расстройства двигательных функций, например, асимметрии, гиперкинезы и др.
«Также часто пациенты жалуются на нарушение чувствительности после эстетических манипуляций, — отмечает Загидат Коновалова. — Это может проявляться как гиперчувствительностью, так и онемением. А также ощущением «ползающих мушек», «волоса на лице», покалываний, жжения, боли. Такие нарушения зачастую происходят при травматизации ветвей тройничного нерва и требуют обращения в клинику к неврологу, специалисту в области неврологии лица».
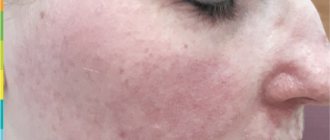
Красные пятна под глазами (вокруг глаз)
Наша кожа одной из первых реагирует на любые негативные изменения в организме. Чем чувствительнее кожный покров, тем быстрее и ярче на нем появляются признаки какого-либо заболевания. Наиболее тонкий слой кожи располагается в области вокруг глаз. Как правило, кожа в этом месте однородного цвета на тон светлее или темнее основного цвета кожи лица. Но иногда под глазами или вокруг них появляются красные пятна, которые могут сигнализировать о ряде заболеваний органов зрения или всего организма в целом.
Причины возникновения красных пятен под глазами
Вызвать появление красных пятен вокруг глаз могут разные факторы, среди которых выделяют:
- Стресс, недосып и нервное напряжение. При нормализации режима дня и восстановлении эмоционального состояния покраснения исчезают
- Дерматологические проблемы. Например, при экземе и дерматите кожа вокруг глаз не только краснеет, но и шелушится, а также может, покрывается коркой.
- Заболевания почек — камни, почечная недостаточность и другие патологии дают о себе знать появлением мешков, отеков, а также покраснений или потемнений под глазами
- Воспалительные процессы — абсцессы и флегмона (гнойное воспаление). В таких случаях покраснение сопровождается повышенной температурой тела
- Аллергическая реакция, при которой помимо покраснения появляется еще и зуд
- Авитаминоз и нездоровый образ жизни: малоподвижность, недостаточность воздуха, неправильное питание и вредные привычки нередко способствуют ухудшению состояния кожи
- Врожденные кожные аномалии.
Не забывайте, что установить истинную причину заболевания и помочь избавиться от неприятных симптомов может только профильный специалист.
Методики терапии осложнений
«Для лечения двигательных функций мышц лица ботулиническим токсином сначала определяют, какие именно мышцы повреждены, какая часть лица имеет нарушения, и выполняют серию инъекций в аналогичные мышцы на противоположной стороне лица, — продолжает Загидат Коновалова. — Таким образом достигается эстетический эффект и стимулируется двигательная активность пораженной мышцы. Результат можно наблюдать уже через 10-14 дней после инъекций.
Если имеются нарушения чувствительности, то в таких случаях может быть рекомендовано проведение лечения ботулиническим нейропротеином подкожно с двух сторон, чтобы не спровоцировать асимметрию. Также иногда наблюдаются нарушения сразу двух типов, которые приводят и к проблемам с чувствительностью, и к двигательным патологиям, поэтому требуют применения двух описанных методик».
Главное — своевременность
«В основном нарушения ветвей нервов происходят из-за особенностей анатомии или проводимых методик, — заключает Загидат Коновалова. — Естественно, что пациенты, столкнувшиеся с такой проблемой, крайне тревожны. Их очень беспокоит, вернется ли их состояние в норму и сколько времени займет восстановление. Поэтому следует сразу говорить врачу обо всех нюансах и ощущениях, появляющихся как во время проводимых процедур, так и после них. А специалисту очень важно начать интенсивное лечение, в том числе ботулинотерапию, сразу же после выявления патологии».
Этиология и патогенез борозд
Известный дерматолог Альберт Клигман сравнивал эволюцию морщин с состоянием кожаных перчаток: «Новые изделия всегда гладкие, но постепенно в местах сгиба и давления появляются заломы, которые со временем прогрессируют». Эту аналогию можно спроецировать на человека — морщины на лице возникают в местах повышенной активности мимических мышц и далее только усугубляются. Первичным фактором их появления считается механический. Это подтверждается отсутствием морщин, например, на внешней стороне предплечья, хотя кожа здесь часто имеет выраженные признаки фотостарения.
Но одной мимической активности недостаточно — для появления глубоких борозд, носослезных и других, нужны другие составляющие. Одной из них является ультрафиолетовое излучение. Оно вызывает фотостарение кожи, в результате чего повышается активность матриксных металлопротеиназ, которые начинают активно разрушать внеклеточный матрикс. Кроме того, меняется структура эластиновых волокон, наблюдается избыточная продукция гликозаминогликанов, снижается плотность микрофибриллярной сети в области дермо-эпидермального соединения и в дерме. Это приводит к качественному изменению структуры и функции кожи, усугубляя морщины, которые появились из-за механического давления.
Решающую роль в образовании глубоких борозд на лице играет изменение костей лицевого скелета и состояния поверхностной мышечно-апоневротической системы (Superficial muscular aponeurotic system, SMAS). SMAS представляет собой особую мышечную структуру, которая свободными концами присоединяется к коже при помощи тяжей. Постепенно тяжи деградируют, причем это происходит с разной скоростью — в итоге натяжение различных участков лица меняется, они начинают провисать, а на лице образуются морщины и глубокие борозды.
Гравитация влияет на появление глубоких слезных борозд, способствуя провисанию кожи и усиливая выраженность морщин. Курение значительно усугубляет состояние кожи, увеличивая число и глубину морщин (рис. 1). Потеря зубов играет важную роль не только в изменении внешнего вида лица, но и в появлении глубоких морщин. Например, потеря зубов с латеральной (боковой) стороны челюсти ведет к сужению лица и впадению щек, что меняет натяжение кожи и приводит к образованию борозд.
Определенную роль в появлении глубоких морщин на лице играет генетическая предрасположенность (включая расу и фототип кожи), общее состояние организма (болезни, хронический стресс, гормональный фон, менопауза), питание и образ жизни (в том числе вредные привычки), место проживания (загрязненность воздуха, количество солнечных дней в году) и др.
В in vivo экспериментах была отмечена интересная особенность глубоких морщин: они могут защищать кожу, которая находится внутри складки, от негативного влияния внешних фaкторов (например, ультрафиолета). Поскольку в глубокую складку почти не проникает солнечный свет, эластоз не прогрессирует, и состояние кожи на этом участке не ухудшается столь значительно, как вокруг морщины.
Рис. 1. Кожа 80-летнего некурящего человека (слева) и 78-летнего курильщика (справа) (Osman O., Elbashir R., Abbass E., Kendrick I., et al. Automated Assessment of Facial Wrinkling: a case study on the effect of smoking. 2017)
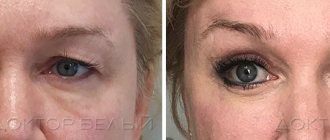
Диагностика и лечение ксантелазмы
Диагностика ксантелазмы не требует больших усилий. Спутать новообразование с другой патологией трудно. Поэтому квалифицированному врачу-офтальмологу достаточно визуального осмотра, чтобы поставить правильный диагноз. Тем не менее доктор назначит биохимический анализ крови, липидограмму, а также проведет дифференциальную диагностику, чтобы исключить злокачественный характер опухоли или (в случае с единичными бляшками) – закупорку потовых желез.
На сегодняшний день существует несколько способов избавления от ксантелазмы.
- Лазерное лечение. Плюс этого метода в высокой точности удаления опухоли с минимальной инвазивностью, отсутствии рубцов, кратчайших сроках реабилитации.
- Электрокоагуляция. Процесс разрушения бляшек воздействием на них высокочастотного тока. Период заживления может занять до двух недель, во время которых нужно обеспечить адекватный уход за веками с применением лекарственных средств.
- Криокоагуляция. Жидкий азот буквально замораживает жировое отложение, разрушая его структуру и останавливая рост клеток.
Однако эти высокоэффективные методы удаления ксантелазмы применимы в случаях, если размер пораженного участка не превышает 4–5 мм. Иначе потребуется хирургическое удаление опухоли.
Операция проводится под местным обезболиванием и требует наложения косметических швов, которые удаляют через 7–10 дней. При полном заживлении рубцы совершенно незаметны. В период восстановления необходимо беречь глаза от солнца и воздерживаться от посещения солярия. Ультрафиолет оказывает неблагоприятное воздействие, так что на месте швов могут остаться пигментные рубцы. По этой причине удаление ксантелазмы проводят, как правило, в осенне-зимний период, когда нет активного яркого солнца.
Иногда ксантелазма может рецидивировать. Хоть и не часто, замечает эксперт, но такое случается. При этом новые образования всегда поражают новые участки век. Проблема в том, что удаление ксантелазмы не влияет на глубинные причины ее появления. То есть на те нарушения обменных процессов в организме, которые спровоцировали возникновение и рост доброкачественной опухоли.
Причины возникновения ксантелазмы и группы риска
Ксантелазма – доброкачественное образование, которое поражает кожу верхнего и нижнего века обоих глаз. Проявляется ксантелазма поначалу единичными бляшками. При большом их количестве бляшки могут сливаться в обширные образования желтого цвета разной степени интенсивности – ксантому – и значительно ухудшать внешний вид человека. Кроме визуальной непривлекательности ксантелазма никак себя не проявляет. Нет ни боли, ни зуда, ни шелушения, ни каких-либо иных неприятных ощущений.
Учитывая основную причину возникновения ксантелазмы, выделяют группы риска среди людей, подверженных ксантелазме:
- люди старше 45–50 лет;
- женщины (ксантелазма чаще портит внешность представительниц прекрасного пола. Хотя подобные случаи фиксируются и у мужчин);
- люди с хроническими заболеваниями, так или иначе связанными с нарушением жирового обмена и дисфункцией метаболизма: сахарным диабетом, ожирением, артериальной гипертензией, заболеваниями щитовидной и поджелудочной желез, печени и др.