Розацеа. Полный обзор и варианты лечения
Что такое сосудистые звездочки?
Это проявление розацеа и общее покраснение кожи. А вот бороться с ними надо по-разному. Если с общим покраснением лица мы можем бороться косметикой, которая профилактирует покраснение кожи, успокаивает кожу (раздражение). Можно использовать лечебные препараты, которые применяются при розацеа, они назначается дерматологами и косметологами, чтобы убрать вот это обострение, уменьшить покраснение и ввести в ремиссию (спокойный период кожи лица).
С сосудистыми звездочками другая история, отличная от покраснения лица, хотя это все те же проявления розацеа. Их не помажешь кремом, чтобы они сузились, не «заколешь» мезопрепаратом чтобы они ушли. Здесь надо использовать прямое физическое воздействие. С лазерными технологиями можно локально убирать (запаивать) микрососуды узконаправленным пучком света.
Видео о розацеа: Сосудистую звездочку не замажешь. Как удалить?
Врач-косметолог рассматривает разные варианты удаления сосудистых звездочек.
Обратитесь к специалисту и он подскажет, чем именно убирать сосудистые звездочки. В разных клиниках разные лазерные аппараты и минус лазера в том, что им можно убрать только небольшие единичные сосуды, яркие звездочки.
А вот убрать звёздочки и одновременно всё покраснение на лице — невозможно. Технология лазера не позволяет это сделать. Для этого есть технология интенсивного рассеянного света IPL. По-другому эту технологию называют фотоомоложение, у неё другой механизм.
фотоомоложение
Как действует фотоомоложение на сосуды?
Для лучей интенсивного света мишенью служит пигмент. К примеру, при фотоэпиляции это пигмент волоса, а при фотоомоложении (когда мы работаем с сосудами) — это пигмент крови. Как действует? Интенсивный свет нагревает гемоглобин в сосуде с кровью. Сосуд склеивается и затем замещается соединительной тканью. Идет обработка большой площади на лице и поэтому можно обработать все лицо и поработать с отдельными сосудами у крыльев носа и убрать сосудистые звездочки на лице. При розацеа, я сама предпочитаю работать с Ай Пи Эль (IPL) Используя эту методику и процедуры, я могу сделать максимум для человека у которого есть розацеа, звёзды и покраснение.
Как часто надо делать процедуры при розацеа и насколько хватает эффекта?
процедуры при розацеа
Cосудистые звёздочки убрать навсегда мы не можем. Мы помним, что розацеа это конституциональная особенность организма и сказать, что вот мы убрали и больше у вас их не возникнет, мы не можем на 100%.
Если мы берём конкретную сосудистую звёздочку на вашем лице или у крыльев носа, то мы можем проработать три-четыре раза эти зоны для того, чтобы убрать сосуды. Иногда достаточно одной процедуры, иногда нужно три-четыре процедуры с интервалом 3-5 недель. Производить эти процедуры необходимо в осенне-зимний период, когда на небе активное солнце, это делать нежелательно.
Эффект длится у всех по-разному. Чтобы он был максимальным, необходимо соблюдать все назначения косметолога, в том числе и по ведению образа жизни. Не использовать провокативные ситуации с температурными скачками и не употреблять продукты-провокаторы розацеа.
Если вы используете специальную косметику, если вы не ходите в баню, не пьёте красное вино, то вам эффекта хватит на максимальный период. Возможно это будет год, возможно два года, то то и все 10 лет вы проходите без сосудистых звездочек.
Если вы не соблюдаете рекомендаций врача-косметолога, то будьте готовы к тому, что розацеа вернется очень быстро. И ещё один очень важный момент: сосудистые проявления у крыльев носа и на щеках вот здесь вот они проявляются не просто потому что есть какие-то провокаторы. Ко мне постоянно приходят пациенты, не то чтобы даже с сосудами! А прямо с красным носом, с красными щеками только потому, что они годами давят в этой зоне черные точки и убирают закупорки самостоятельно.
Помните, если у вас есть склонность к розацеа и появляются сосуды, не надо ежедневно или еженедельно чистить своё лицо. Все подобные травматичные процедуры у косметолога должны быть сведены к минимуму.
- Косметолог Юлиана Шиян
Диагностика
Диагноз, как рекомендуется в медицинских учебниках и статьях, ставится по результатам физикального осмотра видимых проявлений болезни и выяснения анамнеза. Пациента подробно расспрашивают о времени появления первичных признаков. Врач может спросить о тех факторах, которые, по мнению больного, снижают или усиливают симптоматику. Редко применяется дополнительный метод исследования – биопсия. Это изъятие тампоном или соскобом небольшого кусочка кожи для выявления паразитов. В редких случаях проводится ежемесячный биохимический контроль крови на общий билирубин, аланинаминотрансферазу в сыворотке, аспартатаминотрансферазу, триглицериды, общий холестерин, глюкозу, сывороточный креатинин сыворотки или щелочную фосфатазу. Иногда проводят тестирование на антинуклеарные антитела, которые появляются в кровяном русле в качестве индикаторов разрушения клеток соединительной ткани. По показаниям обращаются за консультацией к одному из специалистов: окулисту, гастроэнтерологу, эндокринологу или психотерапевту.
Офтальмолог необходим в случае риска развития офтальморозацеа. Этот специалист может назначить поддерживающие средства для облегчения страданий пациента: избавить от ощущения рези и сухости в глазах, уменьшить чувствительность к яркому свету.
Гастроэнтеролог назначит дополнительные диагностические процедуры для оценки состояния пищеварительной системы. Он может разработать рекомендации по правильному питанию или лечебному голоданию. Подтверждено, что копчености, солености, пряности, цитрусовые, кофесодержащие напитки, а также алкоголь усиливают покраснение кожи лица, провоцируют появление новых высыпаний.
Эндокринолог с помощью обследования выявляет нарушения гормонального фона. Патологии эндокринной системы часто становятся причинами приливов-приступов. В случае появления неприятных кожных высыпаний предварительно назначенная гормональная терапия требует корректировки.
Психотерапевт проведет беседу для определения общего психоэмоционального состояния. Он посоветует, какие психологические приемы, расслабляющие методики или успокоительные можно использовать для избавления от депрессивного состояния. Больные, страдающие от розацеа, особенно от тяжелой формы, часто становятся более стеснительными, замкнутыми. Женщины обычно прячут недостатки маскирующей косметикой, скрывают за длинными волосами, не любят оказываться на виду. Женский пол в возрасте от 30 до 40 лет составляет группу риска.
Причины розацеа
Точные причины розацеа на лице, увы, не установлены, но лечение известно и дает стойкие результаты.
Что является провокационными факторами для развития заболевания?
- Сосудистые нарушения
- Болезни ЖКТ
- Дисфункции эндокринной системы
- Психосоматические и иммунные нарушения
- Частая резкая смена температуры воздуха (поэтому симптомы розацеа чаще всего проявляются у жителей регионов с морозными зимами)
- Эмоциональное напряжение, вызывающее покраснение кожи
- Демодекоз
Купероз, акне и розацеа – не одно и то же, хотя внешне состояния могут быть похожи! Точные симптомы и лечение розацеа на лице может определить только врач.
Оглавление
- Этиология и патогенез
- Клинические проявления
- Аппаратные методы лечения розацеа
Розацеа является распространенным заболеванием, характеризующимся гиперемией лица, телеангиэктазиями, грубостью кожи и воспалительными папуло-пустулезными изменениями. Другие названия данной патологии: розовые угри, acne rosacea, teleangiectasiasis faciei, couperose, gutta rosacea (от франц. «goutterose» — «розовая капля»), pustule de vin (перевод с франц.: «винные пузырьки»). Как можно заметить, исторические названия розацеа указывают на связь данного заболевания с употреблением алкогольных напитков.
В нашей компании Вы можете приобрести следующее оборудование для лечения розацеа:
- M22 (Lumenis)
По некоторым оценкам, розацеа затрагивает до 15% светлокожих европейцев. Проведенное в Швеции исследование показало, что данная болезнь зафиксирована у 1 из 10 работников среднего звена (так называемый middle class). По информации российских врачей-дерматологов, на долю розацеа приходится около 5% всех дерматологических диагнозов. В то же время российские косметологи считают, что эта цифра значительно выше — 20,6%.
Экспертная комиссия Национального общества розацеа (National Rosacea Society) делит розацеа на 4 типа:
- Эритематозно-телеангиэктатический.
- Папуло-пустулезный.
- Фиматозный.
- Офтальмологический.
Обычно болезнь состоит из целого ряда симптомов и признаков, при этом у многих пациентов присутствуют сразу несколько типов розацеа.
Профилактика
Вместе с лечением важны и профилактические меры. Для предупреждения развития розацеа нужно исключить воздействие:
- солнца и ветра;
- нездорового питания;
- вредных напитков;
- лекарственных препаратов;
- агрессивных косметологических процедур (пилинги, хирургическое выравнивание кожи, растирки, разогревающие маски и др.).
Для профилактики специалисты регулярно назначают короткие курсы антибиотиков. Рекомендовано постоянно ухаживать за кожей косметологическими средствами для мягкого очищения, увлажнения и защиты от ультрафиолетового облучения (для чувствительной кожи). Нужно помнить про лечение сопутствующих патологий, особенно заболеваний пищеварительного тракта. Избавление от следствий не умаляет причину недомогания.
Рекомендуемые процедуры
Фотолечение розацеа — для устранения расширенных сосудов и активации роста новых здоровых капилляров, стимуляции обновления кожи и подавления воспалений.
УЗ-пилинг – атравматичный деликатный способ очистить кожу от ороговевшего эпидермиса, загрязнений и излишков кожного сала.
Мезотерапия коктейлями с активными компонентами, которые укрепляют сосуды, уменьшают чувствительность кожи, регулируют работу сальных желез, препятствуют развитию воспалений.
Биоревитализация для повышения иммунитета кожи
Как лечить розацеа?
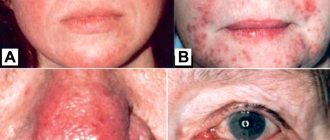
Розацеа – хроническое неинфекционное, прогрессирующее заболевание, связанное с воспалением сосудов кожи лица. Чаще всего возникает у людей с очень светлой кожей, I-II типа по Фитцпатрику (не зря его называют «болезнью кельтов»), после 30-ти и достигает своего расцвета в 40-50 годам. На ранних стадиях развития розацеа у пациентов возникает покраснение лица, чувство жара и приливов на лице. На более поздних стадиях возникают телеангиоэктазии, папулы и пустулы, нарушения работы сальных желез. Во многих случаях течение розацеа осложняется демодекозом – патологической активностью подкожного клеща, которая усугубляет воспалительный процесс.
Стадии заболевания и симптоматика
Для розацеа характерно чередование периодов обострения и ремиссии. В периоды обострения можно выделить 3 основных стадии:
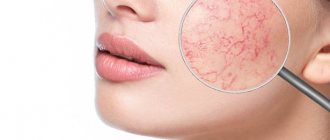
- Эритематозно-телеангиэктатическая
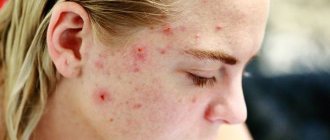
. В области щек, скул и носа проявляются мелкие сосуды, сосудистые звездочки и красные пятна — эритемы. Их появление сопровождают жжение и зуд. - Папуло-пустулезная
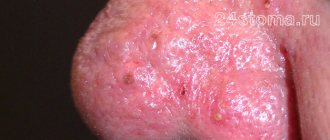
. Появляется отек лица, в области скул, лба, носа и подбородка появляются крупные розово-красные угри (папулы). Человек поначалу может принять их за аллергическую реакцию или обычную угревую сыпь. - Пустулезно-узловатая
. Эритемы и папулы распространяются по всему лицу, папулы сливаются друг с другом, кожа становится более плотной. Воспаление ничем не снимается и отек усиливается. На коже появляются рубцы и впадины.
На всех стадиях болезни есть риск офтальморозацеа — поражение слизистых оболочек глаз на фоне развития блефарита, конъюнктивита, халязиона, кератита и т. д.
Нельзя воспринимать болезнь несерьезно. Обратиться к врачу лучше на первой стадии, чтобы начать лечение до того, как последствия станут необратимыми.