ЗАПИСЬ НА ПРИЁМ К ВРАЧУ В САНКТ-ПЕТЕРБУРГЕ
+7 или +7
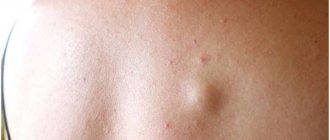
Базальноклеточная карцинома кожи (БКК)
, или
базалиома
– наиболее часто встречающийся вид опухолей кожи, занимающий промежуточное положение между доброкачественными и злокачественными новобразованиями. БКК составляют около 75-80% всех случаев так называемого немеланомного кожного рака, который значительно менее агрессивен по сравнению с
меланомой
.
Базалиома редко метастазирует даже в сравнении с другими видами немеланомного рака кожи (не более 0,1% случаев) — ее опасность в другом. Балазиома может до неузнаваемости обезобразить вашу внешность, вызвав локальную деструкцию значительных участков мягких тканей, хрящей и костей.
Базалиома занимает примерно 32% всех онкологических болезней в мире, и эпидемиологические данные указывают на неуклонный рост заболеваемости базалиомой на 3–10% в год. В одних лишь Штатах базалиому ежегодно диагностируют у 4,3 млн человек, поэтому так важно знать о БКК все.
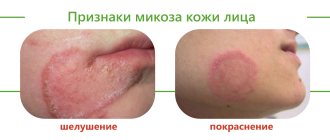
Симптомы и признаки базалиомы
Базальноклеточный рак кожи обычно располагается на видных местах – на коже лица, ушных раковин, шеи, реже – волосистой части головы. Наиболее часто базалиома «выбирает» кожу носа и век. Телом и конечностями иногда тоже «не брезгует», поэтому будьте внимательны при самоосмотре.
Клинические подтипы базалиом классифицируют по внешнему виду. Это могут быть образования, похожие на папулу с сосудистыми жилками, псориаз, родинку или рубец. Со временем опухоль может прорасти и приобрести вид язвы или незаживающей раны, кровоточить и шелушиться. Варианты БКК:
| Тип | Описание типа |
Солидный (узловой) тип базалиомы(от 50% до 80% всех базальноклеточных карцином)Маленькие, блестящие, плотные, от почти прозрачного до розового цвета узелки с телеангиэктазиями, которые обычно локализуются на лице. Узловые базалиомы могут иметь корки, ссадины, лихеноидные или изъязвленные элементы. Со временем нелеченая язва может проникнуть в глубокие экстрадермальные структуры, до кости. | |
Поверхностный тип базалиомы(от 15 до 30% всех базальноклеточных карцином)При данном типе поражения красные или розовые, с четкими границами тонкие папулы и бляшки, которые трудно отличить от псориаза или локального дерматита. Встречаются у более молодых пациентов. Чаще локализуются на туловище и конечностях (до 60%). Могут развиваться в комбинации с узловой базалиомой. | |
Пигментированный тип базалиомы(от 6% до 50% поверхностных БКК в зависимости от фототипа пациента )Некоторые поверхностные базалиомы могут содержать гнезда меланина. У пациентов европейского происхождения только 6% опухолей содержат повышенное количество меланина, а вот у темнокожих около половины базалиом имеют коричневый цвет. Меланин при этом обычно распределяется неравномерно. | |
Морфеоформный тип базалиомы(от 5 до 10% всех базальноклеточных карцином)Плоские рубцеподобные уплотненные бляшки, телесного или светло-красного цвета, с размытыми краями и выраженной соединительнотканной стромой. В 95% случаев локализуются на коже головы и шеи. Редко кровоточат и практически не изъязвляются, но могут развиваться в комбинации с узловой базалиомой. |
Фиброзирующие заболевания соединительной ткани включают широкий спектр состояний, характеризующихся ограниченными участками фиброза с вовлечением разных уровней дермы, подкожной клетчатки и иногда подлежащих мягких тканей и костей. Наиболее выраженный фиброз кожи наблюдается при склеродермии.
Термин «склеродермия» может быть дословно переведен как «уплотнение кожи» и часто служит собирательным для разнообразной группы заболеваний, общим признаком которых является патологически повышенное коллагенообразование. В широком понимании склеродермия может быть разделена на ограниченную и системный склероз. Ограниченная склеродермия характеризуется очагами поражения дермы и подкожной клетчатки и отсутствием клинических признаков системности процесса — синдрома Рейно, акросклероза и вовлечения внутренних органов.
Существует несколько классификаций данного патологического процесса. Согласно клинической классификации L. Peterson [1], заболевание принято подразделять на бляшечную, глубокую подкожную, буллезную, линейную формы и фронтопариетальные очаги по типу «удар сабли» с/или без гемиатрофии лица.
D. Tuffanelli и R. Winkelmann [2] в свою очередь выделили три формы ограниченной склеродермии: бляшечную, характеризующуюся ограниченными склерозированными бляшками буроватого цвета с венчиком роста по периферии элемента; линейную, проявляющуюся в виде очага вытянутой формы с линейным ростом, и генерализованную — наиболее тяжелую форму ограниченной склеродермии, характеризующуюся распространенным поражением кожи с множественными индуративными бляшками, гиперпигментацией и часто мышечной атрофией. Бляшечная и линейная формы представляют собой два наиболее распространенных типа течения патологического процесса, причем только при линейной форме была достоверно продемонстрирована связь с поражением внутренних органов. Несмотря на то что такие состояния, как атрофодермия Пазини-Пьерини, эозинофильный фасциит и склероатрофический лихен иногда рассматривают как варианты очаговой склеродермии, такое разделение используется редко [3].
Бляшечная форма склеродермии обычно начинается с формирования эритематозного очага или локального отека, которые со временем становятся более индурированными и приобретают белесоватый, желтый или фарфоровый оттенок. В активную фазу заболевания индурированный участок может быть окружен сиреневым венчиком роста по периферии. Обычно за этим следует фаза резолюции, во время которой отдельные очаги становятся атрофичными, гипо- или гиперпигментированными, отсутствует рост волос и потоотделение в области поражения [4]. Поражение кожи, как правило, поверхностное с вовлечением дермы, однако при более толстых бляшках отмечается спаивание с подлежащими тканями, что может приводить к снижению чувствительности в участке. Для очагов с минимальной индурацией был предложен термин «поверхностная склеродермия» [5]. В качестве морфологических подтипов бляшечной склеродермии принято выделять каплевидную, буллезную, келоидную и глубокую формы, некоторые из которых рассматриваются как отдельные варианты очаговой склеродермии в рамках классификации Peterson.
Каплевидная форма характеризуется множественными мелкими (менее 10 мм в диаметре) и поверхностными очагами, преимущественно вовлекающими шею и верхнюю половину туловища, с менее выраженной индурацией и резко ограниченным краем. Высыпания имеют белесоватый оттенок и по клинической картине схожи с экстрагенитальными формами склероатрофического лихена, но при истинной каплевидной склеродермии слабо выражены эпидермальная атрофия и фолликулярный гиперкератоз. Предполагают, что данные заболевания могут иметь схожий патогенез и сосуществовать [6, 7].
Как уже отмечалось, в своей классификации L. Peterson [8] выделяет буллезную склеродермию в виде отдельного морфологического варианта течения очаговой склеродермии, однако появление пузырей описано при всех типах заболевания. Принято считать, что данное явление возникает за счет расширения лимфатических сосудов и выделения эозинофилами большого основного протеина. Некоторые авторы [9] предполагают, что появление пузырей может свидетельствовать о наличии сопутствующего склероатрофического лихена.
Келоидная (узловая) форма — редкий вариант течения бляшечной склеродермии, при котором на фоне типичных склеродермических очагов формируются узлы, напоминающие келоиды [10].
Линейная склеродермия характеризуется полосовидными очагами индурации кожи, чаще единичными и в 95% случаев расположенными унилатерально, сопровождаемыми пигментными изменениями, которые могут пересекать линии суставов и приводить к контрактурам. Данная форма заболевания чаще развивается у детей и в большинстве случаев поражает конечности. Фибротический процесс может распространяться на подкожную жировую клетчатку, фасции, мышцы и в редких случаях даже мозговые оболочки и мозг. Поражение мышц и костей в 20% случаев приводит к нарушению роста и возможным тяжелым сгибательным деформациям [11, 12]. Основные признаки очагов схожи с таковыми при бляшечной форме, однако лиловый венчик не заметен или отмечается вдоль растущего края. Линейная форма чаще всего развивается на нижних конечностях, далее по частоте следуют верхние конечности, лобная область головы и передняя поверхность туловища. Описано много случаев линейной склеродермии с расположением очагов вдоль линий Блашко, хотя в большинстве случаев высыпания им не соответствуют [13, 14]. Очень редко в патологический процесс вовлекается половина тела — лицо, рука, туловище, нога [15]. Чаще всего очаги имеют продольное расположение по длине конечности или концентрическое вокруг туловища, однако иногда патологический процесс концентрически охватывает конечность или палец, в отдельных случаях приводя к ампутации, чем напоминает болезнь ангус [16].
В очень редких случаях заболевание поражает всю конечность с развитием пансклеротического процесса [17]. Инвалидизирующая пансклеротическая склеродермия детей — редкая, тяжелая, мутилирующая форма заболевания, вовлекающая дерму, подкожную жировую клетчатку, мышцы и кости, чаще развивающаяся до 14 лет, хотя описаны и поздние случаи [18]. Поверхностный и глубокий склероз кожи поражает туловище, конечности, волосистую часть головы и лицо, при этом кончики пальцев кистей и стоп остаются интактными. Может отмечаться клешневидная деформация кистей. Пациенты могут ходить на кончиках пальцев в связи с контрактурой ахилловых сухожилий. Начало заболевания характеризуется тугоподвижностью и артралгиями, впоследствии присоединяются выраженные боли в конечностях в связи с поражением кожных нервов. Феномен Рейно для данного процесса не характерен [19]. Пансклеротическая склеродермия у детей ассоциирована с повышенным риском развития плоскоклеточного рака кожи, особенно при наличии язв на пораженных участках [20, 21].
Линейная склеродермия, развивающаяся на лице, может быть представлена как красно-коричневая полоска или единичный белесоватый атрофический очаг, вертикально нисходящий по поверхности лба, известный как «удар сабли» («un coup de sabre»). Начало заболевания характеризуется стягиванием и уплотнением кожи в пораженной области. Впоследствии развивается сиреневая бляшка, иногда с выраженными телеангиэктазиями на поверхности, вместе с гиперпигментацией у края. В итоге в лобно-теменной области формируется линейный вдавленный желобок, распространяющийся на кожу волосистой части головы с развитием очага рубцующей алопеции, которому может предшествовать поседение волос. Для данного процесса более характерно парамедианное расположение очагов, чем срединное [22]. В тяжелых случаях очаг может распространяться ниже с вовлечением щек, носа, губ и десен. Достаточно часто прогрессирование процесса приводит к атрофии соответствующей половины лица с развитием его асимметрии. Редко лобно-теменные очаги могут располагаться билатерально и соответствовать линиям Блашко [23, 24]. При вовлечении в процесс глазничной области могут развиваться энофтальм, выпадение ресниц, миопатии наружных мышц глаза [25].
Принято считать, что синдром Парри—Ромберга (прогрессирующая атрофия половины лица) представляет собой тяжелую сегментарную форму черепно-лицевой линейной склеродермии. В отличие от «удара сабли» первичный очаг поражения развивается в подкожной жировой клетчатке, мышцах и костях без развития склероза кожи на любой стадии процесса [26]. Несмотря на то что отсутствуют индурация и стягивание кожи, у некоторых пациентов формируются первичные очаги склероза кожи, напоминающие «удар сабли» [22].
Глубокая подкожная форма склеродермии первично вовлекает подкожную жировую клетчатку и подлежащие структуры, например, фасции. Данный термин был впервые предложен в 1989 г. для описания единичных фибротических бляшек на коже плеч, спины, шеи с гистологическими признаками фиброза, гиалинизации коллагеновых волокон и глубокими инфильтратами дермы и подкожной клетчатки. Кожа, покрывающая участок, может быть гипер- или гипопигментирована. Склеротические бляшки нечетко очерчены и имеют вид булыжной мостовой или псевдоцеллюлита, позднее с прогрессированием заболевания может развиваться симптом желобка — вдавление вдоль хода вены или между группами мышц. Тем не менее считается, что в большинстве случаев глубокая склеродермия прогрессирует редко.
Генерализованная форма очаговой склеродермии — состояние, при котором идиопатический склероз кожи носит распространенный характер. Диагностическими критериями для постановки диагноза являются: четыре и более очага диаметром более 3 см независимо от того, имеют ли они бляшечную или линейную форму; вовлечение двух и более из семи областей тела (голова, туловище, правая верхняя конечность, левая верхняя конечность, передняя поверхность туловища, задняя поверхность туловища, правая нижняя конечность и левая нижняя конечность) [27, 28]. Пациентам, не соответствующим данным критериям, следует ставить диагноз бляшечной или линейной формы на основании морфологических особенностей. Начало заболевания, как правило, не отличается от обычной бляшечной формы, и пациенты замечают появление схожих очагов. На ранних стадиях вокруг белесовато-фиолетовых очагов отмечается лиловый венчик роста. Размеры очагов значительно больше, чем при бляшечной форме (составляют несколько сантиметров в диаметре). Как правило, очаги появляются на туловище и постепенно увеличиваются с образованием новых бляшек в течение первых 2 лет заболевания. Наиболее часто в процесс вовлекаются верхняя половина туловища, молочные железы, живот и верхняя часть бедер. Редким вариантом генерализованной формы является почти универсальная склеродермия с вовлечением всего тела от головы до стоп, однако в отличие от системного склероза у пациентов отсутствуют склеродактилия, феномен Рейно, изменения капиллярного русла ногтевого ложа и поражение внутренних органов [29].
Системный склероз — мультисистемное заболевание, характеризующееся сосудистыми аномалиями, склерозом соединительной ткани, атрофией и аутоантителами. Критерии диагностики, разработанные Подкомитетом по склеродермии при Американской ассоциации ревматизма, и были широко приняты во всем мире. У пациентов должен отмечаться один большой критерий (уплотнение, стягивание и индурация кожи пальцев и областей выше пястно-фаланговых и плюснефаланговых суставов, с вовлечением конечностей, шеи, лица и туловища) или не менее двух малых критериев, к которым относятся склеродактилия, вдавленные рубцы на подушечках пальцев и двусторонний пневмосклероз базальных отделов легких [30]. Указанные критерии имеют чувствительность 97% и специфичность 98%, однако сложности могут возникать у пациентов со склеродермоподобными состояниями на фоне профессиональных вредностей, в частности при воздействии кремния и винилхлорида, у которых часто могут отмечаться два малых критерия системного склероза и другие сходные симптомы [31].
Системный склероз принято классифицировать на три формы — ограниченный кожный системный склероз, диффузный кожный системный склероз и перекрестные синдромы, сочетающие проявления склеродермии и других ревматических заболеваний [32]. Несмотря на то что между очаговой склеродермией и системным склерозом существуют явные сходства, в первую очередь фиброз кожи, между кожными и системными проявлениями двух групп заболеваний сохраняются выраженные различия. Прежде всего при очаговой склеродермии, за исключением линейного варианта, крайне редко встречаются системные поражения. Кожные проявления также отличаются у пациентов этих двух групп. Бляшки при очаговой склеродермии имеют более четкие очертания и более гетерогенны, чем при системном склерозе. Гетерогенность наблюдается как в пределах самой бляшки (склерозированный центр и более воспалительные наружные края), так и между разными бляшками у одного пациента. Анатомически очаговая склеродермия может возникать на любом участке тела, в то время как излюбленными участками локализации при системном склерозе до появления более распространенных высыпаний являются периоральная зона и кисти. Ограниченная форма системного склероза характеризуется симметричным, прогрессирующим фиброзом кожи дистальных частей конечностей, иногда ограниченным только пальцами. По сравнению с бляшками при очаговой склеродермии фиброзные явления при системном склерозе менее выражены, при этом отмечаются развитые телеангиэктазии. Переход от стадии отека к склеротической стадии может занимать 5—15 лет, кроме того у некоторых пациентов акросклероз может не развиваться [33, 34].
Диффузная форма системного склероза характеризуется формированием распространенного симметричного фиброза, вовлекающего верхние и нижние конечности, туловище и лицо. Временной промежуток между отечной и склеротической фазами короче, чем при ограниченной форме. Очень часто на подушечках пальцев и костных выступах формируются язвенные дефекты, а также нередко у таких пациентов отмечаются явления кальциноза, который может служить источником язвенных дефектов и вторичной инфекции.
Если предположить наличие связи между очаговой склеродермией и системным склерозом (рассматривать эти два заболевания как две конечные стадии единого патологического процесса), то должна быть определенная доля пациентов, у которых очаговая форма [35] перерастает в системный склероз. Однако сообщается о единичных случаях перехода от очаговой склеродермии к системному склерозу или сосуществования двух процессов [36].
Склероатрофический лихен — хронический дерматоз, характеризующийся мелкими белесоватыми атрофическими очагами, возникающими на любом участке кожи. Лихен имеет как генитальные, так и экстрагенитальные формы, которые могут возникать отдельно и одновременно. Принято считать, что поражение вульвы может приводить к развитию плоскоклеточного рака, однако участие в данном процессе дополнительных факторов до конца не изучено. Высыпания на коже протекают, как правило, бессимптомно и развиваются на туловище, особенно в верхних отделах, вокруг пупка, шеи, в подмышечных областях и на сгибательных поверхностях запястий [37]. Элементы сыпи мелкие, цвета слоновой кости или фарфора, блестящие, иногда полупрозрачные, напоминающие перламутр. Высыпания могут быть распространенными, вовлекать почти все туловище, а также следовать по линиям Блашко [38]. На поверхности папул отмечаются расширенные протоки потовых и сальных желез, которые часто содержат роговые камедоподобные пробки желтоватого цвета, хорошо различимые при дерматоскопии. Иногда процесс сопровождается появлением пузырей, телеангиэктазий и пурпуры [39]. На поздних стадиях по мере прогрессирования атрофии поверхность высыпаний становится сморщенной и может западать. Папулы могут сливаться в бляшки, напоминающие склеродермию, однако при этом практически всегда присутствуют отдельные элементы склеро-атрофического лихена.
Генитальные высыпания у женщин могут быть ограничены большими половыми губами, но обычно вовлекают малые половые губы и в итоге могут привести к облитерации входа во влагалище. При поражении перианальной и перивагинальной областей часто образуются очаги в форме песочных часов или восьмерки с минимальным вовлечением промежности. На фоне трения и мокнутия высыпания часто мацерируются и внешне напоминают потертость. Иногда процесс сопровождается появлением пузырьков и пузырей с геморрагическим содержимым [40]. У пациенток со склероатрофическим лихеном могут развиваться предраковые и злокачественные изменения, при этом частота возникновения плоскоклеточного рака составляет 5% [41]. Обычно карцинома развивается в зоне склероза, на передней поверхности вульвы. В озлокачествлении не исключена роль вируса папилломы человека. У женщин со склероатрофическим лихеном обнаруживались штаммы вируса папилломы человека, ассоциированные с канцерогенезом [42].
Поражение гениталий у мужчин обычно ограничено головкой полового члена и препуциальным мешком. Поражение ствола встречается значительно реже, а мошонки — исключительно редко. Начальным проявлением заболевания может быть склеротическое кольцо по краю препуциального мешка. Симптомами лихена могут быть приобретенный фимоз или рецидивирующий баланит, а также зуд, жжение и болезненность при эрекции [43]. Крайняя плоть становится склерозированной и малоподвижной, головка полового члена и внутренний листок крайней плоти — блестящими, синевато-белыми, иногда со значительным количеством телеангиэктазий. За счет смещения устья уретры может развиваться ее сдавление, причем склероатрофический лихен отмечается у 14% пациентов со стенозом уретры [44].
Учитывая высокую частоту поражений слизистых оболочек гениталий, удивительным остается относительно редкое поражение слизистой оболочки полости рта. Редкие случаи наблюдались у пациентов с генерализованной формой лихена.
Идиопатическая атрофодермия Пазини—Пьерини — форма дермальной атрофии кожи, проявляющаяся одним или несколькими четко ограниченными гиперпигментированными, слегка вдавленными бляшками, возникающими, как правило, на спине. Является ли атрофодермия несклеротическим, первично атрофичным вариантом очаговой склеродермии, остается предметом дискуссий [45]. В пользу связи между двумя заболеваниями свидетельствует выраженное сходство клинической и гистологической картин атрофии, наблюдающихся в регрессируемых бляшках, при склеродермии. Сообщалось о наличие антител к Borrelia burgdorferi у пациентов с атрофодермией [46]. Ряд исследователей наблюдали одновременное появление очагов бляшечной склеродермии, склероатрофического лихена и атрофодермии у одного пациента, но появляющихся на разных участках туловища. В исследованиях Y. Yokoyama и соавт. [47] продемонстрировано, что гликозаминогликаны, выделенные из очагов атрофодермии Пазини—Пьерини, отличаются от таковых в типичных бляшках очаговой склеродермии. Также разница в течении и исходе процесса позволяют предположить разный генез двух процессов. Заболевание, как правило, начинается в подростковом возрасте в виде слегка отечного эритематозного очага, наиболее часто появляющегося на туловище в области пояснично-крестцового отдела. Очаги представлены множественными симметричными бляшками овоидной или неправильной формы, размером от нескольких сантиметров до обширных участков. Поверхность кожи визуально нормальная, без явлений индурации и склероза. Края этих участков четко ограничены, часто описываются как резко обрывающиеся, напоминающие «утес», занимают 1—8 мм в глубину, придавая очагу поражения вид вывернутого плато. При наличии нескольких очагов они внешне напоминают швейцарский сыр. Кожа, окружающая участки, не изменена, венчик роста, характерный для склеродермии, отсутствует [48].
Склеротические изменения кожи могут наблюдаться при ряде состояний, отличающихся от склеродермии или системного склероза.
Эозинофильный фасциит (синдром Шульмана) — редкое очаговое фиброзирующее заболевание фасций, относится к склеродермоподобным синдромам и, по-видимому, является отдельной нозологией, несмотря на то что иногда его рассматривают как раннее начало системного склероза, линейной склеродермии или в сочетании с другими заболеваниями соединительной ткани. Основные признаки данной патологии — утолщение фасций в сочетании с эозинофилией, увеличением скорости оседания эритроцитов и гиперглобулинемией. Клиническими признаками являются острая боль, отек, и чувствительность дистальной части конечностей, которые становятся индурированными. Отмечается ограничение подвижности кистей и стоп. Эозинофилия наблюдается в 70% случаев, она, как правило, ассоциирована с повышенной скоростью оседания эритроцитов и гиперглобулинемией [49, 50]. При эозинофильном фасциите феномен Рейно и вовлечение внутренних органов обычно не наблюдаются. В острую воспалительную стадию кожные проявления заболевания включают эритематозный отек, не западающий при надавливании. Впоследствии данные проявления замещаются индурацией и фиброзом. Кожа над участком поражения плотная, спаяна с подлежащими тканями. Иногда в очаге формируются изменения по типу «кожицы апельсина» или симптом желобка за счет западения вен. Кожные проявления, как правило, симметричные. Наиболее часто вовлекаются участки верхней конечности выше и ниже локтевого сустава и участки нижней конечности выше и ниже коленного сустава. У 50—75% пациентов развиваются контрактуры, вовлекающие локти, запястья, голеностопные, плечевые и коленные суставы [51].
Нефрогенный системный фиброз — склеродермоподобное фиброзирующее заболевание [52]. У всех пациентов отмечалась почечная недостаточность. Провоцирующим фактором данного заболевания является использование для визуализации контрастных веществ на основе гадолиния, замещения металла в хелатах гадолиния, что, по-видимому, приводит к отложению свободного гадолиния в дерме и других органах [53]. Высыпания при нефрогенном системном фиброзе имеют вид эритематозных папул, сливающихся в коричневатые бляшки, что создает картину «кожицы апельсина». Вовлеченная в патологический процесс кожа становится плотной, деревянистой. Клиническая картина напоминает эозинофильный фасциит. Высыпания симметричные и образуются, как правило, на конечностях и туловище. У таких пациентов очень быстро могут развиться контрактуры, что приводит их к инвалидизации [54].
Псевдосклеротические изменения могут наблюдаться при ревматоидном артрите и атрофическом акродерматите, заболевании, распространенном в Центральной и Восточной Европе, внешне напоминающем склеродермию и представляющем собой поздние проявления болезни Лайма. Процесс характеризуется появлением безболезненных темно-красных узелков и бляшек на коже конечностей, развивающихся наиболее часто на стопах и голенях, реже — на кистях и предплечьях, медленно (в течение нескольких месяцев и лет) распространяющихся центробежно, оставляя центральные области атрофии. На этих же участках за несколько лет до этого могла быть хроническая мигрирующая эритема [55]. Иногда отмечается распространение очага поражения с захватом крупных участков туловища и лица. Краевой рост может продолжаться, даже когда центральные области вступили в атрофическую фазу, в которой кожа становится дряблой, лишенной волос, напоминающей папиросную бумагу, пигментированной, иногда с явлениями пойкилодермии [56].
Склеродермоподобные изменения могут наблюдаться при ряде метаболических расстройств, в частности при поздней кожной порфирии и фенилкетонурии, при которой указанные симптомы развиваются на первом году жизни [57, 58]. Также имеются сообщения о том, что фиброз кожи может быть ассоциирован с воздействием ряда химическим веществ.
У 1—6% работников, контактирующих с поливинилхлоридом, особенно чистильщиков реакторов, развивается винилхлоридная болезнь, при которой помимо симптомов онемения, болезненности, жжения, нарушений пигментации кожи пальцев и кистей, в меньшей степени стоп, а также общей симптоматики, может отмечаться уплотнение кожи конечностей, туловища и лица. Концевые фаланги укорачиваются с деформацией ногтей. На лице появляются телеангиэктазии, напоминающие таковые при системном склерозе. Также могут возникать затруднения при открытии рта, хотя симптом «кисета» для данного заболевания не характерен. Обычно отличить системный склероз и винил-хлоридную болезнь клинически крайне сложно [59]. Сходные нарушения отмечались после воздействия перхлорэтилена, растворителя, применяемого для сухой чистки одежды [60]. Воздействие трихлорэтилена может быть связано со склеродермией даже после единичного, но длительного воздействия [61]. Результаты исследования, проведенного в Восточной Европе, показали, что 28% пациентов с системным склерозом ранее подвергались воздействию органических растворителей.
Таким образом, фиброзирующие заболевания кожи представлены широким спектром дерматозов, сопровождающихся склеротическими изменениями кожи, развивающимися как идиопатически, так и под воздействием внешних факторов, порой приводящим к тяжелым изменениям со стороны других систем органов. Часто диагноз основывается на клинической симптоматике. Знание основных признаков, включая локализацию очагов, позволяют клиницисту с большой долей вероятности поставить верный диагноз и определить дальнейшую тактику ведения пациента.
Причины перерождения базальных кераноцитов
Название «базалиома» опухоль получила из-за сходства ее клеток с клетками базального слоя кожи – самого нижнего слоя эпидермиса. Неудивительно, так как развивается базалиома из кератиноцитов как раз вблизи базального слоя.
Эпидермальные стволовые клетки, существующие в организме в течение всей его жизни, способствуют постоянному обновлению кожи. Генетический сбой в механизме деления клеток приводит к появлению новообразований. Повреждение ДНК клетки может быть вызвано целым рядом причин.
Главная и наиболее частая причина появления базалиомы – воздействие на открытые участки кожи прямых солнечных лучей, либо УФ-излучения в солярии. Неслучайно излюбленное место базалиомы – лицо человека, которое чаще и дольше подвергается действию УФ-излучения.
Особенности строения кожи и развития акне
Кожа человека представляет собой неоднородную ткань. Она имеет 3 слоя:
- Эпидермис – верхний слой кожи, контактирующий с окружающей средой. Он в свою очередь состоит из еще нескольких слоев, верхний из которых называют роговым или наружным. Он образован потерявшими ядро и другие органеллы клетками с прочной клеточной оболочкой корнеоцитами, являющимися отмершими кератиноцитами.
- Дерма – средний и наиболее важный слой кожи, который и отвечает за все ее функционирование. Ведь именно в нем сосредоточены кровеносные сосуды, многочисленные нервные окончания. При этом именно в дерме присутствуют отвечающие за тонус и молодость кожи клетки фибробласты, синтезирующие волокна коллагена и эластина. Также в ней присутствуют сальные, потовые железы и волосяные фолликулы.
- Гиподерма или подкожно-жировая клетчатка – самый нижний слой кожи, представленный рыхлой соединительной тканью и жировыми клетками, которые называют адипоцитами. Его толщина напрямую зависит от участка тела, пола и характера питания. Поэтому на лице подкожно-жировая клетчатка выражена слабо, а на бедрах, особенно у женщин, хорошо.
С точки зрения рассмотрения вопроса развития акне дерматологов и дерматокосметологов больше всего интересует именно дерма, а точнее деятельность сальных желез и остальных придатков кожи, т. е. потовых желез и волос. Сальные железы ответственны за синтез кожного сала, называемого еще себумом. Оно необходимо для удержания влаги в коже, защиты ее от ультрафиолетовых лучей и проникновения патогенных микроорганизмов, а также для выведения на поверхность кожи антиоксидантов и предотвращения ее окислительного повреждения. Функционирование сальных желез регулируется гормонами гипоталамуса, гипофиза и коры надпочечников, работа которых находится в прямой взаимосвязи с деятельности других желез внутренней секреции. Поэтому любые изменения гормонального фона приводят к тому, что функционирование сальных желез нарушается в ту или иную сторону.
Именно сальным железам мы обязаны за столь нежелательный блеск кожи лица в так называемой Т-зоне: на лбу, носу и подбородке.
Часто гормональные скачки провоцируют более активную выработку кожного сала, что называют себореей. Ее выделяют в отдельное заболевание, о наличии которого могут говорить:
- расширенные кожные поры, в том числе с образованием комедонов (в народе их называют черными точками);
- жирное или сухое шелушение кожи;
- быстрое загрязнение волос, что приводит к необходимости значительно чаще мыть голову, в том числе ежедневно или даже чаще.
Провоцирующие развитие себореи гормональные нарушения приводят и к изменению состава кожного сала. В результате в нем повышается содержание андрогенов (мужских половых гормонов) и снижается количество эстрогенов (женских половых гормонов), а также линоленовой кислоты. Рецепторы сальных желез чувствительны к андрогенам. Поэтому увеличение их количества провоцирует более активную выработку себума или кожного сала.
И у мужчин и у женщин в организме вырабатываются и андрогены, и эстрогены но в разных количествах. При этом андрогены являются предшественниками эстрогенов, т. е. исходными соединениями для синтеза женских половых гормонов.
Линоленовая кислота отвечает за поддержание слабокислой среды на коже, что является эффективной профилактикой проникновения внутрь нее патогенных микроорганизмов. Поэтому при уменьшении содержания этой ненасыщенной органической кислоты в кожном сале происходит его ощелачивание. Это приводит к снижению барьерных свойств кожи и созданию благоприятных предпосылок для развития и размножения на ее поверхности различных микроорганизмов и проникновения из внутрь кожи.
Причины развития акне
Активизация синтеза кожного сала, изменение его состава, в частности снижение концентрации линолевой кислоты, и является основной причиной развития воспалительных процессов в коже, т. е. возникновения акне.
В ходе проводившихся исследований было обнаружено, что чаще всего акне провоцируют:
- анаэробные липофильные коринебактерии, в частности Propionibacterium acnes;
- аэробные бактерии, в том числе Staphylococcum epidermidis;
- липофильные грибы Pityrosporum ovale et orbiculare.
Наиболее опасными с точки зрения развития акне являются Propionibacterium acnes. Эти микроорганизмы способны синтезировать разнообразные ферменты, включая липазу, которая разрушает стенки волосяных фолликулов.
Основная проблема заключается в том, что все эти микроорганизмы являются компонентом нормальной микрофлоры кожи лица, т. е. они постоянно присутствуют на ней и при нормальном состоянии иммунитета, деятельности эндокринных желез, обмена веществ их количество строго регулируется и не может нанести вреда и спровоцировать развитие заболеваний. Поэтому акне может выступать следствием различных нарушений в организме, т. е. влияния эндогенных причин, в том числе снижения иммунитета и гиперандрогении, т. е. повышенного синтеза андрогенов (тестостерона и дигидротестостерона). Поэтому заболевание часто возникает при:
- половом созревании;
- эндокринных заболеваниях, в частности при заболеваниях яичников и яичек, надпочечников, гипофиза и гипоталамуса;
- ожирении;
- пременопаузе и менопаузе;
- гиперкератозе;
- заболеваниях ЖКТ;
- перенесении тяжелых инфекционных заболеваний;
- длительном стрессе, синдроме хронической усталости.
Нередко склонность к развитию акне передается по наследству.
Но также причины развития акне могут крыться и в действии внешних причин, к числу которых принадлежит и отрицательное влияние солнечных лучей. Это обусловлено тем, что при активном воздействии ультрафиолета резко снижается иммунитет кожи, т. е. ее способность подавлять рост и размножение живущих на ней микроорганизмов. В результате перечисленные выше бактерии и грибки получают возможность неконтролируемо размножаться и образовывать вокруг сальных желез колонии, так как питаются производимым им секретом – кожным салом.
Также часто акне возникает у бодибилдеров обоих полов. Это обусловлено тем, что для достижения поставленных целей они вынуждены питаться высококалорийной пищей и нередко принимают анаболические стероиды. Подобные препараты содержат вещества, являющиеся производными тестостерона. Поэтому их употребление в течение длительного периода времени приводит к изменению гормонального фона и развитию себореи, а затем и акне. Подобные случаи даже выделили в отдельную форму угревой сыпи – бодибилдинг-угри.
Если анаболики принимают женщины, у них, кроме акне, могут наблюдаться снижение тембра голоса, оволосение по мужскому типу, нарушения менструального цикла вплоть до аменореи. Но в обоих случаях бодибилдеры рискуют снижением способности к зачатию.
Патогенез
В своем развитии заболевание последовательно проходит ряд этапов:
- чрезмерна секреция кожного сала;
- возникновение фолликулярного гиперкератоза, что заключается в увеличении толщины рогового слоя эпителия в области устьев волосяных фолликулов, что приводит к образованию комедонов;
- размножение микроорганизмов в закупоренных волосяных фолликулах, так как они питаются продуцируемым себумом;
- воспалительный процесс, становящийся реакцией организма на накоплении продуктов метаболизма микроорганизмов (может наблюдаться на поверхности кожи или в глубоких ее слоях) и проявляющийся образованием красных папул, пустул, узлов.
Нередко по мере увеличения длительности протекания заболевания увеличивается количество воспалительных элементов. В этом непосредственную роль играет не только закупорка и поражение микроорганизмами других сальных желез, но и разрыв их стенок в результате накапливания себума и его распространение в толще кожи.
Факторы риска
Основным немодифицируемым фактором риска развития базальноклеточной карциномы является возраст
. Примерно 80% пациентов действительно
старше 60 лет
, и редко — младше 20 лет. Мужчины более подвержены БКК, чем женщины, и на 30% чаще сталкиваются с рецидивом, особенно в течение шести месяцев после выявления первого очага, и/или если они старше 65 лет.
Другие факторы, увеличивающих риск развития базалиомы:
- Этиологические
:- длительное нахождение в зоне действия прямых солнечных лучей, в горах или южных регионах;
- частое воздействие искусственных УФ-лучей в солярии.
- Экзогенные
:- рентгеновское и радиоактивное излучение;
- воздействие на организм канцерогенов (контакт кожи с мышьяком, вредные условия труда);
- сниженный иммунитет вследствие перенесенной трансплантации органов или ВИЧ-инфекции;
- наличие сильных солнечных ожогов в детстве, ран, рубцов.
- Генетические
:- I и II фототип по шкале Фитцпатрика
; - невус сальных желез Ядассона;
- синдром базальноклеточного невуса, или синдром Горлина (приводит к множественным БКК);
- пигментная ксеродерма;
- синдром Базекса, (может привести к раннему развитию множественных БКК);
- синдром генерализованной базалоидной фолликулярной гамартомы;
- синдром Ромбо;
- синдром Хаппле-Тиншерта.
В зависимости от клинической картины, их принято делить на 3 вида:
Доброкачественные
(атерома, гемангиома, лимфангиома, липома, папиллома, родинка, невус, фиброма, нейрофиброма)
Не представляют угрозы для жизни человека, но при неудачном размещении или больших размерах они могут вызывать нарушения в работе других систем и/или органов нашего организма. Под внешними воздействиями иногда могут трансформироваться в злокачественные новообразования.
Злокачественные
(базалиома, меланома, саркома, липосаркома)
Быстро и агрессивно растут, проникая в окружающие ткани и органы, нередко с образованием метастаз. Прогноз таких заболеваний часто бывает неблагоприятным, учитывая трудность их излечения и склонность к частым рецидивам, а в некоторых случаях активный метастазный процесс приводит к летальному исходу, если необратимо повреждены жизненно важные органы.
Пограничные или предраковые состояния кожи
(старческая кератома, пигментная ксеродерма, кожный рог, дерматоз Боуэна)
Образования, ткани которых под воздействием наследственных или текущих причин видоизменились, получив потенциал к перерождению в злокачественные опухоли.
Диагностика базалиомы
Диагноз ставится на основании данных гистологического исследования
. Дифференциальную диагностику базалиомы проводят с:
- контагиозным моллюском,
- гиперплазией сальных желез,
- беспигментной меланомой
, - внутридермальным меланоцитарным невусом,
- карциномой Меркеля,
- трихоэпителиомой,
- плоскоклеточным раком
- кератоакантомой,
- воспалительными дерматозами (псориазом и экземой),
- актиническим кератозом,
- болезнью Боуэна,
- морфеа (очаговой склеродермией),
- дерматофибросаркомой,
- рубцом.
Лечение базалиомы
Как и любое другое лечение, оно проводится с целью полного удаления опухоли, а также сохранения функций и внешнего вида больного органа. Поскольку базалиома обычно возникает на открытых участках кожи, прежде всего на лице, может потребоваться косметическая операция.
Удаление базалиомы в зависимости от характеристик опухоли может проводиться разными методами:
- кюретаж и электрокоагуляция
; - хирургическое удаление опухоли с границами отступа от 1 до 4 мм;
- эксцизия с полным контролем периферических и глубоких границ;
- микрографическая хирургия по Мосу со срезами до пяти микрон (при локализации опухоли на лице, при рецидиве и высоком его риске);
- криодеструкция;
- лазерная терапия;
- химиотерапия с использованием химиопрепаратов для наружного применения (мази с 5-фторурацилом (5-ФУ), имиквимод);
- внутриочаговые инъекции противовоспалительных средств;
- лучевая терапия (при невозможности хирургического лечения или в качестве адъювантной терапии);
- радиотерапия для пациентов с противопоказаниями к хирургическому лечению, топической и фотодинамической терапии.
Для пациентов с метастазами могут использоваться EGFR ингибиторы (цетуксимаб и панитумумаб).
Прогноз при базалиоме
Большинство базальноклеточных карцином быстро выявляют и полностью излечивают. Случаи, когда пациенты умирали из-за прорастания опухоли и поражения жизненно важных структур, единичны, поэтому формальная система стадирования в большинстве случаев БКК не применяется.
Клиническими факторами риска БКК являются:
- анатомическое расположение и размер опухоли;
- чёткость границ базалиомы;
- вид опухолевого поражения (первичное или рецидив).
По статистике рецидив заболевания БКК наблюдается у 25% пациентов: почти четверти переболевших базалиомой в анамнезе развивается новая базалиома в течение 5 лет после возникновения первой опухоли. Следовательно, пациентам с базалиомой в анамнезе следует проводить ежегодный осмотр всех кожных покровов.
Ученые заметили, что чаще всего рецидив заболеваемости БКК происходит на коже лица, нежели карциномы с первичной локализацией на туловище и конечностях. Очевидно, это связано с тем, что именно лицо максимально незащищено от воздействия внешних вредных для кожи факторов. В 1983 г. была предложена концепция «лицевой маски», обозначающей участки кожи высокого риска.
Вот еще некоторые характеристики, позволяющие отличить базалиомы высокого риска:
- подтипы, описываемые термином «агрессивный гистологический паттерн»;
- размер опухоли более 1 см в диаметре на голове и более 2 — на теле;
- инвазия опухоли в нервную и сосудистую ткань;
- поражение лимфатических узлов или метастазы.
Клиническая картина
Визуально: мелкие красноватые высыпания, «гусиная кожа», плотные узелки локализуются в самом основании волосяного фолликула.
На ощупь кожа грубая, шероховатая.
Локализация: чаще на плечах, бедрах, лице и ягодицах.
При генерализованной форме фолликулярного гиперкератоза наблюдаются обширное поражение туловища и разгибательных поверхностей конечностей.
Диагностика:
Диагноз ставит врач-дерматолог на основании визуального осмотра, специализированных методик не требуется.
Необходимо отличать фолликулярный гиперкератоз от акне. В случае гиперкератоза высыпания на лице сухие, шероховатые на ощупь, небольшие и одинаковые по размеру.