5 июля 2020
Сухие пятна на коже — распространенный дерматологический симптом, который может говорить как о временном сбое и нарушении барьерных функций эпидермиса, так и о кожном заболевании. Все зависит от размера пятен, четкости их границ, а также от длительности присутствия на коже.
Причины сухости можно разделить на две большие группы:
- неспецифические — аллергические реакции на бытовую химию, хозяйственное мыло, косметические продукты, обезвоживание из-за холода и ветра;
- специфические — тогда пятна становятся проявлением дерматологических заболеваний.
Иногда человек может сам заметить, что на его коже появляются сухие пятна после наступления определенного события, например, после стирки белья руками. Тогда причина очевидна и ее легко ликвидировать. Но если сухие пятна на коже не проходят, чешутся, шелушатся, следует обратиться к врачу.
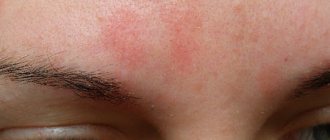
Красные пятна
Данный вид является наиболее распространенным. Они имеют следующие особенности:
- Появление пятен, сопровождающихся кожным зудом, может быть результатом дерматологического или грибкового заболевания.
- Красные пятна, которые сочетаются с развитием кожного зуда и шелушения, могут быть результатом появления дерматита, лишая или экземы.
- Пятна небольшого размера, имеющие темно-красный или малиновый оттенок, появляются на фоне ветряной оспы, кори и менингита. Зуд при заболеваниях может быть нестерпимым.
- Пятнышки красного оттенка на здоровой коже являются результатом аллергических реакций.
- Стрессовое воздействие характеризуется появлением разлитых темно-красных и бордовых пятен в области шеи или грудной клетки. Их исчезновение наблюдается после успокоения.
Виды пигментных пятен и методы их удаления
Пигментные пятна могут быть мелкими, большими, единичными и множественными. Они могут иметь разную форму, обычно приближенную к овальной, и разный цвет от светло-рыжего до темно-коричневого. Самые распространенные пигментные пятна: веснушки, родимые пятна и возрастная пигментация.
Веснушки. Этот тип пигментации свойственен светлокожим людям. Веснушки обычно выступают на открытых участках тела — лице, руках ушах, верхней части спины и груди. Их окраска меняется в зависимости от интенсивности солнца. Считается, что веснушки вызваны неравномерным распределением пигмента в коже, поэтому со временем, когда организм крепнет и адаптируется, они бледнеют или совсем пропадают. Многим девушкам, особенно рыжеволосым, веснушки идут — придают индивидуальности, но так бывает не всегда. Слишком контрастная и обширная пигментация — повод для комплексов, поэтому их «выводят».
Убрать веснушки можно разными способами. Народная медицина, например, рекомендует использовать для отбеливания кожи сок петрушки. Конечно, этот метод не подействует сразу — потребуется несколько месяцев. Косметология предлагает куда более эффективные методы. Быстро свести веснушки можно с помощью химического пилинга с основой из фруктовых или молочной кислот или лазерной шлифовкой кожи.
Родимые пигментные пятна. Родинки (невусы) могут образовываться на любом участке тела. Они имеют ровную форму и довольно темную окраску. В отличие от веснушек, меланин, образующий пигментное пятно, располагается в нескольких слоях кожи, поэтому вывести родинку сложнее, чем веснушки. Родинки имеют одну особенность — они могут перерождаться в рак, поэтому крупные и подозрительные образования рекомендуется удалять. Также удаляют родимые пятна, находящиеся в местах соприкосновения со швами одежды, ремнями и на участках, подвергающихся бритью. Травмированная родинка — ворота для инфекции: она может воспаляться, кровоточить и мокнуть.
Прямое показание для обращения в клинику — изменение формы, объема и окраски родимого пятна. Особенно опасны черные и асимметричные родинки, кровоточащие или шелушащиеся пятна с трещинами.
Родинки без признаков онкологии удаляют жидким азотом, методом диатермокоагуляции или лазером. Лазерное удаление родимых пигментных пятен наиболее предпочтительно, так как не травмирует окружающие ткани и не оставляет рубцов. А ещё удалять родинки лазером совсем не больно, поэтому многие пациенты выбирают именно эту методику.
Возрастные пигментные пятна. К сожалению, эти признаки надвигающейся старости предотвратить невозможно. Лентиго — так называют этот тип пигментации — появляется у людей после 40 лет. Особенно заметны такие пигментные пятна в период климакса, когда пигментация подстегивается гормональными изменениями. Локализуются лентиго, как и веснушки, в местах, где кожа подвергалась постоянному солнечному излучению — на лице, руках, груди и спине. Женщины, заметив такую пигментацию, расстраиваются, ведь скрыть коричневые пятна не получается и они отчетливо выдают возраст.
Убрать возрастную пигментацию можно только косметологическими методами — народная медицина здесь не поможет. Можно попробовать срединный или глубокий химический пилинг или малотравматичное лазерное удаление. Преимущество последнего метода неоспоримо — после процедуры на месте пятен остается лишь небольшое покраснение, которое быстро проходит. При глубоком химическом пилинге косметолог полностью удаляет верхний слой кожи, поэтому на восстановление уйдет как минимум месяц.
Крупные пигментные пятна. Мелазмы — значительный косметический недостаток. В отличие от родинок такие пигментные пятна имеют неровную форму и выглядят очень непривлекательно. Их окраска усиливается на солнце — весной и летом, а зимой пигментация идет на убыль. Крупные пигментные пятна — признак гормональных изменений, поэтому они часто возникают при беременности, приеме гормонов, наступлении климакса.
Крупные пигментные пятна могут проходить сами, но женщины не хотят дожидаться этого момента, поэтому многие прибегают к помощи косметолога. Уменьшить окраску таких пятен может легкий пилинг, специальные отбеливающие маски, лазерная шлифовка кожи и т. д.
Розовые пятна
Появление розовых пятен может быть связано с течением атопического дерматита, являющегося результатом контакта с пылевыми частицами, химическими средствами или различными продуктами. Нестабильное психоэмоциональное состояние сопровождается появлением пятен на груди, шее, лице, а также руках.
На фоне лишая Жибера пациента беспокоят пятна розового цвета с локализацией в области спины или бедер. Активация болезни связана со снижением иммунных сил, после перенесенных заболеваний, имеющих инфекционную природу.
Появление стригущего лишая связано с поражением кожных покровов и выпадением волос.
Поставить диагноз на основании внешнего осмотра, оценки цвета, размеров или формы может только врач-дерматолог. По результатам диагностики выбирается оптимальный метод лечения. При необходимости назначается консультация таких специалистов, как венеролог или онколог.
Причины появления пигментных пятен
Окраска кожи человека зависит от концентрации пигментов. Недостаток или избыток меланина, каротина и др. пигментных веществ приводит к образованию пигментных пятен разного цвета и размера. Окрашенные участки кожи могут быть врожденными или появляться с возрастом. Часто запускает процесс ультрафиолет — при загаре на солнце или в солярии. Это связано с тем, что меланин, придающий коричневый цвет, защищает кожу от воздействия ультрафиолетового излучения. Чем больше его попадает на кожу, тем больше меланина вырабатывается.
Других причин, из-за которых образуются пигментные пятна на лице и теле, много. Часто это следствие серьезных нарушений в организме. Поэтому, заметив у себя новые пигментные пятна, стоит обратиться к врачу. Выработку пигментов усиливают:
- Естественное и преждевременное старение.
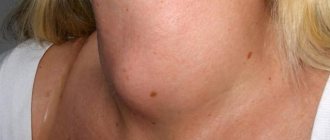
- Гормональные проблемы, связанные с заболеваниями щитовидной железы, опухолями гипофиза.
- Заболевания печени.
- Нервно-психические расстройства.
- Авитаминоз, нарушение обмена веществ.
- Гинекологические заболевания.
Спровоцировать проблему могут лекарства и косметика. Также пигментные пятна не редкость при беременности.
Не стоит путать пигментные пятна и злокачественные новообразования кожи — это совершенно разные процессы. Если пигментные пятна можно не трогать или удалить, и в том и другом случае это не скажется на общем здоровье, то онкологические образования требуют длительного, серьезного лечения.
Самостоятельное решение проблемы
Временное, или преходящее, покраснение кожи лица не считается патологией. Оно исчезает самостоятельно и не доставляет особого дискомфорта, кроме психологического. Чтобы убрать своими силами эпизодические случаи гиперемий, следует выполнить несложные действия:
- Удалить раздражающий фактор
. Сменить обстановку, смыть с поверхности кожи аллерген или токсическое вещество, постараться успокоиться. - Восстановить естественный цвет кожи
. В этом помогают народные средства и травяные сборы. Предварительно необходимо убедиться в отсутствии аллергии на компоненты. - Позаботиться об укреплении защитного барьера
. Для этого целесообразно проводить комплекс мероприятий, который направлен на оздоровление организма в целом и на поддержание функциональных свойств кожного покрова.
Следующие рекомендации также смогут помочь избавиться от красного лица, но потребуют длительного времени и корректировки образа жизни.
Бережный очищение и уход.
Умываться стоит теплой водой, без контрастных температур, вытираться мягким полотенцем легкими промокательными движениями.
Профилактика инфекций.
Важное правило — никогда без нужды не трогать лицо руками. Привычка самостоятельно удалять прыщи может привести к заражению не только местному, но и общему. Даже при мелких повреждениях и царапинах стоит немедленно обработать участок микротравмы асептическим веществом.
Образ жизни.
Питание обязательно должно содержать продукты, богатые клетчаткой и витаминами. Стоит исключить употребление соленой пищи, копченостей, острых приправ и алкоголя. Убрать покраснение на лице помогают также полноценный сон и спокойный микроклимат.
Ухаживающая косметика.
Индустрия красоты предоставляет большой ассортимент очищающих, липидовосстанавливающих и заживляющих средств. Самостоятельно разобраться в них бывает непросто, однако, дерматологи рекомендуют не увлекаться косметикой на основе спиртовых растворов и тщательно подходить к ее выбору. Индивидуальная консультация
Пигментация или гиперпигментация кожи – что это такое
На самом деле, ничего страшного в этом термине нет и к каким-либо заболеваниям такой дефект не имеет совершенно никакого отношения. Словарное определение гласит, что так можно назвать неравномерное распределение красящих пигментов по поверхности эпидермиса.
В нашем случае речь идет конкретно о таком веществе, как меланин, вырабатывающимся определенным типом клеток (меланоцитами). Избыточное накопление или недостаток может вызвать гиперпигментацию или наоборот, обесцвечивание тканей. Так появляются точки и даже обширные образования, которые хорошо видны невооруженным взглядом. Однако красящей способностью обладает не только это вещество, есть и другие. Это могут быть липохромы, билирубин, липофусцин и многие иные, являющиеся продуктами метаболизма клеток.
Профилактика болезни
Профилактика экземы состоит из соблюдения гипоаллергенной диеты. Важно отказаться от всех факторов, которые способны спровоцировать обострения. Уделять время личной гигиене, не использовать косметические средства с добавлением химических или синтетических веществ. Исключить любые стрессовые ситуации, вести здоровый образ жизни.
Экзема – хроническое заболевание, которое доставляет не только физический, но и психологический дискомфорт, ухудшает качество жизни человека. Ранняя диагностика, правильно проведенное лечение и соблюдение врачебных рекомендаций поможет держать болезнь под контролем, снизить частоту обострений, минимизировать осложнения.
Аллергия на продукты и медикаменты
Пищевая аллергия на лице встречается достаточно часто, особенно у детей. Наиболее аллергенными продуктами считаются арахис, яйца, морепродукты, цитрусовые, молочные продукты. Однако и на любые другие продукты питания при наличии индивидуальной непереносимости может развиваться аллергия.
Основные симптомы:
- Пятнистая сыпь на лице или теле;
- Выраженный зуд;
- Шелушение кожи;
- Тошнота, рвота;
- Расстройства стула;
- Боль в животе.
Еще одной важной проблемой является аллергия на лекарственные препараты. Аллергическая реакция может возникнуть на лекарство в виде таблетки, инъекции или мази. Часто встречаются аллергии на антибиотики, антисептики, нестероидные противовоспалительные средства. Симптомы такие же, как и у пищевой аллергии. В тяжелых случаях могут развиваться такие осложнения, как ангионевротический отек или анафилактический шок2. Нужно знать, на какие препараты у вас аллергия и предупреждать об этом врачей или медперсонал.
Особенности лечения
Лечение кожных заболеваний аллергической природы требует комплексного подхода. Прежде всего, терапия должна быть направлена на абсолютное исключение вредных патогенов, а также на улучшение симптоматики. Зуд, отек и покраснения доставляют пациентам сильный дискомфорт как физиологический, так и эмоциональный. Зудящие пятна мешают спать и полноценно работать. К тому же пораженные участки нарушают эстетику кожи, поэтому пациенты часто скрывают их под одеждой, что может только усугубить ситуацию. Кроме того, аллергические реакции на коже нельзя мочить, поэтому больные лишены возможности принимать ванную, посещать бассейн или сауну.
Чтобы устранить сыпь на руках, необходимо использовать наружные средства местного применения в виде мазей или кремов. В лечении аллергодерматозов хорошо проявили себя препараты на основе топических глюкокортикостероидов.[10] Подобные средства имеют широкие возможности применения, так как оказывают сразу несколько воздействий на воспалительный очаг:
- противовоспалительный эффект;
- противоаллергическое действие;
- сосудосуживающие свойства;
- противозудный эффект.
Одними из представителей местных глюкокортикостероидов, назначаемых при лечении аллергодерматозов, являются препараты «Акридерм ГК».