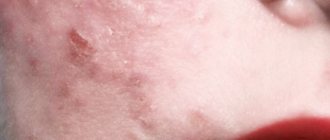
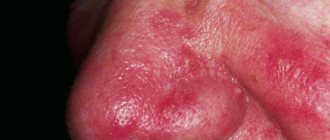
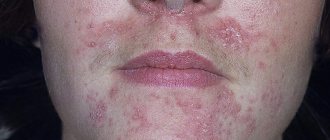
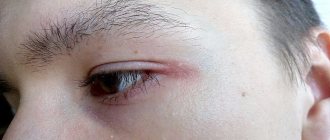
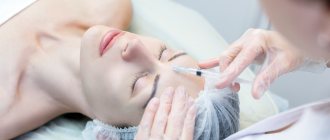
Хейлит – это изолированный воспалительный процесс в области слизистой оболочки, кожи и красной каймы губ. Внешне выглядит как отек с покраснением и шелушением тканей. Может быть самостоятельным заболеванием или симптоматическим проявлением других патологий. Рано или поздно с ним сталкивается почти каждый человек, однако в молодом возрасте болезнь протекает заметно легче, реже рецидивирует и не имеет осложнений. У пожилых людей за счет ослабления иммунной системы периодические рецидивы хейлита могут стать причиной злокачественного перерождения тканей.
Причины развития хейлита
К основным причинам возникновения заболевания относятся:
- Дерматозы — представляются самой распространенной причиной хейлита. Заболевания кожи, такие как псориаз, красная волчанка, сифилис, туберкулез, лишай, также часто провоцируют воспаление красной каймы губ.
- Болезни щитовидной железы.
- Аллергия на различного рода внешние факторы, профессиональная деятельность.
- Негативные погодные условия.
- Наследственная предрасположенность.
- Снижение иммунитета, заболевания ЖКТ.
Профилактика
Чтобы предотвратить появление сыпи вокруг рта, важна грамотная профилактика. Следует укреплять защитные силы организма, чаще бывать на свежем воздухе, делать зарядку, закаляться.
Большое значение имеет питание. Надо исключить из него фастфуд, копчености, газированные напитки, сладости, цитрусовые плоды, хлебобулочные изделия. Рацион нужно обогатить свежей зеленью, овощами и фруктами, собранными в регионе проживания, кисломолочными продуктами, кашами. Для оздоровления всех органов и систем полезно выпивать не менее 2 литров чистой воды в день.
Чтобы не допустить грибковой, бактерицидной и вирусной инфекции, следует регулярно мыть руки, пользоваться индивидуальными полотенцами и придерживаться других правил личной гигиены.
Предупредить развитие аллергии можно, ограничив контакт с аллергенами. Для этого надо откорректировать питание, защищать руки перчатками, работая с бытовой химией, пользоваться натуральными ухаживающими средствами и минеральной косметикой.
Виды хейлита
Все разновидности хейлитов делятся на две группы:
- симптоматические (хейлит, как проявление основного заболевания);
- истинные (как самостоятельная болезнь).
Виды симптоматического хейлита и их клинические проявления
К симптоматической группе относятся следующие виды хейлита:
- Экзематозный — развивается на фоне экземы, характеризуется покраснением, отечностью, жжением и патологическими изменениями кожи губ. При отсутствии лечения переходит в хроническую форму.
- Макрохейлит — эта форма хейлита считается составной частью синдрома Мелькерссона-Россолимо-Розенталя. Наблюдается сильный зуд и отекает не только губа, но и другие части лица.
- Атопический — предпосылкой к развитию воспаления есть предрасположенность к аллергии на лекарственные препараты, продукты питания. Проявляется шелушением, покраснением, зудом кожи губ, образованием трещинок в уголках рта.
Каковы причины болезни?
Следует различать причину и триггеры атопического дерматита.
Причина до конца не известна современной науке, основной версией является набор генетических, иммунных и кожных изменений, в частности, дефицит кожного белка филаггрина, который отвечает за удержание влаги в коже.
Триггеры атопического дерматита весьма разнообразны, атопическая кожа чрезмерно чувствительна к раздражению, поэтому обострение могут вызвать повышенное потоотделение, жара, грубая одежда, моющие средства, сухость воздуха и т. д. Дети с атопическим дерматитом могут параллельно иметь аллергию на продукты питания, домашних или других животных, пылевых клещей, пыльцу деревьев и травы — эти аллергены также могут являться триггерами обострений.
В целом атопический дерматит имеет волнообразное течение, периоды обострений (чаще всего возникающие по неочевидным причинам или без причин) сменяются периодами ремиссии — отсюда появляется большой соблазн связывать обострения с факторами, не имеющими прямого отношения к болезни, и наоборот — приписывать лечебные свойства совершенно посторонним факторам (например, диете, которую родители начали по ошибке или от отчаяния).
Нельзя не упомянуть устоявшуюся вредную отечественную традицию называть атопический дерматит аллергическим (обычно связывая его с аллергией на белок коровьего молока) и лечить его диетами (строгая «гипоаллергенная» диета кормящей матери, и/или гидролизная/аминокислотная смесь ребенку). Действительно, если у ребенка есть непереносимость белков коровьего молока, она может усугублять или вызывать атопический дерматит, но не наоборот. Далеко не каждый ребенок с атопическим дерматитом имеет непереносимость белков коровьего молока или каких-либо других аллергенов. А значит, назначая диету, или дорогую и неприятную на вкус смесь, врач добавляет семье проблем, не помогая им. В большинстве случаев атопического дерматита выявление аллергий и исключение аллергенов не приносит никакой пользы.
Виды истинных хейлитов
К истинным хейлитам относятся:
- Контактный — проявляется как результат реакции организма на контакт с раздражителем: косметическими средствами (определяется в основном у женщин), вредной привычкой держать во рту ручку, карандаш, профессиональной деятельностью (музыканты из-за длительного использования мундштука духового инструмента) Характеризуется покраснением, зудом, чувством жжения, отечностью губ.
- Актинический — предполагает развитие воспалительного процесса в результате особой чувствительности к природным явлениям: солнечным лучам, ветру, морозу, радиации. Проявляется мелкими пузырьками или эрозией, отечностью красной каймы. Такой хейлит называют еще метеорологическим.
- Эксфолиативный — встречается преимущественно у женщин. Развитие патологии происходит на фоне депрессии, тревоги, различных расстройствах нервной системы. Основные симптомы — сухость, сильное, продолжительное шелушение каймы губ. Эксфолиативный хейлит имеет две формы: сухую и экссудативную. При экссудативном воспалении образуются корки, вызывающие болезненные ощущения у пациента.
- Гландулярный — возникает на фоне гипертрофии малых слюнных желез. Это явление может быть врожденным (проявляется после полового созревания) или приобретенным в результате хронического воспаления. Риск пострадать от гландулярного хейлита есть у людей с пародонтозом, многочисленными кариозными полостями, после перенесенной красной волчанки, лейкоплакии. Характеризуется сначала повышенной сухостью, не исчезающей при использовании гигиенических средств. Позже — наличием трещин из-за постоянного воздействия слюны на красную кайму губ. 20-30% пациентов с гландулярным хейлитом заболевают плоскоклеточным раком. Необходимо ответственно подходить к лечению этого заболевания, вовремя обращаться за квалифицированной помощью к врачам — возможно потребуется оперативное вмешательство.
Причины шелушения кожи вокруг рта
Наиболее часто кожа возле губ шелушится из-за:
- травмирующего ухода. Обильное наличие спиртов, жёстких ПАВов, консервантов, иных неприятных веществ в косметических средствах провоцирует появление шелушений и в целом проблемы с кожей. Следует избегать таких компонентов, как: Denatured Alcohol, Ethanol, Ethyl alcohol, а также не делать химическую или механическую чистку чаще положенного. Кстати, скрабы могут быть причиной того, почему шелушится кожа, так как они достаточно сильно её травмируют даже при видимом очищении.
- неправильного рациона. Продукты, которые мы употребляем, влияют на наш внешний вид. Для того, чтобы держать её в порядке и минимизировать риск появления шелушений, прыщей, иных дефектов, нужно убрать из своего меню сладкое, жирное, острое, копчёное, снизить потребление лёгких углеводов, добавить клетчатку и молочнокислые напитки, такие как кефир, ряженка, простокваша.
Интересно! Употребление кисломолочных продуктов действительно может помочь избавиться от шелушений, так как они содержат в себе много молочных бактерий. Те вырабатывают молочную кислоту, широко использующуюся в косметическом производстве – она закисляет среду организма, уничтожает подкожный жир, регулирует работу сальных желёз, а также отшелушивает ороговевшие частички, которыми, собственно, являются шелушения.
- Резкого перепада температур. Особенно это касается холодных зимних дней и осенних вечерних. Дерма могла просто обмёрзнуть или обветриться, как, например, губы, с чем справиться намного легче.
- Дефицита определённых витаминов. К ним могут относится витамины А, Е, В или С. Эти витамины оказывают наибольшее влияние на нашу дерму. Они ускоряют регенерацию, за счёт чего кожа после шелушений восстанавливается быстрее, увлажняют её, препятствуя их появлению, и не позволяют ороговевшим клеткам долго находится на лице.
- Проблем с ЖКТ или гормонами. Желудочно-кишечный тракт и гормональная система нашего организма – одни из самых уязвимых систем человека. Проблемы с ними могут быть наследственными или врождёнными, однако очень часто приобретаются с течением времени. Они сопровождаются ухудшением тона лица, рельефа, могут заставлять шелушится кожу вокруг рта и носа.
- Дерматит, может быть приоральным (чешуйчатым), контактным (с кровотечениями) или себорейным (похож на перхоть). Шелушения – вечный спутник дерматита, и обычными косметическими средствами тут уже не справиться.
Внимание! Никогда не стоит забывать, что кожа в некоторых случаях склонна к шелушениям – особенно это касается сухого типа.
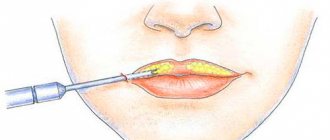
Лечение хейлита
Это заболевание нуждается в специальном лечении, зависящем от причины, вида и степени воспалительного процесса. Основные методы лечения хейлита:
- местное обрабатывание поверхности кожи губ дезинфицирующими растворами, мазями, витаминными масляными растворами;
- физиотерапевтические методы: излучение Букки, ультразвук, лазеротерапия;
- курс витаминотерапии;
- полоскание ротовой полости отварами лечебных трав.
При необходимости, для устранения причин заболевания, могут привлекаться узкие специалисты: дерматолог, аллерголог, инфекционист.
Что делать если шелушится кожа вокруг рта
Шелушащаяся кожа вокруг губ нуждается в лечении, из-за чего она бы не начала шелушиться. Однако для разных причин нужны разные средства. При косметических дефектах достаточно будет верного ухода, а вот при первых подозрениях на дерматит следует посетить дерматолога, который выпишет не только косметические средства, но и внутренние.
Кожа на лице вокруг рта зачастую является показателем, ухаживает ли девушка за лицом в целом, поэтому очень важно держать её в хорошем состоянии. И даже после лечения стоит большое внимание уделять профилактике и советами косметолога.
Специалисты советуют, если кожа около рта уже шелушится, задать себе несколько вопросов:
- Достаточно я ли потребляю воды? Вода участвует во многих процессах организма, в том числе играет большую роль для поддержания лица в порядке.
- Есть ли у меня аллергия на какие-либо продукты/организмы? Красные пятна около рта у взрослого, которые к тому же шелушатся, могут быть проявлением аллергической реакции.
- Стоит сократить уровень алкоголя/никотина/жирного/сладкого и добавить больше фруктов, молочки и клетчатки? Ведь это не только вызывает покраснения и раздражения около рта, но и в целом плохо влияет на организм.
- Каждый ли раз я, приходя домой, смываю косметику? Умываться с мицеллярной водой и пенкой после трудного рабочего дня нужно, несмотря на усталость. Во всей той пыли, выделениях сальных желёз, частицах косметики за ночь скапливается огромное количество бактерий, из-за которых в том числе начинает шелушиться кожа вокруг рта, может даже появиться ротовой дерматит или герпес.
Лучшие средства против шелушения
Если в результате обследования у дерматолога было выявлено, что кожа рядом с губами шелушится не из-за каких-либо болезней ЖКТ или гормональных сбоев, то для избавления от дефектов достаточно будет использовать косметические средства.
- Альфа-гидрокси кислоты, или, по-другому, АНА-кислоты. Несмотря на агрессивное для средства от шелушений название, эти кислоты при правильном использовании совершенно безопасны. Они используются при многих проблемах с дермой, так как выполняют функцию отшелушивающего пилинга. Рекомендуется использовать кремы, пилинги и тоники с альфа-кислотами, если кожа вокруг рта шелушится – они избавят вас от следов шелушений. При использовании не более 2-3 раз в неделю в тёмное время суток вреда они не принесут, а вот на солнце использовать их нельзя. Кислоты задевают только верхний слой кожи, не проникают вглубь, таким образом ухудшить состояние лица с ними невозможно.
Внимание! Начинать следует с малых доз кислот – например, сначала приобрести средство от «Белого льна», потом – от «Коры», а когда кожа привыкнет, можно засмотреться на 30% АНА-пилинг от The Ordinary.
- Серия «АЕвит» от российской марки Либридерм. В линейку входят: гель для умывания, маска для лица, крем для лица и отдельно – для зоны вокруг глаз, гигиенические помады, которые не позволят шелушениям задеть губы. Уход направлен на смягчение, устранение шелушений, питание, и особенно актуален в зимне-осеннее время. Также он разглаживает мелкие морщинки. В составе средств «АЕвит» можно найти комплекс витаминов А, Е, растительные компоненты – экстракты малины, эдельвейса, розмарина. Также присмотритесь к серии с гиалоурановой кислотой.
- Серное мыло. Оно отлично помогает при раздражениях кожи около рта, если она шелушится, красноты, стянутости. Пена с использованием мягкого спонжика или конжаку получается мелкая, пышная, не вредит губам при случайном попадании на них. Но запах у серы специфический, что следует учесть.
Отдельного упоминания стоит лечение шелушений и пятен, возникших в результате аллергии или крапивницы. В этом случае рекомендуется использовать препараты с лоратодином в составе, однако дозировку и частоту использования должен указывать врач.
Перед тем, как выбрать какое-либо из этих средств, обратите внимание на противопоказания, при которых ими пользоваться запрещено.
Несколько полезных домашних рецептов против шелушения губ:
Противопоказания
Чтобы процесс лечения кожи от шелушений был точно безопасным, перед применением средства обратите внимание на его состав. Вы должны быть точно уверены, что там нет спиртов и веществ, на которые у вас аллергия, даже если это эффективные против проблемы растительные добавки.
Не следует использовать кремы и иные средства с витаминами А и Е при наличии переизбытка этих веществ в организме, а кислоты стоит отложить в сторонку во время активного солнца или если ваша кожа очень тонкая и чувствительная.
Внимание! При шелушениях у ребёнка ни один из этих способов (кроме похода к врачу) не подойдёт.
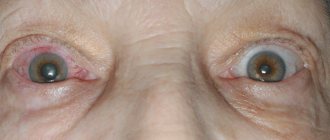
Аллергический хейлит
Заболевание, развивающееся у аллергиков при контакте с аллергеном и поражающее поверхность губ. Типичными проявлениями этой разновидности хейлита является ощущение зуда и жжения на губах, сухость и значительный дискомфорт. Губы начинают сохнуть и шелушиться, а чешуйки отмершего эпителия – отслаиваться.
Основная причина возникновения этого заболевания – повышенная чувствительность пациента к внешним раздражителям, в частности, к аллергенам. Аллергический, или, как его еще называют, контактный хейлит может развиваться постепенно.
Всё зависит от личной восприимчивости пациента к аллергенам, а он может развиваться на протяжении нескольких недель, месяцев и даже годами. Продолжительность этого процесса бывает обусловлена особенностями работы эндокринной системы, а также степени проявления у него аллергических реакций.
Данное заболевание практически не появляется у детей. По статистике, большинство пациентов с аллергическим хейлитом – это женщины старше двадцати лет.
Причины возникновения болезни
В большинстве случаев аллергический хейлит вызывается контактными аллергическими раздражителями. Среди самых распространенных аллергенов, которые вызывают хейлит – губная помада. Опасна не помада сама по себе, а содержащиеся в ней вещества – родамин, эозин и другие. В числе провоцирующих факторов также присутствуют некачественные зубные импланты, протезы из пластика.
Аллергические проявления могут появляться после контакта с цитрусовыми, а также у пациентов, имеющих привычку грызть карандаши или ручки. Свойственно заболевание и тем, чья работа связана с игрой на духовых инструментах или с опасным химическим производством.
Симптомы заболевания
Болезнь проявляет себя гиперемией и отёчностью губ, а также ощущением зуда и жжения, сопровождаемое образованием эритемы. На пораженных участках губ возникают и лопаются небольшие болезненные пузырьки. Если болезнетворный процесс затягивается, со временем на их месте на губах образуются небольшие рубцы и шрамы. Сухость губ со временем только увеличивается.
Воспаление практически никогда не выходит за пределы красной каймы вокруг губ. В редких случаях оно может распространяться на прилегающую кожу. Иногда воспалительный процесс перемещается на слизистую оболочку полости рта. Такой форме аллергического хейлита свойственна гиперемия (значительное покраснение тканей), появление заметной отёчности тканей, а при попытке произвести пальпацию возникают болевые ощущения.
Диагностика и лечение
Диагностика заболевания проводится врачом-стоматологом совместно с аллергологом. Для определения аллергена необходимо провести аллергопробы.
Во время постановки диагноза важно отличить аллергический хейлит и атопический, а также исключить эксфолиативный и актинический хейлиты. Лечение данного заболевания включает в себя обязательное устранение раздражителя или аллергена, вызвавшего его.
Применяется системная (общая) и топическая (местная) медикаментозная терапия. Под общей терапией подразумевается использование медикаментов, принимаемых внутрь. Для облегчения симптомов аллергии используется курс антигистаминных препаратов. Если случай достаточно сложный, может быть показано применение кортикостероидов. Помимо этого, могут быть назначены препараты кальция.
В местное лечение аллергического хейлита входит применение разнообразных смягчающих масел, мазей и бальзамов на основе облепихи, витамина Е и другие. Чтобы избежать повторного появления патологии, необходимо сдать анализы на аллергопробу, чтобы в дальнейшем устранить любые контакты с аллергеном. Желательно также пересмотреть свой рацион и внимательно отнестись к выбору косметики.
Диагностика
Специального анализа или обследования для подтверждения диагноза атопический дерматит не существует, диагноз ставится клинически. Врач осмотрит сыпь, спросит о симптомах ребенка, семейном атопическом и аллергическом анамнезе. Наличие экземы у членов семьи (в детском возрасте или до сих пор) будет важным ключом к разгадке.
Врач исключит другие состояния, которые могут вызвать воспаление и зуд кожи. В случае затруднений с диагнозом или тяжелого течения болезни педиатр направит ребенка к детскому дерматологу или детскому аллергологу.
Врач может попросить исключить из рациона ребенка некоторые продукты (например, яйца, молоко, сою или орехи) на 2–3 недели, после чего снова ввести их в рацион и наблюдать за симптомами. Если диета приводит к облегчению сыпи, а провокация к ее явному обострению, это подтвердит диагноз и необходимость диеты.
Поскольку точных лабораторных методов подтверждения диагноза атопического дерматита нет, существуют критерии для стандартизации постановки клинического диагноза (самые известные — критерии Ханифина и Райки).
Критерии делятся на «большие» и «малые». Для постановки диагноза атопический дерматит необходимым и достаточным является обнаружение у пациента трех больших и трех малых критериев.
К большим относятся:
- зуд;
- дерматит, поражающий сгибательные поверхности у взрослых, или лицо и разгибательные поверхности у младенцев;
- хроническое или рецидивирующее течение дерматита;
- наличие в личном или семейном анамнезе кожной или респираторной аллергии.
К малым относятся:
- специфические черты лица: бледность лица, эритема, гипопигментированные пятна, темные круги под глазами, хейлит, подглазничные складки, рецидивирующий конъюнктивит, передние складки шеи;
- типичные триггеры: эмоциональные факторы, факторы окружающей среды, еда, раздражители кожи;
- типичные осложнения: восприимчивость к кожным инфекциям, нарушение клеточного иммунитета, предрасположенность к кератоконусу и передней субкапсулярной катаракте, немедленная реактивность кожи;
- другие признаки: ранний возраст дебюта, сухость кожи, ихтиоз, гиперлинейность ладоней, пилиарный кератоз, дерматит кистей и стоп, экзема сосков, белый дермографизм, белый питириаз, перифолликулярная акцентуация.
Пояснение каждого из этих симптомов выходит за рамки этой статьи; критерии приведены здесь для понимания того, чем руководствуется врач, выставляя диагноз атопического дерматита.
Также существуют различные шкалы оценки тяжести атопического дерматита, применяемые врачами и учеными, самой известной из них является шкала SCORAD. В этой шкале врачу необходимо отметить количество, распространенность и выраженность симптомов атопического дерматита, выразить их в баллах, суммировать баллы и на основе этой суммы выставить степень тяжести болезни.
Диатез и его причины
Атопический дерматит (диатез) – это самое частое кожное аллергическое заболевание у ребенка и взрослого, которое характеризуется воспалением, зудом, а также хроническим рецидивирующим течением. Атопический дерматит, как правило, имеет различные кожные проявления в зависимости от возраста человека. Более подробно рассмотрим далее.
Атопический дерматит (диатез) – это самое частое кожное аллергическое заболевание.
Причины диатеза
Особую роль в развитии заболевания играет наследственно обусловленная способность к развитию аллергических заболеваний.
Также в основе заболевания лежат и другие причины, которые можно разделить на внутренние и внешние. К внутренним относятся особенности самого организма. К внешним относят причины, с которыми человек контактирует извне.
Внутренние причины
- Наследственно – обусловленная способность организма к повышенной выработке IgE (иммуноглобулин, ответственный в большинстве случаев за аллергию).
- Повышенная, чрезмерная реакция кожи на раздражители (аллергены).
- Увеличение сухости кожи.
- Нарушение эпидермального барьера.
Внешние причины
- У детей первых лет жизни – пищевая аллергия, а также дисбиоз кишечника, вакцинация (АКДС). Важно подчеркнуть, что вакцинация не у каждого ребенка приведет к развитию атопического дерматита. Имеется лишь более высокая вероятность развития данного заболевания у детей с отягощенным аллергическим фоном.
- У детей дошкольного возраста – бытовые и грибковые аллергены. Нередко причиной могут явиться гельминтозы.
- В подростковом возрасте – стрессы, эмоциональные переживания.
- Причинами диатеза у взрослых является комбинация вышеописанных факторов. Это может быть пищевая аллергия, аллергия на цветение растений, контактная аллергия (при контакте аллергенов с кожей), стрессы, эмоциональные переживания.
Симптомы диатеза у ребенка и взрослого
Диатез может проявиться в любом возрасте. Основное проявление – постоянный сильный зуд в сочетании с местными, кожными проявлениями. Заболевание характеризуется рецидивирующим течением.
Диатез может проявиться в любом возрасте.
Первые признаки заболевания появляются еще в раннем возрасте. Им предшествует появление чешуек на волосистой части головы и бровей (гнейс). Одними из основных и главных проявлений дерматита у детей раннего возраста являются покраснение и сухость кожи щек. Характерной особенностью является то, что носогубной треугольник и нос остаются не тронутыми аллергическими высыпаниями. Если родители не предпринимают никаких мер, то процесс прогрессирует. Очаги поражения появляются и на других участках тела: волосистая часть головы, уши, туловище, разгибательные поверхности конечностей. Нередко сыпь может располагаться на ягодицах, вокруг ануса. Без лечения процесс прогрессирует, и на фоне красноты и отечности кожи появляются маленькие пузырьки, которые быстро разрушаются. Вследствие этого появляются ранки, которые покрываются корочкой и чешуйками. После отслоения корочек на местах поражения остается гладкая кожа ярко-розовой окраски. Иногда на фоне описанной сыпи могут также появляться и мелкие узелки на коже, которые возвышаются над уровнем кожи. Очаги поражения на коже, как правило, размещаются симметрично.
С возрастом у многих пациентов наблюдается клиническая трансформация кожных высыпаний. У взрослых они выглядят по-другому и располагаются в других местах. Очаги поражения имеют вид уплотнения и сухости кожи. Они располагаются на шее, локтевых и подколенных сгибах, на тыльной поверхности кистей, в подмышечных и паховых складках, иногда вокруг рта, глаз и в области половых органов. Характерен интенсивный зуд кожи, который больше усиливается ночью. Из-за этого нарушается сон, человек становится раздражительным, капризным. Постоянный зуд приводит к тому, что ребенок или взрослый расчесывает сухие участки кожи и появляется раневая поверхность, которая покрывается корочками.