Современная пластическая хирургия располагает целым арсеналом средств, позволяющих добиваться отличных результатов. В случае с операцией по коррекции формы и объёма молочных желёз, это проявлено особенно ярко. Тысячи пациенток остаются довольными результатами маммопластики. Это стало возможным не только благодаря достижению желаемого эстетического эффекта, но ещё и за счёт минимального риска возникновения осложнений. В то же время не стоит отрицать того, что, хоть и редко, но они возможны. Одним из осложнений после маммопластики является серома.
Когда появляется серома?
Пожизненная гарантия на имплантаты
Определённого временного промежутка между проведением хирургического вмешательства и формированием серомы не имеется. Затруднительно назвать и факторы, стимулирующие скопление жидкости. Однако, общая вероятность, при которой риск развития этой аномалии имеется, заключается в следующем: чем больше объём хирургического вмешательства, тем больше вероятность развития серомы. Серома может появиться в любой части тела, которая была травмирована или подверглась операции.
Её диагностируют при проведении маммологического обследования, но, как правило, скопление хорошо заметно невооружённым глазом и легко прощупывается.
Как проявляется серома после увеличения груди?
| Как правило, в типичных случаях серома появляется спустя 4-7 дней после операции. Однако, следует помнить, что серома может образоваться в любое время даже спустя много месяцев после операции. Причиной в таких случаях чаще всего является переохлаждение или травма. |
Признаками серомы являются:
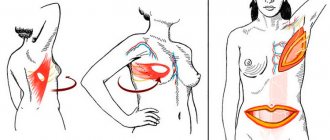
- Изменение формы груди. При скоплении серозной жидкости грудь увеличивается в размерах. Жидкость скапливается между имплантатом и мягкими тканями груди. Контуры молочной железы, изменяются, объем увеличивается.
- Отек мягких тканей груди. В области скопления жидкости отмечается отечность окружающих тканей. При пальпации в этой области может отмечаться некоторая болезненность.
- Боли в области серомы. В типичных случаях присутствует незначительная или умеренная болезненность. При надавливании, физической нагрузке боль может усиливаться. При больших и длительно существующих серомах боль может быть более интенсивной и носить распирающий характер.
- Покраснение кожи в области скопления серомы. Чаще всего цвет кожных покровов не меняется при скоплении серозной жидкости. В некоторых случаях при большом объеме серомы кожа может покраснеть. Это говорит о необходимости как можно быстрее удалить серозную жидкость.
- Выделение серозной жидкость через края раны. Случается редко. Если серома существует длительное время, то может сформироваться свищевой ход, через который жидкость будет выделяться наружу. Чаще это случается у пациенток с тонкими мягкими тканями и недавно выполненной операцией.
Формирование серомы
Серома не имеет отношения к злокачественным новообразованиям, однако требует удаления. Она повышает риск проникновения инфекции в прооперированную область, поэтому нуждается в проведении своевременного лечения.
Формирование серомы возможно из гематомы. Иногда она образуется из лимфатической жидкости по причине «протекания» капилляров. Возможна и «утечка» из кровеносных сосудов, если в них имеются разрывы. Ещё один фактор риска — отмирающие или повреждённые клетки, которые могут стать причиной развития воспаления.
Причины возникновения
При таком заболевании обычно нет никаких болезненных ощущений. Лишь иногда они могут проявиться, но только в том случае, если объем серозной жидкости будет очень большим. Поэтому сразу распознать наличие серомы практически невозможно.
Чаще всего серома возникает в результате повреждения большого количества лимфатических капилляров, которые не способны тромбироваться так же быстро, как кровеносные сосуды. Это приводит к скоплению серозной жидкости. Благодаря присутствию крови серома приобретает красноватый цвет.
Другие причины возникновения такого осложнения:
- Травматическая работа с тканями.
Серома послеоперационная
С мягкими тканями хирург обязан работать очень бережно. Он не должен грубо хватать их и применять инструменты, которые могут передавливать ткани. Разрезы необходимо делать очень аккуратно, одним движением. Многочисленные разрезы в несколько раз увеличивают площадь поврежденных тканей, что способствует образованию серомы.
- Чрезмерное использование коагуляции.
Используется, если возникает ожег тканей. Любой ожег вызывает некроз, сопровождающийся образованием воспалительной жидкости (эксудата). Коагуляцию необходимо использовать изолированно только для того, чтобы прижечь кровоточащий сосуд.
- Большая толщина подкожной жировой клетчатки.
Она должна быть не больше 5 см, в противном случае практически всегда образуется серома. Поэтому при превышении толщины подкожной жировой клетчатки более чем на 5 см сначала необходимо сделать липосакцию. Через три месяца после этого можно делать абдоминопластику.
Также причинами возникновения серомы являются: пожилой возраст, повышенное кровяное давление, диабет.
Профилактика и лечение
Профилактика данного явления достаточно проста. Она заключается в аккуратном лёгком надавливании рукой на прооперированную область. При этом нужно избежать массирования рубца или давления на него под углом, поскольку это может привести к расхождению швов.
Для того, чтобы предотвратить скопление жидкости после операции, пластические хирурги оставляют дренажные трубки до тех пор, пока выделение жидкости не прекратится полностью. Впрочем, скопление возможно и после удаления дренажа.
Скопление способно рассосаться самостоятельно, но сам процесс может растянуться на несколько недель, а его результатом может стать узел из кальцинированных мягких тканей. Они не вредны для организма и хорошо визуализируются при диагностических исследованиях.
Ультразвуковая диагностика несостоятельного рубца на матке в отдаленном послеоперационном периоде
УЗИ сканер HS60
Профессиональные диагностические инструменты.
Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Кесарево сечение — наиболее часто производимая полостная операция, по частоте превосходящая аппендэктомию и грыжесечение вместе взятые. Увеличение частоты кесарева сечения создает новую проблему, так как возрастает число женщин с оперированной маткой, а рубец на матке в дальнейшем нередко является единственным показанием к повторной операции. Вопросы оптимальной частоты кесарева сечения находятся в центре дискуссий акушеров-гинекологов, существенное увеличение частоты оперативного родоразрешения как за рубежом, так и в России стало «тревожной проблемой», поскольку стремление решить все акушерские проблемы с помощью операции оказалось несостоятельным. Частота операции кесарева сечения в МОНИИАГ, концентрирующем в том числе пациенток с оперированной маткой, составила 23,7% в 2008 г. и 24,9% в 2009 г., в Московской области этот показатель варьирует от 17,7 до 20,6%, при этом отмечается тенденция к увеличению числа оперативных родов по Московской области в целом, что соответственно влечет за собой увеличение количества послеоперационных осложнений.
Известно, что риск осложнений у матери при абдоминальном родоразрешении возрастает в 10-26 раз [1]. При экстренно проводимых операциях частота этих осложнений достигает 18,9%, при плановых — 4,2% [2]. До настоящего времени наиболее часто встречается эндометрит (от 17 до 40% наблюдений). Если раньше эндометрит после планового кесарева сечения развивался в 5-6% случаев, а после экстренного — в 22-85%, то применение антибиотикопрофилактики позволило снизить эти показатели на 50-60% [3]. Послеродовый эндомиометрит служит основной причиной формирования неполноценного рубца на матке. Важной проблемой формирования состоятельного рубца является активность репарации тканей в области раны на матке. Течение процессов заживления определяется большим количеством факторов, к которым относятся: состояние макроорганизма, техника оперативного вмешательства, используемый шовный материал, длительность операции и кровопотеря, течение послеоперационного периода. Эндометрит и более тяжелые осложнения нередко скрываются за следующими маскирующими диагнозами: кровотечение в послеродовом периоде, субинволюция матки, лохио- и гематометра и др. В последние годы врачи все чаще сталкиваются с проблемой несостоятельности рубца на матке в отдаленном послеоперационном периоде и на этапе планирования следующей беременности.
Цель исследования — прогнозирование осложнений беременности у женщин с рубцом на матке после кесарева сечения.
Материал и методы
Обследованы 35 пациенток с несостоятельностью рубца на матке, 4 пациентки в I триместре беременности, 31 — на этапе прегравидарной подготовки. Средний возраст послеродовых больных составил 29 лет. Поводом для обращения к врачу служили хронические тазовые боли; обострения «хронического воспаления придатков»; дизурические расстройства; вторичное бесплодие; планирование беременности; подтверждение ранее поставленного диагноза несостоятельного рубца.
Кесарево сечение в нижнем маточном сегменте было выполнено в сроки от 1 года до 5 лет до момента исследования, как в плановом порядке, так и по экстренным показаниям. Шесть обследованных пациенток перенесли повторное кесарево сечение, 2 — с иссечением первого рубца, 4 — без иссечения зоны прежнего рубца. Сведения о предыдущих операциях были получены только со слов пациенток, выписки о показаниях к операции, особенностях операции и послеоперационного периода отсутствовали в большинстве наблюдений. Только при тщательном сборе анамнеза и тщательном расспросе удавалось выявить особенности течения предыдущей беременности и послеоперационного периода. Развитию осложнений способствовал «воспалительный» акушерский и гинекологический анамнез: эндометрит после родов имели 34,2% пациенток; мастит — 8,5%; раневую инфекцию — 23,5%; эндометрит после аборта — 18,2%; эрозию шейки матки — 22,8%; острый сальпингоофорит — 11,4%, хронический — 22,8% пациенток; предшествующее бесплодие в анамнезе имело место у 25,7% родильниц; ношение ВМК, предшествующее настоящей беременности, — 5,7%.
Анализ истории родов, доступный не во всех случаях, позволил определить наличие технических погрешностей в ходе операции: применение грубых ручных приемов выведения головки (11,2%), использование непрерывного шва для зашивания матки (34,2%), применение реактогенного материала (11,2%), проведение неадекватного гемостаза (8,5%); продолжительность операции более 2 ч (5,7%), наличие патологической кровопотери (8,5%).
Особенностями течения и ведения послеродового периода у больных были: длительный период субфебриллитета (85,7%); нарушение функции кишечника (14,2%); наличие мочевого синдрома — эпизодов частого и/или болезненного мочеиспускания (31,4%); наличие раневой инфекции (17,1%); применение различных методов местной санации матки у 74,3% родильниц (гистероскопии, вакуумаспирации, выскабливания полости, лаважа); назначение в послеоперационном периоде массивной инфузионной терапии и длительных или повторных курсов антибактериальной терапии (85,7%).
Всем пациенткам проводили трансвагинальное и трансабдоминальное ультразвуковое исследование, трехмерная реконструкция. В ряде случаев для подтверждения диагноза использовались гидросонография и гистероскопия.
Результаты и обсуждение
В качестве критериев состоятельности рубца на матке в отдаленном послеоперационном периоде рассматривали следующие признаки:
- типичность положения рубца (рис. 1);
- отсутствие деформаций, «ниш», участков втяжения со стороны серозной оболочки и полости матки;
- толщину миометрия в области нижнего маточного сегмента;
- отсутствие гематом в структуре рубца, соединительнотканных включений, жидкостных структур;
- визуализацию лигатур в миометрии в зависимости от давности операции и использованного шовного материала;
- адекватный кровоток;
- состояние пузырно-маточной складки, дугласова пространства, параметриев.
Рис. 1.
Атипичное положение рубца, неоднородность структуры.
В 4 наблюдениях в I триместре беременности был выявлен несостоятельный рубец. Одна пациентка перенесла корпоральное кесарево сечение и кесарево сечение по Штарку. Несостоятельность определялась в виде разрыва корпорального рубца с пролабированием плодного яйца под серозную оболочку матки (2,8%). В 3 (8,6%) случаях выявлено резкое истончение рубца с сохранением миометрия не более 2 мм, втяжением наружного контура, втяжением со стороны полости матки. В связи с высоким риском акушерских осложнений во всех случаях были произведены прерывание беременности и пластика нижнего маточного сегмента (рис. 2, 3).
Рис. 2.
Идеальный рубец.
Рис. 3.
Беременность 7 недель. Два рубца на матке, разрыв матки по рубцу.
1 — самостоятельный рубец после кесарева сечения по Штарку; 2 — разрыв матки, плодное яйцо пролабирует через корпоральный рубец.
Признаки несостоятельности рубца вне беременности проявлялись в виде деформации наружного контура матки в нижнем сегменте и на уровне перешейка (рис. 4), втяжения серозной оболочки (рис. 5), резкого истончения миометрия (рис. 6), наличия «ниши» со стороны полости матки или деструктивных изменений зоны рубца с формированием множественных полостей в миометрии (рис. 7, 8).
Рис. 4.
Несостоятельный рубец. Глубокая «ниша» в области рубца. Миометрий не определяется.
Рис. 5.
Несостоятельный рубец. Поперечный срез. Втяжение пузырно-маточной складки.
Рис. 6.
Частичная несостоятельность рубца. Истончение миометрия, соединительнотканные включения в области рубца.
Рис. 7.
Ретродевиация матки. Дефект тканей в области рубца (1).
Рис. 8.
Несостоятельный рубец после трех кесаревых сечений. Жидкостные включения в нижнем сегменте. Миометрий не определяется.
В 3 (8,57%) случаях причиной обращения к врачу служили дизурические проявления, пациентки в течение нескольких лет после предыдущей операции наблюдались и получали лечение у уролога. При эхографии выявлены несостоятельность рубца на матке, выраженный спаечный процесс между маткой и мочевым пузырем, эндометриоз мочевого пузыря. Произведено оперативное лечение: в 2 случаях — лапароскопическим доступом, в 1 случае — лапаротомия с иссечением эндометриоидного инфильтрата, пластикой нижнего маточного сегмента (рис. 9, 10).
Рис. 9.
Несостоятельный рубец, миометрий в области рубца не определяется, эндометриоз мочевого пузыря.
1 — шейка матки; 2 — дефект рубца, эндометриоз.
Рис. 10.
Два рубца на матке, эндометриоз пузырноматочной складки. Стрелками обозначен дефект миометрия, замещенный эндометриальным инфильтратом.
Диагностика несостоятельного рубца на матке всегда сложна, особенно на этапе планирования беременности или в ранние сроки уже наступившей беременности. Как правило, ни пациентки, ни клиницисты не готовы принять диагноз на основании единственного ультразвукового исследования. Верификация диагноза проводится во всех случаях при консультативном осмотре, планировании оперативного лечения — при помощи гидросонографии и гистероскопии.
Наличие «ниши» со стороны полости во всех случаях было подтверждено при гистероскопии. В 16 случаях была подтверждена несостоятельность рубца и проведено оперативное лечение — иссечение рубца и пластика нижнего сегмента при лапаротомии или лапароскопическим доступом. Несостоятельность шва, повторная операция, генерализация процесса не были отмечены ни в одном случае. Менструальная функция восстановилась у всех пациенток. Беременность в дальнейшем наступила у 7 пациенток, все они доносили беременность и были оперативно родоразрешены живыми детьми. Остальные 22 пациентки в связи с высоким риском отказались от планирования беременности на данном этапе.
Учитывая молодой возраст большинства пациенток, несколько перефразировав, можно безоговорочно согласиться с мнением Я.П. Сольского о том, что «…по своим социально-демографическим последствиям неблагоприятный или инвалидизирующий исход акушерского осложнения гораздо более значим, чем исход осложнения другой этиологии».
Нужно признать, что в ближайшей перспективе не следует ожидать уменьшения числа послеоперационных осложнений. Это связано не только с увеличением числа больных с иммунопатологией и экстрагенитальной патологией (ожирение, анемия, сахарный диабет), но и со значительным повышением оперативной активности в акушерстве. Речь идет, в частности, о значительном увеличении числа абдоминальных родов.
Мы полагаем, что выявление основных причин формирования несостоятельного шва на матке после кесарева сечения и раннее проведение современных диагностических и хирургических мероприятий позволят улучшить репродуктивный прогноз у пациенток с тяжелыми послеродовыми осложнениями и реализовать детородную функцию даже в самых сложных клинических ситуациях.
Литература
- Ковганко П.А. Операция кесарево сечение — прошлое и настоящее (https://www.noviyegrani.com/archives/title/343).
- Миров И.М. // Росс вестник акуш.-гинеколога. 2003. 3; Т. 3. С. 58-61.
- Стругацкий В.М. Наш опыт ведения послеродового периода у женщин группы высокого риска / Е.А. Чернуха [и др.]// Акушерство и гинекология. 2000. N 2. С. 47-50.
- Чернуха Е.А. Родовой блок. М.: Триада-Х. 2005; 533 с.
УЗИ сканер HS60
Профессиональные диагностические инструменты.
Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Появились пузыри вокруг шва, из них вытекает жидкость, шов мокнет, что делать?
№ 23 760 Хирург 30.08.2015
2 недели назад удалили грыжу диска. Шов был чистый, на 10 день швы сняли, но у меня была аллергия на стер. Повязки, лейкопластырь. На спине было покраснение. На 5 день после снятия швов, появились пузыри вокруг шва, из них вытекает жидкость, шов стал мокнуть. Швы обрабатывали хлоргексидином и зеленкой. Когда шов стал мокнуть врач прописал повязки с левомеколем, не помогает.
ОТВЕТИЛ: 30.08.2015
18+ Онлайн-консультации носят информационный характер и не заменяют очной консультации врача. Пользовательское соглашение
Ваши персональные даннные надежно защищены. Платежи и работа сайта осуществляются c использованием защищенного протокола SSL.
Нередко у пациентов, перенесших хирургическое вмешательство, развивается аллергия после операции? С чем связана подобная проблема? Какими симптомами сопровождается? Можно ли от нее избавиться?
На самом деле аллергическая реакция редко связана непосредственно с хирургическим вмешательством. Ведь по большому счету аллергия представляет собой реакцию именной системы на то или иное вещество. Поэтому расстройства возникают уже в послеоперационный период. Но, конечно же, имеются и исключения.
Например, у некоторых пациентов обнаруживается аллергия на латекс, из которого сделаны хирургические перчатки. Кроме того, аллергическая реакция может быть результатом контакта тканей с некоторыми металлами, из которых сделаны хирургические инструменты. Кроме того, иммунная система нередко отторгает различные импланты или протезы, что сопровождается не только кожными проявлениями, но также слабостью, развитием воспалительного процесса, нагноением и даже сепсисом.
Варианты выполнения и их особенности
Каким способом пройдет реконструкция молочных желез после мастэктомии, определяется несколькими обстоятельствами:
Объемом иссеченных во время удаления опухоли тканей. Если грудь избавили только от новообразования, проблемой могут стать вмятины и рубцы. Это самый легкий вариант для реконструкции.
Иногда удаляют все ткани органа, сохранив кожу и жировую клетчатку. И здесь восстановление не вызовет больших сложностей. Труднее, когда удаляют железу полностью, затрагивается большая грудная мышца, лимфоузлы и сосуды, подкожно-жировая клетчатка.
- Состоянием пациентки. Необходимо, чтобы она могла без проблем перенести общий наркоз.
- Особенностями формы и размера здоровой груди. Иногда ее нужно тоже корректировать из чисто эстетических соображений. Это может быть подтяжка или изменение размера.
Реконструирующую операцию делают одновременно с мастэктомией или спустя время после нее.
Эспандер
Восстановление молочной железы может осуществиться с помощью временного приспособления. Это эспандер, представляющий собой полость с жидкостью. Его устанавливают под кожу, затем постепенно, за несколько визитов пациентки к врачу наполняют физраствором с помощью шприца. Это необходимо, чтобы в проблемной зоне сформировался карман для импланта, а сохраненные ткани груди достаточно растянулись.
Реконструкция молочной железы тканевым эспандером
Эспандер используют 3 — 6 месяцев. В это время грудь выглядит немного неестественно. К тому же пациентке придется регулярно являться к врачу, только он сможет увеличивать объем приспособления. Спешить с этим нельзя.
Вместо эспандера может применяться вакуумное приспособление. Это целая система, которую носят по 10 — 12 часов в сутки. Она представляет собой чашу, плотно фиксируемую на железе. Внутри нее формируется вакуум, который растягивает кожу.
Этот способ хорош для небольшой груди. Он позволит восстановить ее с помощью липофилинга, то есть реконструкции собственным жиром. Грудь после него будет иметь максимально натуральный вид. А пациентка быстро вольется в обычную жизнь после процедуры.
О том, что собой представляет установка эспандера, смотрите в этом видео:
Пересадка кожно-мышечного лоскута
Восстановление молочной железы возможно с помощью трансплантации собственных тканей. Используют широчайшую мышцу спины или прямую мышцу живота. Такой способ сделает грудь очень естественной, избавит от опасности смещения импланта, ведь он в данном случае не нужен. Но длится она до 5 часов под общей анестезией и отличается высокой травматичностью, длительной реабилитацией, немалым объемом рисков.
Реконструкция молочной железы трам-лоскутом
Реконструкция молочной железы DIEP-лоскутом
Комбинированный метод
Отсроченная реконструкция молочной железы может сочетать в себе оба метода. Такая операция целесообразна при тотальном удалении тканей. Сначала с помощью собственного трансплантата восстанавливают прилежащие участки груди. Это делают, используя жировую ткань, то есть методом липофилинга. Затем устанавливают имплант и пересаживают мышечно-кожный лоскут.
Из всех видов вмешательства это – самое сложное. Но оно позволяет вернуть красоту груди после тяжелой и обширной мастэктомии.
Восстановление соска и ареолы
Практически во всех случаях частью реконструктивной операции молочной железы становится восстановление сосково-ареолярного комплекса. Здесь тоже есть варианты:
- можно использовать ткань того же участка другой молочной железы;
- сделать пересадку кожи малой половой губы;
- собрать сосок из тканей восстанавливаемой груди, а ареолу обозначить с помощью татуажа.
О разных вариантах реконструкции молочной железы после мастэктомии смотрите в этом видео:
Избыточная электрокоагуляция
Это еще одна причина, вызывающая серому шва после операции и в некоторой степени зависящая от компетенции врача. Что такое коагуляция в медицинской практике? Это проведение хирургического воздействия не классическим скальпелем, а специальным коагулятором, продуцирующим электрический ток высокой частоты. По сути, это точечное прижигание током сосудов и/или клеток. Коагуляция чаще всего применяется в косметологии. В хирургии она себя тоже отлично зарекомендовала. Но если ее выполняет медик без опыта, он может неправильно рассчитать требуемую величину силы тока или прижечь им лишние ткани. В этом случае они подвергаются некрозу, а соседние ткани воспаляются с образованием экссудата. В этих случаях сероме послеоперационного шва в МКБ 10 также присваивают код «Т 80», но на практике такие осложнения регистрируются очень редко.
Подготовка
Подготовка к секторальной резекции молочной железы охватывает прохождение скрупулезного обследования женщины, когда сдаются анализы на:
- протромбиновый индекс, МНО, фибриноген, уровень свободного гепарина;
- уровень тиреоидных гормонов;
- пролактин, тестостерон, эстрадиол;
- содержание в крови мочевины, билирубина, АСТ, глюкозы, АЛТ;
- микроскопию осадка мочи;
- определение группы крови и Rh-фактора.
При отклонении вышеуказанных анализов от нормы нужно будет проконсультироваться с терапевтом или указанным терапевтом узким специалистом. Они расскажут, какие действия надо производить, чтобы нормализовать функцию органа, показатель которой отклонился. В этом случае реабилитации после резекции сектора должна пройти без осложнений.
Кроме того, в предоперационную подготовку входит исследование крови на присутствие здесь антител к вирусу ВИЧ, вирусу гепатита B, RW. При положительных результатах хоть одного анализа вмешательство придется отложить и провести соответствующее лечение у инфекциониста (при обнаружении гепатита B или ВИЧ) или венеролога (в случае положительного RW-теста).
Перед операцией обязательно пройти и лабораторные исследования:
- флюорографию;
- ЭКГ;
- УЗИ щитовидной железы;
- маммографию – ультразвуковую (до 45 лет) или рентгенологическую (после 45 лет).
Если секторальная резекция будет проводиться по поводу рака, с помощью томографии – компьютерной или магнитно-резонансной – исключаются отдаленные метастазы, ведь это предполагает совершенно другую операцию. Также, в качестве подготовки к вмешательству, может быть проведена лучевая терапия.
Действия перед операцией
Женщина перед операцией должна выполнить такие действия:
- исключить прием противозачаточных таблеток (по согласованию с оперирующим хирургом и гинекологом, назначившим препарат);
- перестать принимать витамин E за 5 суток до вмешательства;
- проконсультировавшись с терапевтом или кардиологом, хотя бы за 3-4 дня до операции отменить Аспирин, Варфарин, Курантил, Пентоксифиллин или другие кроворазжижающие препараты. Иначе секторальная резекция может осложниться выраженным кровотечением;
- перестать употреблять алкоголь или курить, так как это приводит к снижению кровоснабжения тканей. Период заживления в таком случае будет дольше.
Если предполагается проведение вмешательства под общим обезболиванием, последнее употребление пищи должен быть за 6-8 часов до него, а воды – за 4 часа
Это важно, так как введение в наркоз может осложниться появлением рвоты, а на полный желудок она опасна
При планировании секторальной резекции под местным наркозом нужно прекратить есть и пить за 4 часа до операции.
Народные средства
Важно знать, что независимо от того, по каким причинам возникла серома послеоперационного шва, лечение народными средствами этого осложнения не проводится.
Но в домашних условиях можно выполнять ряд действий, способствующих заживлению шва и являющихся профилактикой нагноения. Сюда относятся:
- смазывание шва антисептическими не содержащими спирт средствами («Фукорцином», «Бетадином»);
- наложение мазей («Левосин», «Вулнузан», «Контрактубекс» и другие);
- включение в рацион витаминов.
Если в области шва появилось нагноение, нужно обрабатывать его антисептическими и спиртсодержащими средствами, например, йодом. Кроме того, в этих случаях назначаются антибиотики и противовоспалительные лекарства.
Народная медицина с целью скорейшего заживления швов рекомендует делать компрессы со спиртовой настойкой живокоста. Для ее приготовления подходят только корни этой травы. Их хорошо отмывают от земли, измельчают на мясорубке, складывают в банку и заливают водкой. Настойка готова к использованию через 15 дней. Для компресса нужно разбавлять ее с водой 1:1, чтобы на коже не получился ожог.
Для заживления ран и рубцов после операции есть много народных средств. Среди них масло облепихи, масло шиповника, мумие, пчелиный воск, растопленный вместе с оливковым маслом. Эти средства нужно наносить на марлю и прикладывать к рубцу или шву.
Чем опасно возникновение серомы?
Довольно распространенной ошибкой является недооценка опасности возникновения серомы. Часто приходится слышать мнение, что серома самостоятельно пройдет без всякого лечения. Действительно, в большинстве случаев это так. Однако, в некоторых случаях серома может привести к очень неприятным последствиям, а именно:
- Формирование капсулярной контрактуры. Так или иначе серома это проявление асептического воспаления. Там, где есть воспаление всегда есть риск избыточного образования соединительной ткани. Это прямая дорога к формированию в течение первого года капсулярной контрактуры. Лечение капсулярной контрактуры, в свою очередь, может потребовать повторной операции.
- Нагноение имплантационного кармана. Серозная жидкость идеальная среда для роста бактерий. Длительно существующая серома может привести к нагноению имплантационного кармана. Инфекция может попасть из хронических очагов (тонзиллит, гайморит, хронические заболевания мочеполовой системы и др.).
- Формирование серозного свища. Иногда серозная жидкость самостоятельно находит выход через слабые места мягких тканей. Чаще всего это линия шва. В этом случае истечение серозной жидкости может длиться от нескольких дней до нескольких недель. Помимо этого есть опасность инфицирования имплантата, что повлечет за собой необходимость повторной операции.
Как лечить серому?
Лечение серомы после увеличения груди может быть как хирургическим, так и медикаментозным. Наиболее эффективным является комбинация обоих методов при условии, что серома этого требует.
Суть хирургического лечения заключается в установке дренажа с активной аспирацией для беспрерывного удаления серозной жидкости. Дренаж может находиться в течение 2-5 суток после установки. По количеству отдедяемого судят о возможности удаления дренажа. Если отделяемого мало, то дренаж удаляется.
Медикаментозное лечение может быть как самостоятельным, так и дополнять хирургическое лечение. Как самостоятельный метод лечения применяется при маленьких серомах в том случае, когда установка активного дренажа нецелесообразна. Среди лекарств прочно занимают первые позиции нестероидные противовоспалительные средства (типа Диклофенак), антибиотики широкого спектра действия, а также стероидные противовоспалительные средства (типа Дипроспан). Длительность медикаментозного лечения может варьировать от 5 до 14 суток.
| Опыт показывает, что своевременно проведенное лечение гарантирует почти 100% выздоровление без последствий для здоровья и эстетического результата операции. Частота возникновения серомы после увеличения груди — 0,2-1%. Во многом это зависит от хирурга. Несмотря на невысокий процент и пациентка и хирург должны быть внимательными в первый месяц после операции, чтобы не пропустить развитие такого осложнения как серома имплантационного кармана. |
Как развивается серома после увеличения груди?
| На фоне вполне удовлетворительного состояния через 4-14 дней пациентка вдруг замечает, что одна грудь как бы стала более отечной. Чаще всего пациентка не обращает на это внимание, так как предупреждена хирургом, что первое время отеки после операции могут «гулять». На следующий день отек усиливается и становится очевидным, что одна грудь больше другой. В это время может усилиться боль и появиться покраснение кожи. |
Самое время обратиться к своему лечащему доктору. Своевременно проведенное лечение в 90% случаев гарантирует полное выздоровление без каких-либо последствий.
Клинические проявления серомы малых швов
Если хирургическое вмешательство было на небольшом участке кожи, и шов получился маленьким (соответственно, и травмирующие манипуляции врача затронули малый объем тканей), серома, как правило, себя никак не проявляет. В медицинской практике известны случаи, когда пациенты о ней даже не подозревали, а обнаружилось такое образование при инструментальных исследованиях. Лишь в единичных случаях вызывает незначительные болезненные ощущения небольшая серома.
Как ее лечить и нужно ли это делать? Решение принимает лечащий врач. Если сочтет нужным, он может назначить противовоспалительные и обезболивающие медикаменты. Также для более быстрого заживления раны врач может назначить ряд физиотерапевтических процедур.