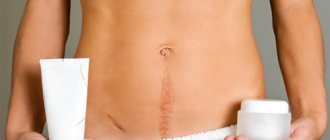
Раны, ожоги, воспаления, инфекционные заболевания, операции — все это может повлечь за собой образование рубцов. В норме эти рубцы со временем светлеют, становятся менее заметными. но иногда рубцовая ткань разрастается, возникает грубое выпуклое образование синюшно-бардового цвета — келоидный рубец.
Самый современный способ борьбы с этим дефектом — лазерное удаление келоидных рубцов. В нашей клинике «BL» такая процедура проводится на самом современном оборудовании.
Келоидный рубец: что важно знать
Есть участки тела, больше других склонные к образованию келоидов: грудная клетка, шея, верхняя часть плеч и область носогубного треугольника. Данный вид рубцов отличается от прочих шрамов тем, что вырастает в размерах больше, чем первоначальное повреждение на коже, наплывает на здоровую ткань. Келоидные рубцы делятся на молодые (до 5 лет) и старые (5-10лет). Молодой келоид красный, с глянцевой поверхностью, старый — более бледный, его поверхность обычно бывает неровной.
Удаление келоидных рубцов проводится только после тщательной дифференциальной диагностики — тактика здесь принципиально другая, чем при работе с обычными шрамами.
Хирургическое удаление рубцов и шрамов –
Гораздо легче предотвратить появление келоидных рубцов, используя для этого специальные мази или силиконовые пластыри, чем лечить уже появившиеся рубцы. Хирургическое лечение заключается в иссечении келоидного рубца при помощи скальпеля или хирургического лазера. Хирургическое удаление рубцов и шрамов лазером не стоит путать с процедурой лазерной шлифовки рубцов. Последняя является консервативной нехирургической процедурой.
Однако, для келоидных рубцов хирургические методы лечения достаточно рискованны, т.к. операция может вызвать образование аналогичного или даже большего по размеру келоида на месте прежнего. Поэтому, если все же иссечение применяется, то сразу после операции используются все возможные превентивные меры во избежание рецидива –
→ специальные мази от рубцов, → кортикостероидные препараты, → длительное ношение давящей повязки или компрессионного белья после операции.
Иссечение келоида при помощи хирургического лазера: видео
Лечение
Лазерная шлифовка келоидных рубцов — золотой стандарт. Воздействия лазера адресное, точное — оно позволяет не затрагивать окружающие здоровые ткани. Объем рубцовой ткани в результате воздействия сокращается, ткань размягчается, выравнивается разница между новой тканью и окружающей здоровой кожей.
Эффект у такой процедуры накопительный — после обработки в тканях запускается процесс выработки коллагена и эластина, и продолжается в течение нескольких месяцев. Как следствие — формируется новая ткань со здоровой структурой.
Келоид и гипертрофический рубец
Келоид и гипертрофический рубец — это: доброкачественное разрастание фиброзной ткани, появляющееся после травмы или ранения кожи и представляющее собой большую лечебную дилемму для дерматолога вследствие частого рецидива; разрастание плотной фиброзной ткани, которая обычно развивается после заживления поврежденной кожи. Эта ткань простирается за границы первоначальной раны, обычно не регрессирует спонтанно и имеет тенденцию рецидивировать после иссечения.
Целью данного исследования является анализ соответствующей литературы и обновление информации о келоиде и гипертрофическом рубце, которая поможет врачу лучше понять и лечить эти повреждения. Первое описание keloids (зарегистрированное на папирусе) касалось хирургических методов, используемых в Египте в 1700 году . Впоследствии, в 1806 году, Alibert использовал термин cheloide, полученный из греческого chele-коготь краба, что указывало на боковой рост ткани в незатронутую кожу.
Патофизиология:
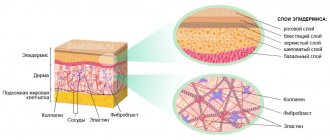
гипертрофические шрамы и keloids могут быть описаны как разновидности обычного заживления раны. В типичной ране спустя 6-8 недель после повреждения, устанавливается равновесие между анаболическими и катаболическими процессами. В этой стадии, прочность раны — составляет приблизительно 30-40 % прочности здоровой кожи. С развитием рубца, предел его прочности увеличивается в результате прогрессивных связей волокон коллагена. В этой временной точке, шрам обычно — гиперемичный, но на протяжении следующих месяцев есть тенденция к изменению цвета — на естественный, вида — на более мягкий и, таким образом, формируется обычный зрелый рубец. Когда появляется несоответствие между анаболическими и катаболическими процессами, большее количество коллагена производится, чем деградирует и рубец имеет тенденцию к росту во всех направлениях. Он поднят выше уровня кожи и остается гиперемичным. Такая, чрезмерно выраженная рубцовая ткань, классифицируется как keloid или гипертрофический рубец.
Kischer и Brody декларировали, что узел коллагена является структуральной единицей гипертрофического рубца и келоида. Этот узел, отсутствующий у зрелых рубцов, содержит высокую плотность фибробластов и однонаправленных волокон коллагена в высоко организованной и различной ориентации. Кроме того, келоидные и гипертрофические рубцы отличаются от здоровой кожи богатой сосудистой сетью, высокой плотностью мезенхимальных клеток и утолщенным эпидермальным слоем. Попытки разделить келоидные и гипертрофические рубцы на ранних этапах их формирования оказались трудны. Клинические различия становятся более значимы, при их развитии. Наиболее точное гистологическое различие — это присутствие широких, розовых пучков коллагена в келоиде, которые не представлены в гипертрофических рубцах
Келоидные и гипертрофические рубцы, расположенные на большинстве участков, прежде всего, вызывают косметическую проблему. Некоторые келоидные или гипертрофические рубцы могут вызвать контрактуры, которые приводят к потере функции, если пересекают сустав или обезображивание, если располагаются на лице. И келоидные или гипертрофические рубцы могут быть болезненными или зудящими.
Келоидные или гипертрофические рубцы могут быть генетически связаны с лейкоцитарными антигенами: B14, B21, Bw16, Bw35, DR5, DQw3, и со второй группой крови. Передача возможна как по аутосомно-доминантному, так и по аутосомно-рецессивному типу.
Эпидемиология:
келоид часто встречается среди темно-пигментированных расс. Встречаемость келоида репортируется как предоминанта у черной и Hispanic популяций и в случайной выборке у черных африканцев. Случаи гипертрофического рубца возможно выше, чем келоида, но достоверная информация отсутствует. Келоид может появляться в любом возрасте, но развивается более readily во время и после пубертата. Юные индивиды более часто травмируются, и юная кожа создает большее натяжение, в то время как кожа пожилых, менее эластична и более регидна. Уровень синтеза коллагена также выше у юных пациентов. Cosman и коллеги определили средний возраст начала леченных пациентов — 25,8 (22,3 у женщин и 22,6 у мужчин).
Раса:
у полинезийцев и китайцев, келоид формируется более часто, чем у индусов(индейцах) и малазийцев. 16 % черных африканцев, при случайной выборке, страдают келоидными рубцами. У белых и альбиносов келоид встречается значительно реже.
Пол:
частота случаев келоида у молодых женщин выше, чем у молодых мужчин, возможно, вследствие большей частоты прокалывания ушей среди женщин. В других возрастных группах келоид затрагивает оба пола одинаково.
Возраст:
келоидные рубцы наиболее часто встречаются у индивидуумов в возрасте 10-30 лет. Менее часто келоидные рубцы встречаются в крайних возрастных группах, хотя увеличивающиеся число престернальных келоидных рубцов в старших возрастных группах связано с увеличением числа операций аортокоронарного шунтирования.
Клиническая часть Келоид и гипертрофический рубец представляют большую терапевтическую дилемму для дерматолога вследствие частых рецидивов. Лучшее понимание патогенеза келоида может дать улучшение лечения посредством снижения его роста и исключение повторного роста. Хотя оптимальное лечение келоида не определено, успешное лечение может быть достигнуто через многомодельный подход. Независимо от применяемой техники, для исключения рецидива период наблюдения должен быть не менее 2-х лет. Келоид и гипертрофический рубец — абнормальная реакция раны у предрасположенных к нему индивидуумов. (Фиброзный рост соединительной ткани в ответ на травму, воспаление, хирургию или ожог) И келоид, и гипертрофический рубец характеризуются скоплением депозитов коллагена и гликопротеина. Разделение келоида и гипертрофического рубца может быть трудным. Клинически келоид отличается от гипертрофического рубца тем, что он выходит за рану и редко регрессирует, в то время как гипертрофический рубец остается в пределах раны и часто спонтанно регрессирует. Такой фиброзный рост часто вызывает серьезную косметологическую и симптоматическую проблемы. Существует много путей лечения, репортируемые эффекты также различны.
История:
келоидные и гипертрофические рубцы обычно бессимптомны, но они могут быть плотными, болезненными, зудящими или вызывать ощущение ожога. В дополнение к симптоматике, косметическая проблема — основные причины, почему пациенты обращаются за медицинской помощью.
Осмотр:
источник повреждений Келоид представляет собой чрезмерный рост рубцовой ткани, обычно в зоне предыдущей травмы. Келоид выходит за зону повреждения и возвышается над уровнем кожи, но редко проникает в подкожную клетчатку. Гипертрофические шрамы остаются ограниченными травмированной областью и спонтанно регрессируют в пределах 12-18 месяцев, хотя регресс не обязательно может быть полным.
Клиника келоидов
Келоид различается в границах от мягкого и бледного, до красного и твердого. Keloids располагается в последовательности от мягкого и пластичного, до плотности твердой резины. Недавние исследования продемонстрировали, как дифференцировать и классифицировать келоид, согласно тому, какое ощущение он вызывает при пальпации, как он чувствителен к контакту (to how they feel to the touch). Ранние повреждения часто эритоматозны. С возрастом повреждения становятся коричневато-красными и затем бледнеют. Повреждения обычно лишены волосяных фолликулов и других функционирующих придаточных (adnexal) желез.
Клиническое течение келоида может быть разным. Большинство повреждений продолжает расти в течение недель и месяцев, другие растут годы. Рост обычно медленен, но иногда keloids увеличивается быстро, утраивая свой размер в пределах нескольких месяцев. Как только keloids прекращает расти, он обычно становится бессимптомным, не изменяется или слегка инволюционирует. Keloids на ушах, шее и животе имеет тенденцию быть pedunculated. Keloids в центре груди и конечностях обычно выступает над поверхностью и его основа, часто, более широка чем вершина. Большинство keloids округлые, овальные или продолговатые с регулярными краями, однако, некоторые имеют конфигурацию когтя (clawlike) с нерегулярными границами.
Большинство пациентов имеет один или два keloids, однако, некоторые пациенты, особенно пациенты со спонтанными keloids, имеют множественные повреждения, так же, как и пациенты у которых развитие келоидных рубцов произошло вследствие угрей или оспы (chickenpox)
Частота областей повреждения
У белых людей, keloids имеет тенденцию присутствовать, в уменьшающемся порядке частоты, на лице ( щека и ушная раковина), верхние конечности, грудь , престернальная область, шея, спина, нижние конечности, молочная железа, живот.
У черных, в уменьшающемся порядке частоты имеет тенденцию присутствовать на ушной раковине, лице, шее, нижних конечностях, молочных железах, спине, животе.
У азиатов, в уменьшающемся порядке частоты — ушная раковина, верхние конечности, шея, молочная железа, грудь.
Этиология:
факторы, играющие большую роль в развитие келоида, — это генетическая предрасположенность в сочетании с некоторыми формами кожной травмы. Различные варианты повреждения кожи, способные вести к росту келоида, включают: хирургию, прокол ушей, разрывы, абразии, татуаж, вакцинацию, инъекции, укусы насекомых, ожоги и любые процессы, вызывающие воспаление кожи (оспа, акне, фолликулиты и H.Zoster).
Натяжение кожи или раны также является критическим фактором для развития келоида и гипертрофического рубца, Натяжение может появиться из разных источников. Дефицит ткани (например, после травм, отрывов или хирургических эксцизий) повышает натяжение, когда происходит попытка закрытия раны. Также постоянное натяжение передается на рану от подлежащего костного и хрящевого скелета. Плановая эксцизия должна быть проведена таким образом, чтобы нижележащие мышцы вызывали как можно меньшее натяжение раны. Образование келоида ассоциируется с эндокринными факторами. Формирование келоида выше в тех зонах, где больше концентрация меланоцитов и реже на ладонях и подошвах, где концентрация меланоцитов минимальна. Часто келоид появляется в пубертате и проходит в менопаузу. Пациенты отмечают начало или увеличение келоида во время беременности.
Никакой определенный ген или набор генов не был идентифицирован, как отвечающий за развитие келоида, однако связь частоты келоида с пигментацией кожи предполагает генетическое обоснование или генетическую связь. Травма кожи, как физиологическая (прокалывание ушных раковин, хирургия), так и патологическая (угри, оспа) идентифицированы как первичная причина, для развития келоида.
Лабораторные исследования Диагноз обычно основывается на клиническом обследовании. Биопсия помогает подтвердить диагноз в неопределенных случаях.
Гистология:
при использовании светового микроскопа гистопатологическое разделение келоида и гипертрофического рубца может быть трудным, но с помощью сканирующего электронного микроскопа можно четко провести морфологическое разделение между нормальной кожей, келоидом и гипертрофическим рубцом. Нормальная кожа содержит различные коллагеновые пучки, большинство из которых параллельны эпителиальной поверхности. Коллагеновые пучки несистемно соединены с другими коллагеновыми пучками посредством тонких фибриллярных трабекул. В гипертрофическом рубце коллагеновые пучки (flatter) менее подчеркнуты и волокна сгруппированы в wavy pattern , однако, большинство пучков еще параллельны эпителиальной поверхности. Ультраструктура келоида представлена этими же коллагеновыми пучками, но virtually nonexistent , и фибриллярные strands в haphazardly connected, теряют sheets и случайным образом ориентированы к эпителиальной поверхности. Эрлих сообщает несколько морфологических и иммунологических отличий между гипертрофическим рубцом и келоидом. Келоид содержит большие, толстые коллагеновые волокна, собранные из нескольких фибрилл, упакованных вместе, в противоположность гипертрофическому рубцу, который содержит тонкие случайно организованные коллагеновые волокна, мелкие сосуды и фибробласты. Только гипертрофические рубцы содержат alpha-гладкомышечные миофиблобласты, выделяющие актин, который составляет важный элемент в патогенезе сокращения.
Иммунология.
Некоторые исследования поддерживают гипотезу, что иммунологический механизм играет важную роль гипертрофического рубцеобразования. Castagnoli et al. нашли генетически определенные риск факторы для образования гипертрофического рубца локализованные в HLA регионе. HLA-DRB-16, B-14, and BW-16 имеют родство к предрасположенности к келоидообразованию. Исследования также показывают, что IgG, IgA, and IgM имеют больше депозитов в келоидной ткани. Аутоиммунные фибробластные антитела экстрагированы из келоидной ткани. Эти Антитела оказывают стимулирующие влияние на фибробласты в патогенезе келоида.
Есть вероятность, что внутренние фибробластные анормальности, связанные с иммунологическим ответом, могут вызывать келоид. В результате экспериментальных исследований показано, что фибробласты келоида явно демонстрируют автономную способность синтезировать большие количества коллагена.в понимание лечения гипертрофического рубца и келоида. Существует 3 фазы нормального кожного заживления: воспаление, фибропластическая фаза и матурация. В воспалительной фазе капилляры расширяются и пропускают жидкость в зону повреждения, сгустки фибрина изолируют рану. Выделяющиеся биохимические субстанции вызывают вазодилятацию и боль. Воспалительные клетки мобилизируются и движутся в зону повреждения. Во время этой 1-й фазы эпителий быстро растет через sealed wound. В фибропластической фазе фибробласты двигаются к фибриновому сгустку и начинают синтезировать большее количество нового коллагена. В этой фазе натяжение раны быстро повышается. В фазе матурации узловатость и краснота раны уменьшаются, рубец становиться мягче и положе. С биохимической точки зрения комбинируются процессы синтеза коллагена и его деградации. Натяжение раны постепенно увеличивается, и финалом перестройки является образование рубца в продолжение 12 месяцев с момента повреждения. Ранние формы фибробластов дольше существуют в келоиде, чем в нормальном кожном рубце. При нормальном заживлении раны элементы соединительной ткани регрессируют после 3-й недели, в то время как в келоиде фибробласты пролиферируют вокруг образовавшихся мелких сосудов, создавая dense массы коллагена. Этот процесс может продолжаться от месяцев до лет, что определяет размер келоида. Пролиферативная активность фибробластов, как обнаружено, существенно выше в келоиде, чем в гипертрофическом рубце или нормальной коже. Оливер с коллегами и Babu с коллегами указывают, что фибробласты, выделенные из келоида, характеризуются в 4 раза большей активностью в синтезе фибронектина по сравнению с фибробластами нормальной дермы и нормального рубца Фибронектин играет важную роль в заживлении раны, способствуя, образованию сгустка, развитию грануляционной ткани и реэпителизации.
В келоиде найдены предоминантные типы коллагена (Тип I и III), но небольшое количества Типов (IV и V) также присутствует. В обычной взрослой коже присутствуют связки коллагена первого типа, но коллагена третьего типа в 20 раз меньше.
Синтез коллагена в келоиде в 20 раз выше, чем в нормальной неповрежденной коже и в 3 раза выше, чем в гипертрофическом рубце. Уровень коллагена I и III типа существенно повышен в келоиде по сравнению с другими группами. Фридман и коллеги сообщают о двух разных механизмах: один — pretranscriptional, другой posttranscriptional, регулирующих синтез коллагена I типа. Он утверждает, что в келоиде , neither mechanism functions efficiently to down-regulate type I collagen. Как сейчас известно, факторы роста играют роль в сокращении рубца. Трансформирующий фактор роста — (TGF), тромбоцитарный — (PDGF), как обнаружено, представляют ключевую роль в развитие сокращения в нормальных кожных фибробластах. TGF — четко обеспечивает хемотаксис фибробластов в зоне воспаления и определяет начало продукции экстрацеллюлярных матричных белков. Активность TGF прекращается, когда заживление полное. Нарушение регуляции TGF продукции или активности может приводить к абнормальному фиброзу. Younai et al показали, что фибробласты гипертрофического рубца, по сравнению с нормальными фибробластами, в сильной степени имеют повышенный уровень TGF секреции. Антитела к TGF уменьшают сокращение матрикса посредством уменьшения фибробластов и синтеза коллагена. Tan et al нашли, что фактор роста фибробластов ингибирует продукцию коллагена в келоиде посредством уменьшения экспрессии гена, что приводит в результате к снижению транскрипции соответствующей РНК.
Kischer et al репортируют, что большинство капилляров в гипертрофическом рубце и келоиде закрыты или частично закрыты при наличие излишка эндотелиальных клеток. Микроваскулярная окклюзия поддерживает теорию, что гипоксия важный фактор в генерации гипертрофического рубца.Формирование коллагена в воспалительной стадии в keloids и гипертрофических шрамах занимает значительно больше времени, чем при обычном заживлении раны. Коллагеновые волокна в грануляционной ткани расположены по типу whorled pattern. Эти узлы растут и, в конечном счете, представлены толстыми, компактными (плотными), гиалинизированными пучками коллагена концентрического строения. В келоиде уплотнения коллагена выражены неопределенно, в то время как в гипертрофическом рубце, толстые гиалинизированные пучки коллагена постепенно утончаются и располагаются таким образом, чтобы быть параллельными к свободной поверхности кожи.
Терапия келоидо
Важно понимать клинические различия между гипертрофическим рубцом и келоидом, что может помочь в определении лечения. Клинические проявления келоида крайне разнообразны и отражают варианты лежащей в основе травмы.
Келоид может быть сразу после травмы, но может развиваться спустя месяцы. Однако, известно о спонтанном появлении келоида (особенно в области грудины), Результаты традиционные методы лечения, которые могут быть эффективны, включают комбинацию хирургии с введением стероидов в зону повреждения или радиотерапия, силиконовые накладки, давление, криотерапия. Некоторые новые модели, представленные как эффективные, включают pulsed dye laser, interferon alfa-2b, и выращенный эпителиальный autograft.Нет единой терапевтической модели лучшей по отношению ко всем келоидным рубцам. Локализация, глубина повреждения, размер, возраст пациента и ответ на лечение определяют тип используемой терапии.
Первое правило при лечении келоида — это его предупреждение. Избегание ненужной (ненеобходимой) косметической хирургии у пациентов предрасположенных к образованию келоида, кроме пациентов у которых келоид обнаружен или известен только на ушной раковине. Закрытие всех хирургических ран с минимальным натяжением. Разрезы не должны проходить через поверхность суставов. Избегание разрезов в средней части груди (mid chest incisions) и создание разрезов по складкам кожи, когда это возможно.
Лечение
Лечение гипертрофических шрамов и keloids включает использование окклюзивных повязок, компрессионной терапии, введения кортикостероидов в зону поражения, криохирургию, иссечение, лучевую терапию, лазерную терапию, лечение интерфероном, imiquimod 5% cream и другие обещающие, но менее-известные методы, направленные на процесс синтеза коллагена.
Предыдущая новость
«Эллада» предлагает кировчанам уникальные услуги
Cледующая новость
Как быстро вылечить суставы?
Как проходит процедура
Лечение келоидных рубцов мы проводим на эрбиевом лазере Dermablate MCL 30 немецкой марки Asclepion. Их всех существующих аппаратных методик именно эта гарантирует наилучший результат. Кроме того, она полностью безопасна.
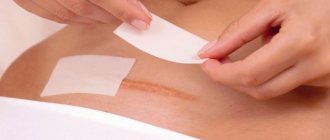
Зону предстоящей обработки очищают, наносят антисептик и обезболивающий гель. Затем врач направляет лазерный луч на рубец. Дискомфорт минимален — чтобы снизить неприятные ощущения, используется система охлаждения (в ходе процедуры на зону обработки подается холодный воздух). На финишном этапе на кожу наносят специальные лечебные составы. Затем врач дает рекомендации по домашнему уходу.
В период реабилитации кожу нельзя тереть и повреждать, также нужно избегать перегрева (бани, сауны, долгое пребывание на солнце). В некоторых случаях требуется применение гормональных мазей курсами. Также иногда проводятся инъекции гормональных препаратов непосредственно в проблемную область еще до лазеролечения. Чтобы снизить вероятность рецидива, исключить разрастание рубцовой ткани, врач может наложить специальную давящую повязку.
Преимущества лазера
Главный плюс — это возможность локального воздействия только на рубцовую ткань. Здоровая кожа не повреждается, и это дает возможность сократить реабилитационный период. Во-вторых, весомым преимуществом является высокая эффективность — даже самые выраженные дефекты после процедуры выравниваются, становятся менее заметными. Наконец, безопасность — в отличие от хирургического иссечения и воздействия химическими кислотами, лазер не предполагает крови и глубоких повреждений.
Чтобы записаться на удаление келоидных рубцов в Москве, позвоните нам или заполните форму на нашем сайте. Клиника «BL» находится в шаговой доступности от метро Октябрьское поле, по адресу: ул. Маршала Рыбалко, дом 2, корпус 6.