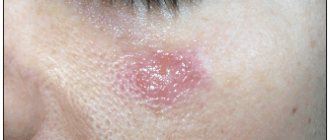
Что такое стригущий лишай?
Стригущий лишай – это инфекционное кожное заболевание, которое вызывают паразитические грибки Microsporum canis и Trichophyton tonsurans, он входит в группу лишаев, которые поражают преимущественно кожу, волосы и ногти. Это инфекционная дерматологическая патология, вызываемая грибками-дерматофитами. Её также называют дерматомикозом, паршой, микро- и дерматофитозом.
Врачи выделяют несколько видов стригущего лишая, в зависимости от локализации, характера течения и возбудителя.
Основными типами заболевания являются:
- хронический или стригущий лишай гладкой кожи;
- поверхностный;
- стригущий лишай ногтевой пластины;
- инфильтративно-нагноительный.
Поскольку стригущий лишай вызывается двумя видами грибков, в медицине он диагностируется как микроспория и трихофития. Данные грибы обладают стойкой патогенностью, ярко выраженной вирулентностью и нередко вызывают острые по течению и разнообразные по клиническим проявлениям заболевания.
Заболевание, вызываемое грибами рода Microsporum canis – это микроспория. В зависимости от локализации, бывает микроспория гладкой кожи и микроспория волосистой части головы.
Трихофития обусловлена активностью дерматофита Trichophyton tonsurans, который при антропонозном пути заражения вызывает воспаление волосистой части головы и гладкой кожи, а при зоотропонозном – воспаление в глубоких слоях дермы, сопровождающееся нагноением.
Не всегда наличие спор грибка провоцирует поражение кожи и её придатков. Переходу гриба из неактивного состояния в патогенное способствуют обменные и эндокринные нарушения, иммунные заболевания, гиповитаминоз или вегетососудистая дистония. Данное усиление патогенности дерматофитов провоцирует обострение воспалительных процессов, распространение гриба с током крови и лимфы.
Заболевание слабо выражено при развитии скрытой инфекции и при локализации на ранее пораженных участках, а высокая вирулентность грибка формируется во время рецидива, постепенно уменьшаясь в процессе течения инфекции.
Симптомы стригущего лишая: По завершению инкубационного периода, на коже появляются зудящие кольцевидные пятна красно-розового цвета, на поверхности которых появляются пузырьки, после которых остается корка и шелушение. Волосы в месте поражения ломаются и выпадают.
В норме иммунная система способна справиться с возбудителем патологии и предотвратить его активность, но существует ряд факторов, повышающих риск возникновения стригущего лишая, а именно:
- микротравмы кожи;
- недостаток витаминов и микроэлементов;
- длительный контакт с источником заражения;
- высокие влажность и температура воздуха;
- обострение хронических заболеваний и др.
В ситуации, когда дома находится взрослый или ребенок с лишаем необходимо соблюдать меры профилактики, уменьшающие вероятность её распространения, а именно:
- пользоваться отдельными полотенцами и постельным бельем;
- тщательно мыть руки с мылом, особенно, если прикасались к вещам больного;
- использовать перчатки, касаясь очагов заболевания;
- проходить осмотр и сдавать анализы на выявление патогенов и др.
Основным методом диагностики стригущего лишая является применение лампы Вуда, под светом которой пораженные участки приобретают характерное зеленоватое свечение. Для подтверждения диагноза эффективны микроскопическое исследование и посев чешуек кожи и волос.
Своевременная диагностика и правильно подобранная схема терапии позволяют результативно устранить стригущий лишай у детей и взрослых, предупреждая его распространение. Патология склонна к рецидиву, так как наличие спор жизнеспособных грибов может вызвать повторное поражение. Крайне важно довести до конца курс лечения и выполнять все рекомендации врача.
Как передается стригущий лишай?
Передается лишай двумя путями:
- от больного животного – зоонозный с инкубационным периодом в неделю;
- от зараженного человека – антропонозный с инкубационным периодом до 6 недель.
В группе риска находятся дети, поскольку они наиболее часто контактируют с переносчиками возбудителей данного заболевания – кошками и собаками. Детская кожа характеризуется невысокой плотностью рогового слоя, слабыми защитными свойствами водно-липидной мантии. Роговой слой предупреждает внедрение грибка в слои кожи, поскольку его споры располагаются между роговыми чешуйками, а водно-липидная мантия образует барьер для проникновения патогенов.
Также инфекция передается при несоблюдении норм индивидуальной гигиены и использованием чужих личных принадлежностей, содержащих споры грибка (шапки, расчески, постельное белье и др.).
Причины развития
Основные причины заболевания стригущим лишаем – это контакт с возбудителем:
- Ребенка в возрасте 4–11 лет, у которого реакция пота преимущественно щелочная.
- Ребенка или взрослого с пониженным иммунитетом, наличием царапин, струпов, микротравм, в которые может попасть инфекция.
Чаще всего носителем является животное, реже – человек. Заражение также происходит через предметы или личные вещи, на которых остались пораженные шерстинки, волосинки или кожные чешуйки. Возможно заражение через недезинфицированный парикмахерский инструмент, через почву, на которой возбудитель заболевания может сохраняться до 3 месяцев, во время обработки сена. Согласно статистике, до 70–80% случаев появления болезни приходится на последствия контакта с бездомными молодыми кошками и котятами.
С чего начинается стригущий лишай?
Благоприятные условия способствуют внедрению и размножению в коже патогенного гриба, запуская инфекционный процесс. На начальных стадиях данный период протекает бессимптомно. После чего развитие патологии приобретает клинические проявления, признаки которых зависят от стадии течения патологии.
Стадиями течения инфекционного процесса при развитии стригущего лишая являются:
- инкубационный период;
- период роста гриба;
- рефрактерная стадия (период нечувствительности, покоя);
- регресс.
В коже гриб образует ветвистый мицелий, постепенно захватывающий новые участки кожи, при этом старые очаги поражения становятся локацией его спор. Данный период роста гриба определяется быстрым увеличением колонии возбудителя, активным делением клеток кожи и высокой скоростью отшелушивания пораженного эпидермиса.
Поскольку чаще всего рост колонии опережает скорость смены рогового слоя, то происходит распространение инфекционного процесса. Интенсивная иммунная реакция (воспаление) в очаге поражения отображается в виде кольца красного цвета, которое при хроническом течении микоза становится местом постоянного пребывания возбудителя.
Диагностика
Первичный диагноз поставить несложно, зная, как выглядит стригущий лишай. Для уточнения диагноза применяют:
- анализ клинических данных;
- результаты люминесцентного анализа;
- микроскопические исследования;
- посев материала.
В ряде случаев источник заражения установить трудно, поскольку инкубационный период составляет от 2 до 45 суток. Симптомы могут проявиться на голове, шее, руках, ногах, в том числе на ладонях, ступнях, в паховых зонах и складках. Поражение грибком вызывает зуд, неприятные ощущения в области воспаления, создает психологический дискомфорт.
Как выглядит стригущий лишай?
Клинические проявления стригущего лишая зависят от типа возбудителя, формы течения и стадии заболевания. Дерматофиты выделяют ферменты и токсины, разрушающие белок-кератин (они им питаются), поэтому степень выраженности симптомов напрямую зависит от способности грибов продуцировать эти вещества.
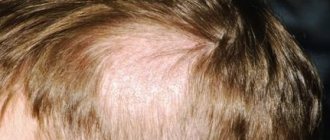
Общими симптомами стригущего лишая на волосистой части головы являются:
- поредение волос;
- появление локализованного шелушения кожи;
- покраснение эпидермиса;
- обламывание волос у корня;
- появление мелких пузырьков с мутным содержимым по краю залысин, после вскрытия которых образуются желтые корочки.
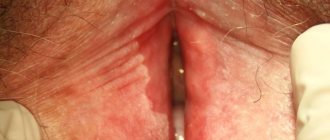
Стригущий лишай гладкой кожи включает в себя следующие признаки:
- ярко выраженный зуд;
- появление круглых красных пятен;
- светлый эпидермис в очаге повреждения, окруженный серыми чешуйками;
- края поврежденного участка состоят из пузырьков розово-красного цвета;
- рост очага поражения в диаметре.
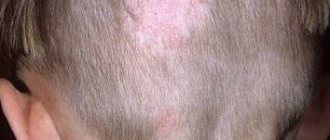
Хроническая форма течения заболевания сопровождается наличием микроскопических пузырьков на пораженных областях, образованием рубцов после их вскрытия и сильным зудом. В ситуации, когда местом поражения является ногтевая пластина, наблюдается её расслоение, изменение цвета и утолщение.
Стригущий лишай инфильтративно-нагноительной формы характеризуется появлением больших ярко-красных пятен до 10 см в диаметре, наружная поверхность которых бугристая и неровная, а по краям формируются гнойные фолликулы. Также наблюдаются болезненность, отеки и гиперемия пораженных участков.
Появление первых признаков заболевания требует обязательного обращения к дерматологу. Отсутствие квалифицированного лечения может привести к стремительному распространению инфекции по организму и вызвать ряд осложнений: рубцевание тканей, гибель волосяных фолликулов, аллергические реакции и присоединение вторичной инфекции.
Лечение розового лишая Жибера — устаревшие и современные методы
Патогенез розовой перхоти остается в сфере более или менее вероятных предположений. Поэтому лечение пациентов должно быть направлено на снятие симптомов и предупреждение возможных осложнений.
Непонимание причины заболевания приводило к тому, что в прошлом использовались различные попытки лечения.
В 1922 году Берхардт написал в своем учебнике «Заболевания кожи»: «розовый лишай не требует интенсивного лечения … использование сильнодействующих лекарств иногда может ухудшить положение, поскольку они усугубляют воспалительные симптомы, излишне раздражают кожу и вызывают зуд. В большинстве случаев достаточно рекомендовать крахмальные ванны при 28 градусах 2 раза в неделю и смазывание один раз в день 10% цинковой мазью с добавлением салициловой кислоты или 1-2% резорцина, серы (1-3%), тиола или ихтиола (до 5%)».
Уч. Роксбург рекомендовал в большинстве случаев 2%-ную салициловую мазь на ночь для отшелушивания поражений с последующим воздействием ультрафиолета. Вместо ультрафиолета рекомендовалось использовать 20-минутную ванну с добавлением перманганата калия или тиосульфата натрия, а затем наносить салициловую мазь. Другие авторы пишут об эффективности использования 2% салициловой мази дважды в день.
2%-ная салициловая мазь
Саттон рекомендовал купаться в 1% растворе хлорида ртути. Противники лечения препаратами серы и ртути рекомендовали смазывать очаги поражения пастой, которая уменьшает зуд. Они подчеркнули важность частого купания. Маршалл писал, что при преобладании зуда полезно использовать смесь оксида цинка и известковой воды с добавлением 2% фенола.
Растворить чешуйки пытались водным солевым раствором. Использовался 2% раствор эозина, 6% спиртовой раствор масла бергамота, деготь, оливковое масло и известковая вода в 0,25% ментоле.
В настоящее время считается, что в активном лечении розового лишая, не сопроождающегося зудом, нет необходимости. А в случае зуда рекомендуется затирание слабыми кортикостероидными препаратами в виде кремов и лосьонов, подобранными дерматологом. Пациента следует проинструктировать, чтобы он не пользовался твердым мылом и не носил тесную одежду из-за возможности раздражения.
Среди других наружных методов, применявшихся в обширных случаях, можно отметить лучевую терапию. Некоторые ученые рекомендовали поочередно облучать каждую сторону тела, предполагая, что наиболее эффективная терапия была начата в начале воспаления, и что через неделю должно быть определенное улучшение. Другие писали о поверхностной лучевой терапии, заключающейся в приеме разовой дозы или небольшой ее части.
Есть ученые, которые рекомендовали использовать кварцевую лампу в сложных случаях, чтобы не вызвать эритематозную реакцию. Другие подчеркнули роль ультрафиолетового излучения в более быстром очищении поражений, указав при этом на возможность обесцвечивания пятен, которые сохраняются в течение нескольких месяцев. Рекомендовано использовать эритематозно-отшелушивающие дозы — иногда достаточно одной такой дозы.
В более поздних исследованиях упоминалось УФ-В-излучение, которое использовалось ежедневно в течение 5 дней в дозах, вызывающих эритему. Лечение уменьшало зуд и подавляло развитие поражений. Остальные авторы начали с 80% мин. дозы, вызывающей эритему, и увеличивали ее на 20% при каждом последующем облучении. Зуд при таком лечении может исчезнуть даже в течение 24 часов.
УФ-В-излучение
При общем лечении PR были предприняты попытки введения стрептококковых вакцин, стафилококкового анатоксина, экстрактов грибов и дрожжей, инъекций молока, салицилатов, бромата кальция, кальциферола и йодида калия. Имеются сообщения об очень благоприятном эффекте однократной инъекции вакцины брюшного тифа.
В 1940 году уч. Willes и Klumpp использовали для лечения розового лишая плазму выздоравливающих (5 см внутримышечно) и человеческий гамма-глобулин. Последний, введенный в первую неделю лечения, изменил течение заболевания, тогда как его введение позже, как и плазма выздоравливающих, не повлияла на исход.
В 1948 году уч. Гржибовски утверждал, что правильное лечение розовой перхоти заключается во введении антистрептина в количестве 4,0-5,0 г или цибазола в количестве 6,0-8,0 г в сутки в течение 4-5 дней, бромида натрия и аутогемотерапии.
В том же году Холлстром сообщил о благотворном влиянии висмута и сальварсана, а 2 года спустя журнал Polish Medical Weekly сообщил о быстром регрессе поражений после внутримышечного введения 4-6 инъекций 10% масляной суспензии висмута каждые 2 дня по 1 мл. каждый. Хороший эффект от терапии был настолько быстрым, что было постулировано, что висмут станет специфическим лечением.
Была предпринята успешная попытка введения стрептомицина. Инъекции пенициллина в различных дозах: 300 000 ЕД, 450 000 и 500 000 ЕД не принесли ожидаемых результатов. Были приняты поддерживающие меры, включая витамин C (0,5 г / день) и витамин B (20).
Еще один препарат, который использовался для лечения PR, — это энкортон. Даже без наружного лечения в малых дозах (5 мг) это оказалось быстрым и эффективным методом. Более поздние исследования показали, что время от времени необходимо назначать стероиды в целом для контроля очень генерализованных поражений. Преднизолон применялся внутримышечно в суточной дозе 15-40 мг. В случае появления пузырей, не поддающихся лечению общими стероидами, рекомендован дапсон 100 мг два раза в день для кратковременного лечения.
В последнее время появился интерес к эритромицину. Взрослым назначали 4 раза в сутки по 250 мг / сут, детям — 20-40 мг / кг / массы тела, в 4 приема. Некоторые специалисты утверждают, что эффект этого метода сравним с плацебо, в то время как другие утверждают, что, поскольку невозможно указать точную причину и точное лечение, испытания лечения эритромицином, которые приносят результаты, рекомендуются и безопасны.
Теперь рекомендуются в случаях зуда пероральные антигистаминные препараты. Редкие симптомы во рту можно облегчить с помощью зубной пасты, содержащей гидрохлорид дифенгидрамина или гидрохлорид тетрациклина.
Чем лечат стригущий лишай?
В каждом случае лечение стригущего лишая должно подбираться индивидуально, поскольку его состав, длительность имеют свою специфику и определяются типом, местоположением и стадией патологии.
Эффективными являются только назначения врача-дерматолога, они учитывают текущую клиническую картину, особенности физического здоровья пациента и его возраст.
Терапия направлена не только на купирование симптомов патологии, но и на инактивацию возбудителя. Хроническая форма заболевания предусматривает также поддержку иммунитета, нормализацию метаболизма и гормонального фона.
Для лечения стригущего лишая применяются следующие группы лекарственных препаратов:
- системные и местные антимикотики;
- антисептические растворы;
- поливитаминные комплексы.
Правильное лечение розовой перхоти при болезни Жибера
Лечение розового лишая в первую очередь основано на результатах диагностики и рекомендациях дерматолога, основанных на его знаниях и опыте. Самостоятельные попытки излечить патологию обычно приводят к появлению сопутствующих симптомов, иногда очень опасных.
Учитывая симптомы, дерматолог назначает:
- мази с кортикостероидами, воздействующими в нескольких направлениях – снимают стянутость кожи, ускоряют заживлению сыпи;
- противоаллергические — антигистаминные средства – снимают зуд;
- иммуномодуляторы – стимулируют естественный иммунитет;
- антисептические растворы – предотвращают вторичное инфицирование;
- смягчающие перхоть мази.
На время лечения дерматолог рекомендует:
- Отказаться от горячих водных процедур и плавания. Разрешен душ с мягкой губкой;
- Носить просторное натуральное белье. Синтетика не дает дышать коже, усугубляя симптомы;
- Исключить аллергены: яйца, шоколад, красные фрукты.
- Уменьшить жареное, мучное, копченое;
- Не использовать косметику.
Сколько лечится стригущий лишай?
Процесс лечения стригущего лишая длительный, обычно он занимает не менее шести недель, при этом системная терапия длится преимущественно 15-25 дней.
Эффективность терапии оценивается с помощью лабораторных исследований. В ситуации, когда тесты свидетельствуют о значительном снижении количества спор гриба через 2 недели медикаментозного курса, необходимо продолжать выбранное лечение. В некоторых случаях выделение грибков может длиться несколько месяцев.
После исчезновение признаков патологии нужно трижды выполнить соскоб эпидермиса в ранее поврежденных участках:
- сразу по окончанию терапии;
- через 7 дней после терапии;
- спустя 2-3 месяца.
Успешным результат терапии считается, если все три анализа показали отрицательные результаты.
К какому врачу обратиться с этой болезнью
Обращаться следует сначала к терапевту, затем к инфекционисту или дерматологу. Если форма герпеса тяжелая, необходима помощь невролога, при поражении глаз — офтальмолога.
Рекомендуем записаться на прием в неврологическое отделение клиники РАН (Москва). Вас осмотрят лучшие врачи, изучат признаки заболевания, определят возбудителя инфекции, поставят диагноз, проведут консультацию, выдадут клинические рекомендации и назначат эффективное лечение.
Не откладывайте поход к специалисту! Специалисты неврологического отделения ЦКБ РАН в Москве напоминают: любые тревожащие вас симптомы являются поводом для консультации невролога. В этом случае врач сможет распознать и купировать заболевание на ранней стадии, пока ситуация не усугубилась и не стала необратимой. Записаться на прием к неврологу можно по телефону клиники, а также с помощью формы на сайте.
Чем лечить стригущий лишай у детей?
Лечение стригущего лишая у ребенка находится в компетенции детского дерматолога, поскольку особенности детского организма требуют специальных доз и состава лекарственных препаратов.
Также важными элементами терапии патологии являются гигиена и уход за ребенком:
- кипячение и проглаживание одежды, контактирующей с пораженными участками кожи;
- обработка бытовых поверхностей дезинфекторами для предотвращения распространения спор;
- частая смена постельного белья;
- мытье в душе, а не ванной и др.
Можно ли ходить на работу или в школу со стригущим лишаем?
Наличие данного диагноза предусматривает изоляцию пациента из коллектива, как минимум на две недели. В школах и других детских учреждениях происходит обязательное оповещение родителей для своевременного выявления заболевания у других детей.
Исчезновение симптомов стригущего лишая и 3 отрицательных теста на наличие грибка являются поводом вернуться к обучению или работе.
Если в коллективе было обнаружено заражение дерматомикозом, то для профилактики патологии можно некоторое время использовать противогрибковые шампуни, проводить влажную уборку с добавлением антисептических растворов и строго соблюдать личную гигиену.
- Лечение лишая в Харькове;
- лечение лишая в Ужгороде;
- лечение лишая в Сумах;
- лечение лишая в Полтаве;
- лечение лишая в Одессе;
- лечение лишая в Николаеве;
- лечение лишая в Мариуполе;
- лечение лишая в Днепре.
3
1
1
Рейтинг статьи:
3.8 из 5 на основе 5 оценок
Автор: Мангушева Виктория Юрьевна
Врач-дерматовенеролог, трихолог. Кандидат медицинских наук, врач высшей категории. Стаж работы более 10 лет.