Причины врастания ногтя
К основным причинам врастания ногтевой пластины относят:
· вальгусная деформация (искривление большого пальца на уровне сустава), связанная с плоскостопием, и другие анатомические изменения стопы: неправильное расположение пальцев, их надавливание друг на друга внутри обуви может привести к врастанию ногтя
· генетическая предрасположенность: наследственная деформация ногтевой пластинки и боковых околоногтевых кожных валиков
· нарушение кровообращения, вызванное такими заболеваниями, как варикозное расширение вен, сахарный диабет и другие эндокринные нарушения: заболевания сопровождаются отеками ног, стоп, пальцев, что приводит к врастанию ногтя
· воспалительные процессы — грибковые и бактериальные заболевания: ноготь становится толще, может терять прежнюю форму, крошиться, тем самым повреждая ногтевой валик и вызывая воспаления
· неправильно подобранная обувь: узкая либо меньшего размера, сдавливающая пальцы; без задника, приводящая к упиранию пальцев в носок обуви при ходьбе; на высоком каблуке, увеличивающая нагрузку на пальцы; на жёсткой подошве, приводящая к отсутствию смягчения во время ходьбы
· неправильно проведенный педикюр: подстригание ногтей слишком коротко, срезая уголки ногтевых пластин
· травмирование пальцев ног: ушибы, приводящие к повреждению ногтя, и его дальнейший неправильный рост
· высокая нагрузка на ноги: физическая нагрузка, лишний вес, беременность, гормональные изменения
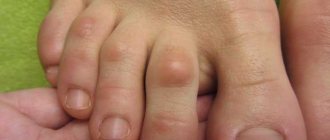
Вросший ноготь
– проблема, которая вызывает боль и дискомфорт, а бездействие приводит к более тяжелым последствиям. Постоянная боль, невозможность носить любую обувь, гнойные образования и воспаления вокруг ногтевой пластинки – это только часть неприятных осложнений, связанных с онихокриптозом. Если вы заметили первые признаки врастания ногтя, обязательно запишитесь на консультацию к специалисту.
Почему врастают ногти?
Самая частая причина заболевания — неправильная техника педикюра. Ноготь врастает в кожу, если использовать ножницы с закругленными краями и срезать его уголки.
Вторая по распространенности причина — грибок (онихомикоз). Он приводит к расслаиванию пластины, поэтому она становится хрупкой, может загибаться и «врезаться» в валик.
Другими причинами врастания могут быть:
- давящая обувь, зауженные мыски туфель, ботинок;
- наследственная предрасположенность;
- удар, ушиб пальца.
Это ключевые факторы болезни, но не единственные. Воспаление вросшего ногтя может развиться и при плоскостопии, сахарном диабете, ожирении.
Симптомы онихокриптоза
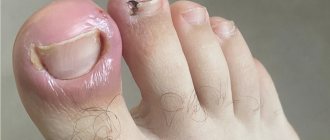
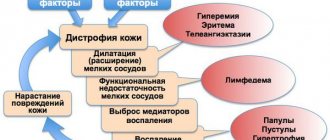
При онихокриптозе боковая часть ногтя упирается в околоногтевой валик и продолжает свой рост внутрь него. Сначала пациент чувствует общий дискомфорт, наблюдается покраснение кожи вокруг ногтя. Также возможно изменение формы ногтя. Постепенно меняются предпочтения в обуви, выбор отдается открытым вариантам, ношение тесной, узкой, а со временем и любой закрытой обуви становится затруднительным. В случае бездействия симптомы заболевания становятся более выраженными, появляются осложнения, со временем хирургическое вмешательство становится неизбежным.
К основным симптомам вросшей ногтевой пластинки относят:
· болезненные ощущения в области пальца, появившиеся в результате травмирования, после ношения обуви или без видимой причины
· отек и гиперемия (переполнение кровью сосудов кровеносной системы какой-либо области тела) околоногтевого валика
· образование гноя в области ногтевой пластинки
· образование избыточной соединительной ткани, выступающей из раны, визуально напоминающей сырое мясо
В медицине развитие онихокриптоза характеризуется тремя основными стадиями – легкая, умеренная и тяжелая.
Стадии онихокриптоза
Первая (легкая) стадия
характеризуется покраснением околоногтевого валика и умеренным отеком. На данной стадии ногтевая пластина не имеет визуальных изменений, а болезненные симптомы проявляются, как правило, во время ходьбы в обуви.
Вторая (умеренная) стадия
сопровождается признаками воспалительных процессов: околоногтевой валик становится красным, появляются гнойные выделения, в некоторых случаях наблюдается болезненная пульсация. Ноготь становится более плотный и тусклый.
Третья (тяжелая) стадия
обусловлена гиперемией (повышенное кровенаполнение) околоногтевых валиков, образованием гипергрануляции (нарастание ткани в местах воспаления), увеличением объема фаланги, наличием гнойных выделений. Ноготь становится ломким и подвижным, кожа вокруг визуально напоминает сырое мясо (такой симптом в медицине называют «дикое мясо»).
Осложнения онихокриптоза
Затягивание болезни приводит к развитию инфекций, что, безусловно, усугубляет ситуацию. Открытые длительное время незаживающие раны – это отличная среда для размножения бактерий. Инфицированная рана заживает медленно, организм же пытается залечить пораженный участок, в результате на месте врастания ногтя образуется ярко-красная грануляционная ткань. Если не начать лечение или начать неправильное лечение, грануляция становится плотной, фаланга меняет форму, решить проблему консервативными методами становится невозможно. Кроме того, вероятно развитие воспаления мягких тканей не только пальцев, но и всей стопы, которое в случае бездействия может распространиться на кости и привести к остеомиелиту.
Осложнения онихокриптоза связаны в основном с развитием инфекционно-воспалительных процессов и включают:
· абсцесс
(ограниченный воспалительный гнойный очаг, вызывающий интоксикацию) пальцев. Характеризуется наличием выраженного отека и покраснением кожного покрова. Требуется хирургическое вмешательство.
· лимфангит
(острое или хроническое воспаление лимфатических стволов и капилляров, возникающее вторично, на фоне гнойно-воспалительных процессов). Характеризуется распространением инфекции по всей лимфосистеме, поражает сосуды. Требуется комплексное лечение, включающее противовоспалительную и антибактериальную терапию.
· гангрена
(отмирание живой ткани) пальца. Характеризуется процессами, приводящими к необратимому омертвению мягких тканей. Требуется ампутация пораженной фаланги либо всего пальца.
· остеомиелит
(гнойно — воспалительный процесс, развивающийся в кости, в костном мозге и в окружающих мягких тканях) пальца. Инфекция поражает кости. Требуется медикаментозная терапия. Возможна ампутация фаланги пальца, если пациент обратился слишком поздно.
Риск развития осложнений увеличивается при наличии сопутствующих заболеваний, связанных с нарушением работы кровеносных сосудов, например, сахарный диабет и атеросклероз. В группу риска также входят люди с лишним весом и в возрасте после 60 лет.
Виды ортониксических пластин
B/S пластины
В качестве материала для изготовления B/S конструкций используется упругий биологически совместимый пластик, передающий свое натяжение на ноготь. Приспособления подбираются в индивидуальном порядке, и прикрепляются после антисептической обработки поверхности.
По истечении определенного времени фиксации пластины на вросший ноготь чрезмерное давление на околоногтевой валик существенно снижается или полностью устраняется. Как следствие, уходят симптомы воспаления (покраснение, отёчность, болезненность) и восстанавливается физиологический рост рогового слоя.
Для оптимального проведения коррекции пластину 1 раз в 2-6 недель заменяют на новую.
Ониклип (Onyclip)
Представляют собой стальные конструкции с пластиковым покрытием, с двумя вариантами жесткости. Для регуляции силы натяжения используется специальный инструмент, при помощи которого варьируется размер и форма, и подбирается наиболее оптимальное воздействие на всех этапах лечения.
Приспособление одноразовое. Заменяется по мере коррекции.
Подофикс (Podofix)
Представлена в виде проволочного каркаса, покрытого мягкой силиконовой оболочкой. Фиксируясь с дозированным натяжением, ортониксическое приспособление работает, как пружина.
Пластина на ногте ноги не вызывает дискомфорта при ношении обычной обуви и даже может покрываться декоративным лаком. Спустя определенный период времени проходит воспаление и боль от патологического давления, и восстанавливается нормальная физиология ногтя.
Подофикс является одноразовой конструкцией, при необходимости, нуждающейся в замене.
Подологические скобы представлены в виде изогнутых проволочных стержней. Предназначенные для коррекции более сложных нарушений, они надежно фиксируются к боковому краю ногтя при помощи гипоаллергенных крепежных крючков или медицинского клея. Стальные конструкции, обладая оптимальной твердостью и памятью формы, позволяют выравнивать различные степени деформации без применения травматичных хирургических вмешательств.
Лечение вросшего ногтя скобами может проводиться на всех стадиях развития онихокриптоза, в том числе при наличии патологической грануляции тканей.
Разновидности скоб
Комбипед (COMBIPED)
Предназначена для устранения одностороннего врастания и скручивания ногтевой пластины.
Состоит из одного крючка и приклеивающейся к ногтю пластиковой подушечки.
Установка одноразовой конструкции практически безболезненна.
При сахарном диабете скобу следует носить с особой осторожностью, исключительно с разрешения и под контролем лечащего врача.
3-ТО
Представляет собой трехкомпонентную коррекционную систему, состоящую из двух скобок-«плечей» с крюками, и крепежно-стягивающего зажима. Изготавливается из инертной, не вызывающей аллергических реакций, хромоникелевой стали.
Установка скобы 3-ТО на вросший ноготь возможна на любых, даже самых запущенных стадиях онихокриптоза. Однако её крепление требует достаточно высокого квалификационного уровня. Пациентам с сахарным диабетом при фиксации и ношении ортониксического устройства необходимо соблюдать предельную осторожность. Конструкция одноразовая, при потребности меняется на новую.
Скоба Фрезера
Наиболее удачная в терапевтическом плане система является изобретением Росса Фрезера, родоначальника ортониксии, созданная в 1946 году. Состоит из одного фрагмента проволоки, с двумя плечами и крючками. По мере отрастания ногтя, один или два раза корректируется (без снятия), что заметно удешевляет процедуру. Благодаря центральному изгибу в форме «омега» Ω максимальная сила натяжения, наблюдающаяся в первые сутки после установки, постепенно ослабевает.
Изготавливается в два этапа. Вначале с ногтевой фаланги снимается гипсовый слепок, а затем на его основе подбирается скоба. Подбор проволоки осуществляется в индивидуальном порядке, с учетом толщины нуждающегося в коррекции ногтя. После прикрепления скобы на вросший ноготь, из-за уменьшения давления, практически сразу же наступает облегчение.
Скоба Фрезера, как и любое другое медицинское устройство, имеет ряд противопоказаний к ношению:
- детский возраст до 6 лет
- грибковое и псориатическое поражение ногтей;
- сахарный диабет (по решению врача).
Технология ERKI
Новаторская разработка компании Erkodent Erich Kopp GmbH (Германия). Приспособление имеет вид проволочного кольца и пластиковых крючков, приклеивающихся к боковым околоногтевым валикам. За счет изменения диаметра кольца регулируется тяговая сила.
ERKI – технология может применяться на коротких ногтях, когда нет возможности установить скобу.
Коррекция производится каждые 3 – 4 недели.
Диагностика заболевания
В первую очередь необходим визуальный осмотр и сбор анамнеза. Важно выявить наличие сопутствующих болезней – исключить или подтвердить грибковые инфекции и заболевания, которые связаны с нарушением работы кровеносных сосудов (сахарный диабет, атеросклероз).
Диагностика онихокриптоза включает
:
· сбор анамнеза (полный сбор данных о пациенте и его заболеваниях): выявление причин развития заболевания, сбор жалоб
· визуальный осмотр пациента (диагностирование стадии заболевания и выявление осложнений): состояние ногтей, околоногтевых валиков, кожного покрова пальцев и стоп; наличие деформации пальцев, отеков, гнойных воспалений, грануляции; сравнение двух конечностей
· общий анализ крови (в случае выявления осложнений): проводится для выявления или исключения общего воспалительного процесса. Также проводится анализ крови на глюкозу, чтобы подтвердить или исключить сахарный диабет
· бактериологическое исследование отделяемого из ран (анализ гнойного отделяемого): исследование проводится, чтобы определить вид возбудителя и степень тяжести воспалительного процесса
· рентгенологическое исследование (изучение внутренней структуры стопы): проводится для изучения анатомических изменений строения стопы и для выявления или исключения перехода воспалительных процессов на кости
Лечение вросшего ногтя
Инструментами лечения онихокриптоза являются консервативные методы
на начальных этапах (уменьшение нагрузки, компрессионное лечение, гигиена стоп и т.д.) и
хирургические методы
на более поздних стадиях (резекция ногтя, полное удаление ногтевой пластины, лазерные методики). Существуют также
современные безоперационные методы
, которые связаны с использованием различных пластин, скоб и пружинок (методы ортониксии).
К какому врачу обратиться
Подолог – это тот врач, к которому необходимо обратиться при появлении первых признаков врастания ногтя. В определенных случаях в лечении требуется участие хирурга (при поздних стадиях, когда консервативное лечение неэффективно), дерматолога (при наличии грибковых и других инфекционных заболеваний) и лазеротерапевта (при лечении заболевания методами, связанными с использованием лазерной терапии).
Очень важно назначить грамотное, максимально эффективное лечение, чтобы вернуть пациенту безболезненную подвижность.
Методы лечения онихокриптоза
Тот или иной метод зависит от стадии онихокриптоза, а также наличия осложнений и сопутствующих заболеваний. На начальной стадии проблему можно решить консервативными методами. При обращении больного на поздней стадии болезни велика вероятность операции.
Безоперационные методы:
· медицинский аппаратный педикюр (лечебная процедура, которая выполняется мастером педикюра с высшим медицинским образованием и направлена не только на эстетическую красоту стоп и пальцев ног, но и на их здоровье)
· тампонирование (установка между ногтем и околоногтевым валиком специальной тонкой прокладки, которая препятствует контакту ногтя с валиком, соответственно, процесс врастания невозможен)
· установка корректирующих систем: скобы, пластины (приспособление размещается на ногтевой пластине различными способами в зависимости от рода проблемы и способствует приподниманию ногтя, тем самым уменьшая давление на валик и препятствуя врастанию)
Положительного эффекта можно достичь только в случае, если лечение назначает опытный врач — подолог с высшим образованием. Обращайтесь только к профессиональным специалистам в проверенные клиники с большим опытом работы и хорошей репутацией.
Хирургические методы лечения онихокриптоза:
· резекция ногтевой пластины. Резекцией называется хирургическая операция, направленная на удаление части органа
· полное удаление ногтя
Сегодня классические хирургические способы удаления ногтя уступают современным методикам, которые подразумевают использование лазера.
Лазерная терапия обладает рядом преимуществ – это низкая травматичность, короткий срок восстановления и снижение риска повторного врастания (рецидива) ногтя. С помощью лазера возможно безболезненное удаление: ногтевого валика, ногтевой пластинки, части ногтя, гипергрануляций, воспалительных и гнойных образований.
Лечение лазером является безболезненным, безопасным и максимально эффективным, процедуру проводят опытнейшие специалисты с помощью современных высокотехнологичных аппаратов.