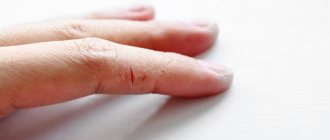
Многие из наших пациентов обращаются за советом по поводу потрескавшейся и потертой кожи между пальцами. Особенно летом проблема кажется нарастающей. Пациенты обнаруживают небольшие беловатые волдыри или рваную кожу на собственных ногах или ногах своих детей и считают, что это стригущий лишай.
Однако в большинстве случаев мы можем успокоить: дерматофития — относительно редкое заболевание в наших широтах при соблюдении гигиенических норм. Чаще всего мы имеем дело с мацерацией.
Что такое мацерация?
В жаркие летние дни потеют почти все ступни. Одна из задач пота — охлаждение тела, а потому летом он совершенно естественен. Затем происходит охлаждение всего тела, а, значит, и стоп. В конце концов, на подошвах наших ног более 500 потовых желез.
Однако слишком интенсивное выделение пота на ступнях может вызвать мацерацию, то есть размягчение эпидермиса. Мацерированный эпидермис теряет черты жизненно важной ткани и становится мертвой тканью.
Мацерация в межпальцевых промежутках выглядит как потрескавшийся, неровный беловатый эпидермис. Если это происходит на коже с гипергидрозом, кожа вокруг мацерации становится сильно красной и заметно влажной.
Какие мази используются для заживления трещин?
Существуют разные способы заживления трещин — применение кремов, гелей, примочек, специальных пластырей и компрессов, разнообразные ванночки. Лучшим вариантом считается чередование сразу двух или трех средств разного типа. Если кожа потрескалась и болит, а причина заключается во внешних факторах или системных заболеваниях, за исключением грибковой инфекции, то необходимо купить аптечный крем для ног, предназначенный для заживления трещин.
Существует множество таких кремов — например, Gehwol, «Скорая помощь», 5D и другие.
Нужно обязательно читать состав препарата. Лучший эффект дают мази, в состав которых входит мочевина. Несмотря на наличие этого ингредиента пахнут они нейтрально, а заживает эпидермис довольно быстро. Кремы наносят на все проблемные зоны, в том числе и под мизинцем.
Если проблема заключается только в сухости кожи, то можно использовать даже обычный вазелин или мазь Шостаковского (винилин).
Некоторые люди, которые не боятся пользоваться нетрадиционными методами, лечат трещины с помощью кремов из ветеринарной аптеки, например, «Зорька». Такие средства изначально предназначались для заживления трещин на коровьем вымени. Концентрация действующего вещества в них довольно высока, отсюда и быстрый результат — эпидермис заживает за несколько дней. Но такое средство подойдет не всем. Во-первых, не исключены аллергические реакции. Во-вторых, запах у такой мази не самый приятный, а текстура слишком плотная и жирная, что может вызвать дискомфорт.
При сахарном диабете можно использовать не только перечисленные выше универсальные мази для лечения трещин, но и специально разработанные для этого серии. Например, есть линия «СикстуМед». Она включат в себя масло для ванн и бальзам на натуральных растительных компонентах.
Такие средства хорошо заживляют трещины и предупреждают проникновение вторичной грибковой или бактериальной инфекции. Используют их следующим образом: 1 ч. л. масла на 1 литр теплой воды. После ванночки ноги должны обсохнуть, но полотенцем их не вытирают, чтобы не травмировать кожу. Затем на участки с трещинами наносят бальзам из той же серии.
Почему трескается кожа между пальцами ног?
Летом мацерация часто возникает и на нормальной коже, которая обычно не сильно потеет. Причины этого — повышенная температура воздуха, а, следовательно, и температура кожи, отсутствие циркуляции воздуха между пальцами и накопление влаги. Трение пальцев друг о друга и давление поверхности кожи на подошвы обуви вызывают растрескивание тонкого и нежного эпидермиса между пальцами ног.
Иногда трещины переходов от межпальцевых поверхностей к подошве бывают глубокими. Затем мы видим беловатые неровные участки эпидермиса, окружающие трещину на коже, что часто бывает болезненным. Затем мы имеем дело с раной, которая требует быстрого и эффективного лечения, потому что через открытую рану могут проникнуть не только грибки, но и бактерии.
Мацерация может возникать на всех участках стопы. Мозоли, подошвенные вдавления и область боковых поверхностей пальцев могут мацерироваться, то есть размягчаться от пота и других жидкостей.
Средства при грибковых заболеваниях
Грибок поддается лечению в домашних условиях. Для этого обычно используют противогрибковые мази, самой популярной из которых является нистатиновая. Она хорошо себя зарекомендовала при терапии микозов у взрослых наряду с системными препаратами (например, Флуконазол).
Существуют и другие наружные средства для лечения грибка на основе кетоконазола, миконазола, клотримазола, тербинафина. У них могут быть самые разные торговые названия: Термикон, Ламизил, Экзодерил, Микодерил, Низорал, Микоспор, Батрафен и другие.
Желательно, чтобы такие средства прописывал врач, учитывая тип грибка и все сопутствующие факторы.
Но лечение предполагает еще и более тщательный, чем обычно, ежедневный уход. Мыть ноги нужно теплой, но не горячей водой (от нее кожа чешется еще сильнее). Но и холодной она тоже быть не должна, поскольку от этого кожа грубеет, что усугубляет ситуацию. После мытья рекомендуется припудривать ноги тальком или лечебным противогрибковым составом. Также хорошо помогают классические средства — йод или зеленка, которые наносятся непосредственно на участки, где кожа трескается.
Часто инфекция перекидывается на ногти. Это хорошо заметно на большом пальце, где ногтевая пластина желтеет и трескается. В таком случае целесообразно сразу обратиться к врачу, который подберет противогрибковое средство на основе бифоназола и клотримазола.
У детей грибковые заболевания встречаются значительно реже, чем у взрослых.
Народные средства для лечения грибка в качестве основных не подходят. Они могут быть только вспомогательными, то есть применяться вместе с медикаментозной терапией. Например, мыльно-содовая ванночка. Готовят ее так: 1 ст. л. соды и 50 г натертого на терке хозяйственного мыла растворяют в 2 литрах теплой воды. Опускают стопы в воду на 10-15 минут. После этого кожу промокают, обрабатывают прописанной мазью. Если грибок появился на ногтях, то размягченные после ванночки наслоения удаляют с помощью маникюрных кусачек или одноразовых пилочек.
Гипергрануляция и мацерация
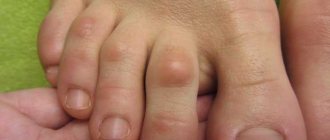
Мацерация часто сопровождается вросшим ногтем и гипергрануляцией. Область всегда влажная, а потому к ране легко присоединяется инфекция, которая быстро переходит с бокового валика на задний, то есть основание ногтевой пластины. Формируется гнойный паронихий с ярко выраженным покраснением и болью.
Если своевременное лечение не проводится, то паронихий может распространиться на ткани пальца и вызвать панариций, воспаление лимфатических узлов.
Если мацерацию можно лечить в кабинете подолога, то присоединенные осложнения уже требуют обращения к хирургу.
Механизм возникновения патологии
Внешние или внутренние факторы приводят к нарушению кровообращения и дегенеративным процессам в эпидермисе. Клетки наружного слоя кожи гибнут, за счет этого наблюдается шелушение. Кислородное голодание приводит к поражению глубоких слоев покрова и появлению трещин.
Инфекционное заражение грибковой инфекцией развивается при попадании возбудителя на кожную поверхность, риск заболевания усиливается при снижении иммунного ответа организма.
Повышенное потоотделение является провоцирующим фактором для размножения грибка. Мацерация верхних слоев – одна из причин нарушения целостности покрова на пальцах ног и сверху ступни. Повреждение эпидермиса также может наблюдаться в области пятки и на сгибе всех пальцев стопы.
Чем отличается мацерация от микоза?
В отличие от мацерации микоз иногда вызывается trichophyton rubrum или trichophyton interdigitale. Микоз на стопах отличается от мацерации как внешним видом, так и запахом. Запах микоза очень характерен и легко распознается ортопедом.
Внешний вид микоза отличается желтовато-коричневым цветом и наличием дополнительных, еще не потрескавшихся, микроскопических пузырьков, появляющихся рядом с уже потрескавшимися и зазубренными. Везикулы заполнены жидкостью, содержащей споры грибка. Часто они настолько малы, что только опытный глаз подолога может увидеть их в увеличительное стекло. Отложения некротического, грибкового эпидермиса могут слипаться, становясь угрозой образования межпальцевых язв, очень болезненных и трудно поддающихся удалению и заживлению.
Народные методы
При грибковой инфекции и сахарном диабете используются специальные препараты, но можно дополнить их действие народными средствами.
Ванночки
Хороший эффект дают ванночки для ног. Выше уже был приведен рецепт на основе пищевой соды и хозяйственного мыла. Можно готовить и травяные ванночки из череды или дубовой коры. Отвар готовят одинаково:
- Взять 2 ст. л. сырья на 2 стакана кипятка.
- Довести еще раз до кипения и оставить на медленном огне на 5 минут.
- Этот объем развести в 2 л воды для ванночки. Продолжительность процедуры — полчаса.
Аналогичными свойствами обладают и другие травы — ромашка, календула, шалфей, мать-и-мачеха. Пропорции для приготовления отвара будут теми же.
Эффективна и ванночка с борной кислотой, которую можно приобрести в аптеке. Для этого нужно взять 2 ч. л. вещества на 2 литра теплой воды.
Заменить это средство можно лимонным соком, смешанным в равных пропорциях с уксусом. Эту смесь добавляют в воду для ванночки. Можно капнуть несколько капель эфирного масла чайного дерева.
Ранозаживляющими и противовоспалительными свойствами обладает обычный черный чай. Для ванночки удобно брать пакетированный. Готовят его так: 6 пакетиков заварки на литр горячей воды. Эта ванночка подходит и для диабетиков, только вода должна быть не слишком горячей. Процедуры можно делать каждый день, лучше всего — на ночь, до тех пор, пока не исчезнут основные симптомы.
Примочки и компрессы
Народные методы предполагают использование примочек и компрессов. Они даже считаются более эффективными благодаря высокой концентрации действующего вещества. Их рекомендуют применять при глубоких трещинах между пальцами ног, особенно если они слишком долго заживают. Для примочки нужно:
- Взять 10 таблеток аспирина.
- Растолочь их и смешать с 1/2 стакана спирта этилового.
- Добавить туда несколько капель йода и перемешать.
Это средство можно хранить в течение нескольких дней, но сначала нужно перелить его во флакон из темного стекла. Примочки из такого настоя можно делать каждый день в течение двух недель, за это время трещины должны зажить.
Жидкий мед обладает противовоспалительными свойствами. Его можно наносить на проблемные зоны на ночь в небольшом количестве. Для усиления эффекта нужно обмотать ступни бинтом и надеть на ноги хлопковые носки. Такой компресс будет действовать всю ночь. Утром не впитавшиеся остатки смывают теплой водой и наносят на кожу питательный крем.
Почему важно диагностировать и лечить мацерацию?
Устранение мацерации – это основа здоровья стоп: устранение неприятного запаха и риска присоединения инфекций.
Рекомендации:
- Медицинский педикюр. Удаление ороговелости, пораженного эпителия аппаратным способом.
- Лечение вросшего ногтя. (При наличии патологии). Метод выбирается индивидуально и зависит от положения ногтя, состояния соседних тканей.
- Гигиена стоп. Регулярный самостоятельный и правильный уход снижает риск инфицирования, поддерживает результат аппаратного педикюра. Рекомендации по уходу индивидуально даст врач-подолог.
- Удобная обувь. По сезону и размеру, из натуральных материалов и ортопедической стелькой.
Если из-за мацерации межпальцевые пространства поражены микозом, вместе с медицинским педикюром желательна консультация у дерматолога для получения фармакологического лечения.
Профилактика
Для того чтобы не было трещин на ногах, важно соблюдать правила гигиены. Ни в коем случае нельзя надевать чужую обувь, брать не свои предметы для ухода вроде пемзы или пилочки для ногтей. После посещения спортзала или бассейна рекомендуется обрабатывать кожу раствором салицилового спирта.
Массаж стоп с применением эфирных масел хвойных деревьев (ели, пихты, кедра) также является хорошим профилактическим средством. Нужно следить за своим питанием, включать в него растительные масла, тыквенные семечки, яичный желток, морковь и другие продукты, содержащие витамины А и Е.
Причины зуда
Наиболее очевидной причиной зуда является микоз стопы, чесотка, сухая или мокрая экзема. Инфицирование может произойти при контакте с зараженными поверхностями в общественных местах, бытовыми принадлежностями, а также при ношении чужой обуви. При наличии предрасполагающих факторов возбудитель внедряется в кожные покровы, провоцирует раздражение, жжение, кровоподтеки. Грибок чаще поражает ткани около мизинца и большого пальца.
Основные симптомы
На начальных стадиях болезнь по внешним признакам напоминает обыкновенную потницу: на эпидермисе появляются мелкие прыщики и краснота. Со временем они начинают сильно зудеть, при расчесывании повреждаются верхние слои, которые начинает слезать. Среди других неприятных признаков выделяют:
- образование на поверхности кожи язвочек, которые при повреждении сильно кровоточат;
- кожа отслаивается и пахнет сыром (в случае грибковой инфекции);
- в ранки после расчесывания попадает инфекция, начинается воспалительный процесс.
Нередко шелушение протекает без зуда или других неприятных симптомов. Это свидетельствует о чрезмерной сухости эпидермиса, однако при отсутствии своевременного лечения проблема только усугубиться.
Трещины на пятках
Грибок
Дефицит железа
Сахарный диабет
19470 18 Ноября
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Трещины на пятках: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Описание
Трещины на пятках – это линейные разрывы кожи, возникающие вследствие потери ею эластичности и утолщения отдельных ее участков. Чаще всего трещины образуются в местах естественных складок и растяжения кожи и могут быть различной глубины. Человек нередко жалуется на зуд, жжение, боль, дискомфорт во время ходьбы.
Для большинства людей трещины на пятках — это проблема, связанная с внешним видом стопы. Однако в некоторых случаях они могут доставлять немалый дискомфорт — быть болезненными, приводить к кровотечению, в результате чего есть риск их инфицирования.
Кроме того, трещины на пятках являются одним из симптомов некоторых заболеваний.
Разновидности трещин на пятках
Можно выделить следующие разновидности трещин пяток:
- поверхностные и глубокие;
- сухие (возникшие из-за чрезмерной сухости кожи) и влажные (возникшие на чрезмерно влажной коже – это явление называется мацерация);
- неинфицированные и инфицированные;
- возникшие в результате:
- эндогенных причин (дерматологических заболеваний, гормональных нарушений, заболеваний желудочно-кишечного тракта; связанных с недостатком витаминов, микроэлементов);
- внешних факторов.
Возможные причины трещин на пятках
К наиболее частым причинам образования трещин на пятках относятся состояния, связанные с местным физическим воздействием на кожу стопы: воздействие солнца, ветра и холода, перепады температуры, хлорированная вода, сухой воздух, нарушение гигиены, чрезмерный уход (частый пилинг — удаление верхнего ороговевшего слоя кожи), использование щелочного мыла, неправильно подобранная обувь.
Однако в некоторых случаях речь может идти об общих состояниях, влияющих на кожу пяток: курение и злоупотребление алкоголем, голодание, несбалансированные диеты, малое количество выпиваемой жидкости, врожденные особенности кожи (сухость, чувствительность), беременность, климакс, старение организма.
К патологиям, провоцирующим появление трещин на пятках, относят грибковые инфекции, дерматологические заболевания (псориаз, ихтиоз), заболевания желудочно-кишечного тракта, гельминтозы, состояния дефицита витаминов и микроэлементов (железодефицитная анемия, гиповитаминозы), нарушения гормонального фона (заболевания щитовидной железы, сахарный диабет), а также заболевания, приводящие к нарушению трофики (питания) нижних конечностей (нарушение иннервации и кровоснабжения).
В результате негативного воздействия окружающей среды (солнце, ветра и др.) кожа теряет эластичность, истончается, снижается функция сальных и потовых желез. Как следствие – на пятках появляются наросты толстой, грубой, сухой кожи. На фоне повышенного давления на стопу (длительное стояние, ношение тесной обуви, ожирение) могут появиться трещины. Несоблюдение питьевого режима и недостаток витаминов усугубляет проблему.
Потрескавшаяся кожа – не только эстетическая проблема, со временем она может вызывать боль при ходьбе, трещины могут кровоточить и инфицироваться. Несоблюдение гигиены и наличие сопутствующих заболеваний осложняют проблему.
Недостаточный уровень гормонов щитовидной железы (гипотиреоз) приводит к снижению обмена веществ в организме, кровоснабжения тканей, функции потовых и сальных желез. Сухая и шероховатая кожа стоп становится склонна к избыточному ороговению и появлению трещин.
Псориаз — хроническое системное заболевание с поражением кожи, ногтей, суставов. Для него характерно появление небольших красных пятен с чешуйками (псиориатических бляшек), возвышающихся над кожей, которые имеют тенденцию к увеличению, слиянию, уплотнению. Толстая и затвердевшая кожа стоп зудит и трескается. Поскольку псориаз стоп связан с высоким риском травматизации элементов сыпи, часто возникает их инфицирование.
Псориатические бляшки на коже стоп Сахарный диабет – это хроническое эндокринное заболевание, в основе которого лежит нарушение обмена веществ за счет дефицита инсулина и возникающего при этом высокого уровня глюкозы в крови. Длительное течение заболевания приводит к поражению нервов и сосудов с нарушением иннервации и кровоснабжения тканей. При неправильном уходе за стопами на их поверхности формируются язвочки и трещины, а для их заживления пациентам с сахарным диабетом требуется больше времени.
Грибок стопы может быть еще одной причиной появления трещин на пятках. Заболевание характеризуется покраснением, зудом, шелушением и утолщением кожи, появлением трещин различной глубины и размеров. Может присутствовать неприятный запах. По картине заболевания и жалобам пациента врач предполагает грибковое поражение стоп, но для подтверждения диагноза необходимо лабораторное исследование на наличие возбудителя в пораженном участке кожи.
Грибок стопы
Кератодермии – группа заболеваний кожи, для которых характерно нарушение процесса ороговения. При данном заболевании наблюдается кератоз ладоней и подошв. Кератодермия может быть диффузной (сплошное поражение кожи ладоней и стоп) и очаговой (поражение располагается в виде островков, линейно, точечно).
Кератодермия кожи стоп
У детей при кератодермии Унны-Тоста (врожденный ихтиоз ладоней и подошв) наблюдается избыточное ороговение кожи на 1-2 году жизни. Заболевание начинается с легкого утолщения кожи ладоней и подошв. Роговые наслоения гладкие, желтоватого цвета. Могут образовываться глубокие трещины.
Приобретенный ихтиоз развивается в более позднем возрасте, проявляется сухостью и шершавостью кожи с большим количеством чешуек. Поражается кожа не только туловища и конечностей, но и ладоней и подошв. Приобретенный ихтиоз является признаком других заболеваний (гиповитаминоза А, злокачественных новообразований внутренних органов, грибовидного микоза и др.).
К каким врачам обращаться при трещинах на пятках
Если смена тесной обуви, проведение гигиенических процедур не помогают избавиться от трещин на стопах, необходимо обратиться к врачу-подологу (врачу, занимающемуся диагностикой и лечением заболеваний стоп).
Для исключения заболеваний, провоцирующих возникновение трещин стоп, может понадобиться консультация , , , дерматолога или ревматолога.
Диагностика и обследования при трещинах на пятках
Для установления причин появления трещин на пятках врач может назначить комплекс лабораторно-инструментальных методов диагностики.
- Исследования на грибковое поражение кожи стоп.
Симптоматика грибка
На протекание и развитие болезни оказывают влияние физиологические особенности кожи стоп, усиленное выделение пота, нарушения в работе эндокринной системы, травмы ног. Возбудители грибка могут долгое время находиться в «спящем» состоянии, не выдавая себя симптомами. При нарушениях в организме они могут активизироваться. Эпидермофития стоп характеризуется наличием нескольких форм болезни, которые могут дополняться поражением ногтевых пластин.
Определить поражение грибком можно при наличии нескольких симптомов:
- ногтевая пластина меняет свой природный цвет: обычно фиксируется желтый или темный цвет, но ногти могут стать даже белыми или полностью черными;
- тканевый кератоз под пластиной: внешне это выглядит словно под ногтем появился жесткий нарост;
- утолщение и расслоение пластины;
- деформация ногтя: его выпячивание, рост в сторону, врастание в кожу;
- хрупкость ногтевой пластины: возможно откалывание ее части.
Когда следует обращаться к своему медицинскому сотруднику?
Позвоните медицинскому сотруднику, если у вас возникло что-либо из перечисленного ниже:
- температура поднялась до 100,4 °F (38 °C) или выше;
- озноб;
- симптомы не проходят или усугубляются;
- появляется любой из следующих симптомов на коже ладоней или стоп: твердая, теплая или горячая на ощупь кожа;
- выделения ярко-желтого или зеленого цвета;
- кровотечение;
- неприятный запах от ладоней и ступней;
- усиливающееся покраснение или отек;
- нарастающую боль или дискомфорт;
Вернуться к началу
Диагностика
Зуд, после которого треснула кожа, а в последствие мокнет и облазит, обычно свидетельствует о заражении грибком.
Для выяснения причины патологического состояния потребуется консультация специалистов:
- дерматолога;
- эндокринолога;
- сосудистого хирурга и флеболога;
- гастроэнтеролога;
- диетолога.
Подтвердить диагноз помогут следующие методы диагностического обследования:
- микроскопическое исследование эпидермиса;
- посев собранного материала для подтверждения микоза;
- биохимический анализ крови на содержание сахара и определение активности гормонов щитовидной железы;
- флебография и ультразвуковое сканирование вен;
- анализ мочи клинический и по Зимницкому для определения выводящей функции почек.
Комплексное обследование необходимо, когда у пациента присутствуют также другие симптомы заболевания.
Обращение к доктору обязательно: только специалист сможет определить, почему на пальцах ног трескается кожа, и назначит корректную схему оздоровительных мероприятий.
Терапия
Лечение грибковой инфекции на ногах проводят в амбулаторных условиях. В комплексную терапию включают аптечные и народные препараты.
При присоединении бактериальной инфекции в схему лечения добавляют противовоспалительные, антибиотические и бактерицидные средства.
Медикаменты
Грибок между пальцами с трудом поддается лечению. Терапия заболевания длится от 1 месяца до года. Быстрее и проще устраняются легкие формы патологии. Нельзя игнорировать заболевание на ранних этапах, когда появляются первые слабовыраженные симптомы. При возникновении дискомфортных ощущений на пальцах ног следует сразу посетить врача.
Противовоспалительная терапия
Воспаление снимают, используя 20-минутные ножные ванночки с добавлением перманганата марганца. После процедуры кожу подсушивают, очищают от омертвевших и отслаивающихся тканей. Затем обрабатывают антисептиком:
- делают аппликацию с борной кислотой или Резорцином,
- Фукорцином.
Когда исчезнет мокнутие, подсохнет эпителий, очаги поражения смазывают:
- зеленкой,
- Фторокортом,
- Ультраланом с кортикостероидами.
Антимикотические препараты начинают использовать после подавления воспаления.
Лечение при присоединении бактериальной инфекции
Если грибок осложнился бактериальным поражением, применяют комбинированные медикаменты. На поврежденные эпителиальные ткани наносят:
- Бетаметазон,
- Акридерм,
- Пимафукорт — мазь на основе гидрокортизона,
- Натамицин,
- Неомицин.
Системное лечение препаратами в таблетках
На фоне грибковых инфекций развиваются различные осложнения. У пациентов возникает аллергия, рожа, экзема, обостряются сопутствующие патологии.
Аллергические реакции и зуд снимают с помощью антигистаминных препаратов:
- Супрастин,
- Диазолин,
- Зиртек.
Одновременно с антиаллергенными таблетками делают инъекции 10% глюконата кальция. Чтобы вылечить заболевание, используют антимикотические лекарства в таблетках или капсулах.
Больным выписывают таблетки на основе тербинафина:
- Ламизил,
- Тербинафин-Тева.
- Орунгал,
- Ирунин.
Для купирования грибковой инфекции применяют медикаменты с флуконазолом. Таблетки с этим действующим веществом называются:
- Дифлюкан,
- Флукозан,
- Микомакс.
Основную терапию дополняют лекарствами, улучшающими определенные функции внутренних органов:
- Фестал нормализует работу кишечника, восстанавливает процесс всасывания полезных веществ.
- Трентал улучшает кровоток в ступнях.
- Арбидол и Тактивин поднимают иммунитет.
В домашних условиях
Ванночки делают по следующему рецептам:
- Содово-солевые растворы — действенное домашнее средство борьбы с грибком. Воду подогревают до 38—40 ℃. Добавляют в жидкость по 1 чайной ложке соли и соды. Парят ноги 20—30 минут. Очищают кожу от ороговевших тканей. Обрабатывают стопы местными антимикотиками. Процедуру проводят ежедневно перед сном.
- Травяные. Готовят сбор: смешивают в равных количествах ромашку, подорожник, чистотел. Кипятят 1 литр воды, всыпают 3 столовые ложки сырья. Остужают настой до 38—40 ℃. Опускают стопы в жидкость на 20 минут. Снимают с поверхности кожи омертвевшие ткани. Обрабатывают ноги антимикотическими препаратами.
Бороться с грибком помогают примочки:
- ватный диск пропитывают 9% раствором уксуса,
- прикладывают аппликацию к очагу поражения,
- обертывают полиэтиленовой пленкой, оставляют на 5 минут,
- промывают стопу теплой водой,
- смазывают пораженные участки местным антимикотиком.
Этот рецепт используют для лечения взрослых пациентов. На нежной коже детей аппликация может оставить ожог.
Все народные средства используются в комплексе с медикаментами. Применяют домашние методы по рекомендации дерматолога.
Лечение
Особое внимание надо обращать на тщательную обработку очагов поражения.
Больной должен делать ежедневные теплые ножные ванны с калием перманганатом. При этом необходимо удалить корки, вскрыть пузыри, срезать бахромку по краям эрозий, а также покрышки нагноившихся пузырьков. После ванны накладываются влажновысыхающие повязки или примочки с водным раствором сульфатов меди (0,1 %) и цинка (0,4%) или с 1 % водным раствором резорцина. После прекращения мокнутия применяется дермозолон, микозолон, а затем — спиртовые фунгицидные растворы, краска Кастеллани, и, наконец, если в этом есть необходимость, фунгицидные пасты и мази.
Эффективность лечения зависит не столько от выбора фармакологического препарата, сколько от правильного, последовательного их применения в соответствии с характером воспалительной реакции.
Фунгицидное лечение проводится до отрицательных результатов исследования на грибы.
Чрезвычайно важное значение имеет противорецидивное лечение, проводимое в течение месяца после ликвидации очагов поражения, — обтирание кожи стоп 2 % салициловым или 1 % тимоловым спиртом и припудривание 10 % борной пудрой. С этой же целью необходимо тщательно протереть внутреннюю поверхность обуви раствором формальдегида, завернуть на 2 дня в воздухонепроницаемую ткань, затем проветрить и просушить, а носки и чулки ч течение 10 мин. прокипятить.
При осложнении эпидермофитии пиококковой инфекцией назначаются антибиотики — метициллин, цефалоридин, олеандомицин, метациклин, эритромицин. Больной должен соблюдать постельный режим.