Отрубевидный лишай – это грибковое поражение кожи с определенной симптоматикой, возникающее в результате попадания в организм грибка malassezia. Часто его диагностируют в странах и регионах с теплым и жарким климатом, поэтому он получил название пляжный лишай.
Это кожное заболевание появляется у подростков и молодых людей (в дошкольном и пенсионном возрасте диагностируется крайне редко), но в группе риска находятся также люди, склонные к дерматомикозам. Заболевание имеет длительный и затяжной характер, случаются рецидивы (особенно в жаркое время года, вне зависимости от региона проживания), поэтому его нередко называют хроническим.
Лишай, как многие грибковые и вирусные заболевания, редко представляют серьезную угрозу для жизни, но он может указывать на проблемы со здоровьем и снизить качество жизни, особенно сказавшись на психологическом состоянии человека.
Что такое отрубевидный лишай
Отрубевидный, или разноцветный лишай — это хроническая болезнь кожи, имеющая грибковую природу. Проявляется в виде специфически пигментированных пятен различного размера и оттенка, без признаков воспаления. Чаще всего зоны, пораженные отрубевидным лишаем, располагаются на теле (спине, животе, шее, плечах) и волосистой части головы. Наиболее подвержены заболеванию представители обоих полов в молодом возрасте, наименее — дети младше 7 лет.
Внешние проявления болезни обычно не вызывают беспокойства, поэтому часто воспринимаются, как безобидные косметические дефекты. По этой причине патология становится хронической: пятна периодически появляются, затем исчезают, а спустя некоторое время под воздействием провоцирующих факторов болезнь снова обостряется.
Как выглядит лишай у человека
Внешнее проявление патологии очевидно – лишай сопровождается рядом признаков:
- сыпь в виде пятен разной окраски – красной, розовой, коричневатой, желтой;
- зуд, жжение, неприятные (болезненные) ощущения;
- чешуйки, пузырьковые образования на пятнышках;
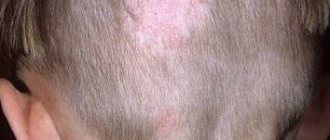
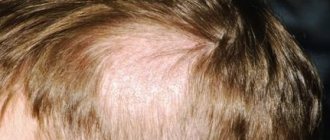
- проплешины на голове в области волосяного покрова (стригущая форма);
- повышение температуры (редко);
- недомогание, вялость.
Симптомы заболевания
При заражении отрубевидным лишаем возбудители болезни размножаются в поверхностных слоях кожи, нарушая нормальную работу клеток. В первую очередь страдают меланоциты, отвечающие за выработку пигмента меланина, благодаря которому кожные покровы и имеют ту или иную окраску. А значит, под воздействием патогенных микроорганизмов пораженные участки приобретают нехарактерный, болезненный оттенок. Отсюда и второе название отрубевидного лишая — разноцветный.
К основным симптомам отрубевидного лишая относятся:
- Пятна желтого, кофейного, алого или темно-бурого оттенков, расположенные преимущественно на спине, голове и шее, плечах и животе. У детей они также появляются на конечностях, в подмышечных впадинах и на волосистой части головы. Пораженные участки могут быть разных размеров, но обычно их величина не превышает 1 см. В дальнейшем пятна сливаются между собой, образуя существенные по величине участки пораженной кожи.
- Отсутствие признаков воспаления в виде красноты, отеков, гиперемии и болезненности при прикосновении.
- Выраженное шелушение кожных покровов на зараженных участках, усиливающееся при прикосновении.
- Отсутствие загара на пораженных областях.
Для отрубевидного лишая не характерны зуд и неприятные ощущения, поэтому проявления болезни пациенты часто ошибочно принимают за незначительные косметические дефекты, откладывая визит к врачу и полноценное лечение.
Зудеть и чесать такие пятна начинают только в случае присоединения вторичной инфекции.
Симптомы белого лишая
Как выглядят высыпания, характерные для белого лишая?
- в виде пятна или слегка приподнятые над уровнем кожи;
- цвет: бледно-розовый, телесный, тусклые оттенки белого;
- шелушение есть, но легкое, а сами чешуйки мелкие, легко отрываются, нежные;
- форма нечеткая, границы размытые;
- симметрия отсутствует;
- при надавливании цвет и форма пятна сохраняются;
- размер небольшой: от 0,5 см до 5 см, обычно не больше 2 см;
- расположение — лицо, шея, спина, плечи и верхняя половина туловища;
- зуд не характерен, а если и есть, то легкий;
- склонность к слиянию пятен — отсутствует;
- количество: любое, в зависимости от индивидуальных особенностей течения заболевания [1].
Стоит отдельно поговорить о динамике развития высыпаний при белом лишае. Обычно пятна раньше замечают люди с пигментированной кожей. Их начинает беспокоить косметический эффект. Летом пораженные участки не загорают, могут покраснеть. Высыпания за время существования проходят несколько стадий трансформации. Обычно это происходит за несколько недель, чаще — за год или чуть дольше.
Стадии развития белого лишая:
- розоватое пятно с активным шелушением, приподнято над поверхностью, на ощупь ощущается шершавость;
- пятно продолжает возвышаться, но бледнеет, шелушение уменьшается, появляются признаки гипопигментации;
- поверхность сравнивается со здоровой кожей, цвет продолжает оставаться бледнее, чем окружающие ткани;
- цвет постепенно выравнивается, дефект исчезает.
Типичный случай pityriasis alba проходит спонтанно сам по себе, не оставляя следов.
Существуют атипичные случаи белого лишая: обширная форма и пигментированная, но о них стоит говорить отдельно [4].
Причины развития
Разноцветныйлишай — это разновидность грибковых поражений кожи, из-за которых страдают роговой слой эпидермиса и волосяныефолликулы. Его возбудителями являются два вида грибов, причем заражение возможно только при длительном и близком контакте с больным. И в этом случае большую роль играют провоцирующие факторы. К ним относятся:
- ослабление иммунитета;
- гипергидроз;
- нарушение работы сальных желез;
- заболевания эндокринной системы (ожирение, сахарный диабет, синдром Иценко-Кушинга и т. д.);
- гормональный дисбаланс на фоне беременности, менопаузы или приемагормоносодержащих препаратов;
- вегето-сосудистая дистония;
- злоупотребление антибактериальными средствами личной гигиены;
- избыточное воздействие ультрафиолетовых лучей (интенсивный загар, частое посещение солярия) и регулярный перегрев тела.
Примечательно, что пациенты с отрубевидным лишаем старше 60 лет встречаются крайне редко. Это связано с естественными возрастными изменениями кожи, которые делают их менее восприимчивыми к возбудителям болезни.
У детей младше 10 лет основными причинами заражения отрубевидным лишаем являются пренебрежение правилами личной гигиены или неверный уход за кожей. В этом возрасте при сохранных защитных функциях кожных покровов организм самостоятельно справляется с атакующими его патогенными микроорганизмами, поэтому развитие болезни не происходит. Но ближе к подростковому возрасту, когда начинаются гормональные перестройки, восприимчивость организма к бактериям, вирусам и грибкам увеличивается, поэтому дети старше 10 лет заражаются разноцветным лишаем наравне со взрослыми.
Лечение белого лишая
Спешим обрадовать пациентов: белый лишай считается доброкачественным заболеванием и проходит самостоятельно даже без лечения. Другое дело, что для этого понадобится время: месяцы или даже годы. Если пятна находятся на участках кожи, скрытых одеждой, это не вызывает вопросов. Но если сыпь расположена на лице и шее, то это переносится сложнее. Особенно в подростковом возрасте и у молодых людей, когда эстетике уделяется повышенное внимание.
Как лечить белый лишай? Общие рекомендации:
- укрывать сыпь от воздействия прямых солнечных лучей (гипопигментированные пятна слишком контрастируют с загорелой кожей, возможны солнечные ожоги на месте депигментации);
- использовать увлажняющие кремы для уменьшения шелушения;
- перед выходом на улицу наносить на открытые участки солнцезащитный крем.
Если поражения обширные или нет желания ждать, что белый лишай пройдет сам по себе, можно использовать виды лечения, которые порекомендует врач-дерматолог.
Лечение отрубевидного лишая
Диагноз «отрубевидный лишай» ставится пациенту после осмотра врача-дерматолога и проведения дерматоскопии. Дополнительно можетбыть использована йодовая проба и лабораторное исследование соскоба.
Лечение отрубевидного лишаяпроводится амбулаторно вплоть до полного исчезновения симптомов болезни. Если меры были приняты вовремя, пациенту назначается местная терапия с применением противогрибковых мазей и специальных средств для отшелушивания омертвевших клеток.
Дополнительно используются иммуномодуляторы, витаминные комплексы, противогрибковые шампуни и антигистаминные препараты, если пациента беспокоит зуд. В наиболее запущенных случаях назначаются антимикотические средства для приема внутрь. Кроме этого, чтобы избежать рецидива болезни и инфицирования окружающих, проводится обработка дезинфицирующими составами одежды и постельного белья пациента.
Также большую роль играет профилактика заболевания. Предупредить развитие болезни помогут:
- своевременное решение проблемы гипергидроза (использование лечебных дезодорантов, кремов, присыпок, соблюдение правил личной гигиены, частая смена белья и пр.);
- применение качественного мыла и средств для ухода за кожей;
- регулярные водные процедуры;
- ношение одежды из натуральных, гипоаллергенных материалов;
- избегание стрессов;
- сбалансированное, богатое витаминами и микроэлементами питание.
Также специалисты рекомендуют избегать перегрева тела и вовремя обращаться за консультацией к косметологам и дерматологам, чтобы выявить проблему и начать грамотное лечение.
С чем можно спутать белый лишай?
В некоторых случаях требуется дифференцировать белый лишай со следующими патологиями:
- витилиго;
- контактный и атопический дерматиты;
- поствоспалительная гипопигментация любого происхождения (в том числе после применения лекарств);
- грибковые инфекции;
- опоясывающий лишай;
- депигментация невуса (анемический невус);
- псориаз;
- себорея;
- розовый отрубевидный лишай;
- дискоидная и нуммулярная экзема [1,3].
Что такое эритразма
Эритразма — это хроническое бактериальное заболевание, затрагивающее слой эпидермиса в глубоких складках кожи. Отличается продолжительным течением — в некоторых случаях симптомы развиваются не менее 10 лет, не доставляя пациенту существенного дискомфорта. По клинической картине эритразма схожа с грибковым поражением кожи, но современная дерматология относит ее к группе псевдомикозов.
В развитии заболевания выделяют следующие основные стадии:
- Прогрессирование. На коже появляются первые характерные пятна, их размер медленно увеличивается, развиваются дополнительные симптомы. В отдельных случаях присоединяются вторичные инфекции. Пятна постепенно сливаются друг с другом, образуя обширные участки поражения.
- Стабилизация. Новые пятна не появляются, а уже имеющиеся останавливаются в росте. Начинается шелушение кожи. Эта стадия обычно связана с изменением внешних условий, например, похолоданием, во время которого интенсивность потоотделения снижается, и состояние кожи стабилизируется.
- Обострение, или рецидив. Обычно связано с началом теплого времени года. Но в случае затяжной эритразмы болезнь постоянно развивается волнообразно, и после небольшого спада ее симптомы снова активно проявляются.
- Ремиссия. Наступает при благоприятном микроклимате, соблюдении профилактических мер и правильном уходе за кожей. Цвет пораженных зон постепенно приходит в норму, исчезают зуд и шелушение, кожные покровы восстанавливаются.
Без своевременного, грамотно подобранного лечения эритразма может привести к развитию серьезных осложнений.
Например, спровоцировать у пациентов с сахарным диабетом или ожирением экзему и присоединение вторичной инфекции. Также течение болезни усугубляют повышенная влажность и загрязненность пораженных участков. В результате ее типичные симптомы осложняются жжением, зудом и болевыми ощущениями.
Диагностика
Диагностика белого лишая, прежде всего, заключается в учете внешних проявлений заболевания. Если человек имеет очень светлую кожу, то белые пятна на теле могут быть практически незаметны. В данной ситуации осмотр кожного покрова больного происходит с помощью лампы Вуда.
Во время проведения биопсии пятна лишая можно выявить отсутствие пигментных клеток. Но стоит также отметить, что их присутствие не может говорить об исключении диагноза. Белый лишай необходимо дифференцировать от вторичных гипохромных изменений, которые могут проявляться при наличии некоторых заболеваний кожного покрова.
Признаки заболевания
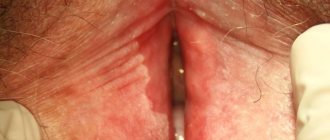
Внешне эритразма проявляется в виде светло-коричневых, кирпично-красных, бурых или желто-коричневых пятен на коже, чаще всего округлой формы и без признаков воспаления. Диаметр очагов может достигать нескольких сантиметров, причем они имеют тенденцию сливаться, образуя большие по площади пораженные области. В первую очередь пятна эритразмы появляются в складках кожи, где есть благоприятная среда для размножения бактерий.
Помимо пятен для эритразмы характерны:
- Шелушение кожи на пораженных участках, усиливающееся при прикосновении. Обычно именно с него начинается развитие болезни.
- Легкий, нерегулярный зуд. Усиливается и начинает доставлять существенный дискомфорт, только если к первичному заболеванию присоединяется вторичная инфекция.
- Отсутствие повышенной температуры, ран, язвочек и гнойников с обильными выделениями. Это отличает эритразму от большей части бактериальных кожных патологий.
- Мокнутие. Необязательный симптом, проявление которого зависит от обильности потоотделения и качества ухода за кожей.
Примечательно, что у детей симптомы эритразмы проявляются крайне редко. В группу риска входят взрослые, в первую очередь, мужчины, преимущественно с лишним весом и склонностью к избыточной потливости. При этом у мужчин обычно страдают кожные покровы в области паха, пупка и внутренней поверхности бедер, а у женщин — живот целиком, подмышечные впадины и зоны под грудью.
Что такое белый лишай?
Белый лишай (врачи называют его pityriasis alba) — это кожное заболевание, которое чаще всего встречается у детей, подростков и молодых людей. Такие высыпания известны с древних времен, Гиппократ называл их “питириаз”, что в переводе с греческого означало “покрытый мелкими отрубями”.
Точная причина его появления неизвестна. Болезнь проявляется белыми или бледно-розовыми сухими, слегка шелушащимися пятнами на коже. Они могут иметь круглую или овальную форму. После того, как пятнышко исчезает, на его месте остается участок гипопигментированной белой кожи [1].
Причины патологии
Коринебактерии, являющиеся возбудителями заболевания, в норме всегда присутствуют на кожных покровах человека. При этом развитие патологии они провоцируют только при определенных, благоприятных условиях. Коринебактерии не проникают глубже эпидермиса, а также не затрагивают ногти и волосы. Так как появление эритразмы напрямую связано с повышенной потливостью, болезнь чаще всего проявляется в летнее, жаркое время года.
Среди основных причин развития эритразмы выделяют:
- гипергидроз;
- отклонение нормального рН кожи в щелочную сторону;
- опрелости, постоянное трение и механическое повреждение кожи;
- дерматит и другие кожные заболевания;
- пренебрежение правилами личной гигиены;
- ношение синтетической, чересчур теплой одежды;
- использование некачественных уходовых средств или злоупотребление мылом с антибактериальным эффектом, что разрушает естественную защиту кожных покровов.
Эритразма передается контактным путем, чаще всего после использования одежды, постельного белья и средств личной гигиены больного. Также заразиться можно во время полового акта, при посещении бассейна или бани и при хождении босиком по земле или пляжу. При этом точно установить источник заражения удается далеко не всегда, потому что у переносчика могут отсутствовать явные внешние проявления болезни в виде характерных пятен и шелушения.
Причины возникновения
В настоящее время так и не установлено точных причин возникновения белого лишая. Медики говорят о том, что чем темнее кожа человека, тем больше вероятность появления белого лишая.
Белый лишай в большинстве случаев проявляется из-за:
- Постоянных стрессовых ситуаций
- Имеющихся хронических заболеваний органов
- Интоксикации
- Контакта кожного покрова с синтетикой
- Физического повреждения кожи
Белый лишай часто встречается у людей, которые:
- Имеют заболевания щитовидной железы
- Страдают дисфункцией системы «гипофиз – половые железы»
- Страдают повышенной свертываемостью крови
- Болеют анацидным гастритом
- Страдают атеросклерозом сосудистой системы
- Болеют астенией и истощаемостью нервной системы
Лечение эритразмы
Для постановки пациенту диагноза «эритразма» врач-дерматолог в первую очередь использует визуальный осмотр. Особенно это касается высыпаний в паховой зоне, которые имеют характерные отличительные черты в виде ярко выраженных выступов и пузырьков по краям. Также пораженные участки кожи просвечиваются лампой Вуда и проводится микроскопическое исследование соскоба, чтобы исключить другие диагнозы: отрубевидный или розовый лишай, кандидоз, дерматит или экзему.
Лечение эритразмы в первую очередь базируется на использовании антибактериальных мазей, которыми обрабатываются пораженные участки кожи.
Под их воздействием коринебактерии гибнут, и пятна постепенно светлеют, уменьшаются в диаметре и исчезают. В среднем такая терапия занимает не менее 7-10 дней. Параллельно используются:
- Антисептические средства. Обработка ими проводится перед наложением антибактериальной мази, а также после него для поддержания сухости пораженных участков и предупреждения повторного инфицирования.
- Противогрибковые препараты. Назначаются вместе с антибактериальными, так как коринебактерии по своему строению схожи с грибными мицеллами.
- Отшелушивающие мази. Помогают очистить кожу от слоя омертвевших клеток, активизируя ее регенерацию.
- Облучение ультрафиолетом. Способствует дезинфекции кожи и ее восстановлению. Пациентам полезны и естественные солнечные ванны, и физиотерапевтическое уф-облучение.
Если болезнь не перешла в запущенную стадию, использования наружных лекарственных препаратов достаточно для решения проблемы. Но в отдельных случаях, при множественных поражениях кожи, для получения нужного результата пациентам назначается системная антибактериальная терапия.
Диагностика белого лишая
Пациенты обращаются к докторам самостоятельно, так как в большинстве случаев их беспокоит появление необычных высыпаний, которые вызывают у них тревогу. Обычно обращаются напрямую к дерматологам, реже — к педиатрам или терапевтам. Постановка диагноза, как правило, не вызывает у специалиста сложностей, так как симптомы белого лишая очень характерны. Уже на первом приеме, не прибегая к дополнительным методам обследования, дерматолог определяет этот вид лишая.
Как можно подтвердить диагноз? Для этого используются дополнительные виды диагностики:
- осмотр пятна под лампой Вуда для исключения витилиго: белый лишай не флуоресцирует, цвет пятна не меняется, гипопигментация не усиливается;
- дерматоскопия при этом виде лишая выявляет область с нечеткими границами и легким шелушением, цвет волос в области пятна такой же, как и на остальном теле;
- реакция с раствором КОН для выявления грибковых поражений — отрицательная;
- микроскопия и посев на микозы — отрицательные;
- биопсия обычно не проводится, но если ее сделать, то можно обнаружить уменьшение числа меланоцитов и отсутствие следов инфекционных агентов [2,5].