- Подготовка
- Показания
- Виды хирургических вмешательств
- Органосохраняющие операции при раке молочной железы
- Лампэктомия
- Онкопластические резекции
- Оценка онкологического риска операций, включающих первичную реконструкцию
- После операции по удалению рака груди: питание, прогноз, риск рецидива
- Сколько живут после операции по поводу рака молочной железы?
- Правильное питание после операции по поводу рака молочной железы
Подготовка
В рамках подготовки к хирургическому лечению рака молочной железы пациентки проходят комплексное обследование, которое позволяет определить объем операции и возможность применения альтернативных методов противоопухолевого лечения. Выполняются стандартные лабораторные анализы, биопсия опухоли, КТ, МРТ, УЗИ, а также проводятся консультации с узкими специалистами для решения вопроса о предоперационной подготовке и выборе анестезиологического пособия.
Непосредственно на этапе планирования операции необходимо сообщить доктору обо всех принимаемых препаратах, в том числе безрецептурных лекарствах, используемых лекарственных пластырях, мазях, БАДах и др. Возможно врач проведет корректировку назначений.
Вечером накануне операции необходимо принять гигиенический душ. Последний прием пищи должен быть не позднее полуночи. Далее можно только пить жидкость, в объеме не более 350 мл. Утром перед операцией также необходимо принять душ. Если пациент принимает пероральные формы лекарств, то их нужно запить минимальным количеством воды, в идеале одним глотком. Сделать это нужно минимум за 2 часа до операции.
Непосредственно перед операцией нужно снять контактные линзы, зубные протезы, все украшения, в том числе нательные религиозные атрибуты или пирсинг, если он имеется.
Виды хирургических вмешательств
Хирургическое лечение рака молочной железы, несомненно, является основным методом комплексного лечения. Его эффективность существенно возрастает при сочетании с химиотерапией, гормональной терапией и лучевой терапией.
Одним из основных принципов лечения рака молочной железы в «Евроонко» является проведение в основном органосохраняющих операций, так и операций полного удаления молочной железы (мастэктомия), с учетом индивидуальных показаний.
Суть органосохраняющей операции при раке молочной железы заключается в удалении только очага опухоли молочной железы с небольшим количеством окружающей здоровой ткани (лампэктомия и квадрантектомия). После такой операции обычно следует курс лучевой терапии на область оставшихся тканей молочной железы и регионарных зон.
Важно знать, что при инвазивном раке обе эти операции сочетаются с обязательным удалением подмышечных лимфатических узлов — лимфаденэктомией. При неинвазивных формах рака в настоящее время полного трехуровнего удаления лимфоузлов не производится, поскольку это резко ухудшает качество жизни пациенток — развивается отёк верхней конечности (лимфедема), нарушения подвижности в плечевом суставе, а также хронические боли.
Поэтому в «Евроонко» в рамках первого комплексного обследования в обязательном порядке проводится биопсия «сторожевого» лимфоузла. Суть данной методики состоит в определения поражённости раком подмышечного лимфатического узла. Такая методика дает возможность проводить органосохраняющее лечение и сохранять подмышечные лимфоузлы, если они не поражены метастазами. Это, безусловно, положительно сказывается на качестве дальнейшей жизни пациентки. Наличие раковых клеток в «сторожевом» лимфоузле свидетельствует о высоком риске обнаружения этих клеток в отдаленных органах и тканях организма, то есть о риске развития метастазов. В этом случае выполняются МР-томография и сцинтиграфия. Мы в обязательном порядке проводим гистологическое и иммуногистохимическое исследования операционного материала (удаленных тканей молочной железы и лимфоузлов).
Секторальная резекция молочной железы
Такую операцию делают при узловой мастопатии (сборный диагноз, включающий и ситуации с уплотнением в молочной железе неизвестной природы). Кожный разрез производят либо над уплотнением, либо по краю ареолы, либо по субмаммарной складке. Удаляется уплотнение, образовавшийся дефект ткани железы ушивается, накладывается внутрикожный шов.
Особая техника секторальной резекции применяется при внутрипротоковой папилломе (обычно это маленькая опухоль, расположенная в протоке и проявляющаяся выделениями из соска). В проток вводится красящее вещество. Кожный разрез делается по краю ареолы, за соском находят прокрашенный проток, в этом месте его пересекают, выделяют к периферии от соска с тем, чтобы была удалена папиллома. Ушивается ткань железы и кожа внутрикожным швом.
Центральная резекция молочной железы
Применяется при внутрипротоковой папилломе, когда её не удаётся локализовать, при множественных внутрипротоковых папилломах, располагающихся в центральных отделах протоков. Операция приемлема в тех случаях, когда не предвидится кормление грудью. После кожного разреза, выполненного по краю ареолы, за соском пересекают все протоки. Ткань железы с центральными отделами протоков выделяют на 2–3 см и удаляют. Дефект ткани железы ушивается, накладывается внутрикожный шов.
Резекция соска
Используется при аденоме соска, — редкой доброкачественной опухоли или как диагностический этап для морфологической диагностики рака Педжета. Клиновидно резецируется сосок, накладываются узловые швы тонким шовным материалом. Часть протоков при этом пересекаются, что может осложнить последующую лактацию.
Мастэктомия
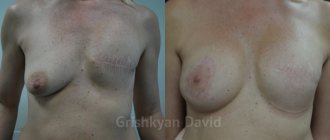
Мастэктомия — удаление молочной железы (без лимфатических узлов). Выполняется при неинвазивных формах рака (протоковый рак in situ, дольковый рак in situ), синдроме наследственного рака молочной железы, как профилактическая операция. Если не планируется одновременное воссоздание молочной железы, на груди остаётся тонкий линейный рубец. В тех случаях, когда операция сочетается с одномоментной реконструкцией молочной железы, мастэктомия производится в технике кожесохраняющей мастэктомии (удаляется сосково-ареолярный комплекс, вся остальная кожа железы сохраняется) или подкожной мастэктомии (сохраняется вся кожа железы). После таких операций остаётся «кожаный мешочек», который должен заполнить пластический хирург. Эстетический результат таких операций обычно очень хороший.
Радикальные мастэктомии
Радикальная мастэктомия предполагает удаление всей молочной железы, вместе с подлежащей жировой клетчаткой, фасциями, лимфатическими узлами. Также предполагается удаление грудных мышц, но в настоящее время существуют модификации, которые позволяют их сохранить.
Радикальная мастэктомия по Halsted
Радикальная мастэктомия, то есть операция, включающая удаление молочной железы с грудными мышцами и жировой клетчаткой 1–3 уровней, стала выполняться William Stewart Halsted с 1882 г. в Больнице Джона Хопкинса (John Hopkins Hospital, Baltimore, Maryland, USA). Первое описание операции, произведённой 13 больным, относится к 1891 г., это описание было частью статьи, посвященной заживлению ран (W. S. Halsted «The treatment of wounds with especial reference to the value of the blood clot in the management of dead spaces». John Hopkins Hospital Rep., 1890–1891. 2:255.). Удаление жировой клетчатки обусловлено нахождением здесь лимфатических узлов, которые нередко были поражены метастазами рака и представляли собой множественные плотные узлы различного размера. Анатомическое деление клетчатки производится относительно малой грудной мышцы: клетчатка кнаружи от малой грудной мышцы — это клетчатка 1 уровня, кпереди и кзади от малой грудной мышцы — 2 уровня, кнутри от малой грудной мышцы — 3 уровня. Удаление мышц объяснялось тем, что при запущенных формах болезни (которых было большинство) были поражены метастатическим процессом лимфатические сосуды, проходящие сквозь, мышцы и фасции, покрывающие мышцы.
К недостаткам операции относится деформация грудной стенки. В настоящее время показаниями к радикальной мастэктомии по W. S. Halsted являются прорастание первичной опухолью большой грудной мышцы и поражение лимфатических узлов Роттера, а также выполнение паллиативных операций.
Модифицированная радикальная мастэктомия по Patey & Dyson
D. H. Patey и W. H. Dysonв 1948 г. предложили модифицированную методику радикальной мастэктомии, отличающуюся от операции W. S. Halsted сохранением большой грудной мышцы. В блок удаляемых тканей включается молочная железа, малая грудная мышца и лимфатические узлы 1–3 уровней. Операция в большинстве случаев не уступает по эффективности операции Холстеда, её преимуществом является меньшая травматичность и меньшая деформация грудной стенки. В то же время, не всё просто с остающейся большой грудной мышцей. При удалении малой грудной мышцы неизбежно пересекается 1–2 мелких нервных веточек (латеральный пекторальный нерв и ветвь медиального пекторального нерва), иннервирующих наружную часть большой грудной мышцы. Впоследствии, конечно, это приводит к атрофии наружной части большой грудной мышцы.
Модифицированная радикальная мастэктомия по Madden
Модификация радикальной мастэктомии по J.L Madden предполагает сохранение обеих грудных мышц и удаление клетчатки I и II уровней.
Радикальная мастэктомия с сохранением грудных мышц
Является вариантом модифицированной радикальной мастэктомии, разработанным в ФГБУ РОНЦ им. Н. Н. Блохина РАМН. Подразумевает удаление молочной железы, удаление клетчатки I–III уровней без удаления малой грудной мышцы в отличие от операции Patey & Dyson. Преимуществом операции является полное удаление клетчатки и сохранение мышц, и их иннервации.
Паллиативная мастэктомия
Все предыдущие операции, выполняющиеся при раке, носили название «радикальная». Тем самым подразумевалось, что болезнь удаляется с мельчайшими «корнями» и не должна вернуться, операция была направлена на предотвращение развития метастазов. В других случаях, когда опухоль уже дала метастазы или когда местное распространение болезни столь велико, что наиболее вероятно после операции последует развитие метастазов, операция не может претендовать на название радикальной. В таких случаях она может выполняться с паллиативной целью, то есть с целью устранить непосредственные неприятности, связанные с наличием опухоли, — распад опухоли, кровотечение; либо с целью уменьшения объёма опухолевой ткани и создания условий для более эффективного лекарственного лечения.
Интервью с Сарухановым Георгием Михайловичем
Саруханов Георгий Михайлович – пластический хирург, имеющий огромный опыт проведения пластических операций на груди. Выполнено более 3000 различных видов маммопластики. Владеет множеством методик увеличения, уменьшения, подтяжки груди. Активно занимается научной деятельностью, имеет множество публикаций в специализированных журналах, регулярно выступает с докладами на российских и международных конференциях и конгрессах.
Георгий Михайлович, мы хотели бы задать Вам несколько вопросов, как пластическому хирургу, обладающему абсолютным авторитетом в области маммопластики, сделавшему огромное количество подобных операций и, на наш взгляд, понимающему психологию пациенток, решившихся на пластическую операцию на груди. Популярность маммопластики не спадает на протяжении многих лет. Как Вы считаете, почему женщины идут на подобные операции?
Идеальная женская грудь
Красивая женская грудь испокон веков считалась одним из главных достоинств и предметом гордости прекрасной половины человечества. Женское тело всегда было неиссякаемым источником вдохновения и вечной музой для всех художников, поэтов и музыкантов. Конечно же, каноны красоты женской груди менялись с течением времени и не всегда большая пышная грудь была в «моде». Тем не менее непосредственно форма груди, независимо от ее размера, является, по моему мнению, главным критерием оценки женщин и побуждающим фактором для обращения к нам, пластических хирургам.
А Вы как мужчина, а не пластический хирург поддерживаете данное стремление женщин? Были ли у Вас случаи, когда к Вам приходили с просьбой увеличить грудь, например, до 6-го размера или уменьшить до 1-го? Как Вы относитесь к таким пожеланиям пациенток?
Наверное, каждая женщина хочет нравиться не только мужчинам, но и себе, в первую очередь. Ведь стремление к гармонии, совершенству – это естественное природное желание. Не вижу ничего «предосудительного» в том, что хочется быть красивой и любимой, жить в «ладу» с самим собой, как говорится. Конечно же, все мы разные в своих вкусах, взглядах и желаниях. Поэтому в нашей практике мы сталкиваемся иногда и с «нестандартными» запросами. И если предложения, как Вы говорите «увеличить до 6-го размера или уменьшить до 1-го», являются вполне адекватными, обоснованными, а главное – не нанесут вреда здоровью и не приведут к серьезным осложнениям, то мы идем навстречу и соглашаемся провести операцию.
Какой из видов пластики груди Вам удается лучше всего?
Лучше всего удается та операция, к которой ты подошел продуманно, всё взвесив и избрав правильную тактику и методику. Главная удача – это получение такого результата, который нравится не только тебе, как исполнителю (а большинство хирургов достаточно самокритично относятся к проделанной работе), но и доставляет огромную радость и удовлетворение пациенту. Вот тогда ты чувствуешь, что не зря выбрал такую интереснейшую и уникальную специальность…
Хорошо, тогда давайте разберем каждый вид операции на груди по отдельности.
Органосохраняющие операции при раке молочной железы
История развития органосохраняющих операций при раке молочной железы относительно коротка. Такие операции стали возможны благодаря сочетанию трёх основных факторов: 1) более раннему выявлению болезни; 2) осознанию того, что расширение объёма операции при ранних формах рака не приводит к улучшению выживаемости больных; 3) применению лучевого воздействия на сохранённую молочную железу как мощного средства снижения вероятности местного рецидива.
G.Crile Jr. в 1975 г. представил10-летние результаты рандомизированного исследования, сравнивающего органосохраняющую операцию частичную мастэктомию (partial mastectomy) с тотальной мастэктомией. В группах сравнения было по 42 больных первично операбельным раком. Смертность от рака за 10 лет составила 34% и 38% соответственно.
Отзывы пациентов
Ирина Кашеварова: Уже 9 лет я борюсь раком молочной железы, начала эту борьбу в Израиле, там меня прооперировали, и сделали первую химиотерапию. Тогда еще несколько другие лекарства были. На мой уже «профессиональный» взгляд все было сделано качественно и лечили меня великие врачи, да и до сих пор лечит профессор Инбар, только я теперь из Москвы не выезжаю. Мир оказался маленький, когда я спросила по телефону почти 9 лет назад своего приятеля врача из США, который давно туда уехал, где мне делать процедуры с лекарствами, он мне посоветовал своего знакомого доктора Аронова и когда, узнав, назвал адрес, оказалась, что это у меня во дворе. Невероятно. Да. Теперь рецидив вновь, я уже устала бороться, но мне всего 44 года и я все же буду это делать. Все в клинике Медис и сам доктор Саша мне безмерно помогают жить.
Жанна Ашерова: Мою маму мы сразу стали лечить по максимуму, изучив весь «рынок» медуслуг. Продали квартиру, которую сдавали и вложили все в лечение. Я буквально стала почти профессором в РМЖ. И сейчас, оглядываясь назад, понимаю, что не все сделала правильно. Было неправильно идти по совкому пути, а онкоцентр советского разлива это совок. Да, мы нашли лучшего там хирурга, мы все организовали, чтобы сделали операцию. Но покрутившись там, ушли в частную клинику, сначала в одну, но оттуда сразу перешли в Медис. И вот об этом ни секунду не жалела.
Лампэктомия
Минимальное по объёму удаляемой ткани молочной железы хирургическое вмешательство — лампэктомия (lump — глыба, кусок, комок), было разработано в ходе исследований Национального проекта дополнения операций на молочной железе и кишечнике (США, NSABBP). В исследование входили больные с величиной опухоли не более 4 см. Сравнивались группы больных с разными видами лечения: лампэктомией (1-я группа), лампэктомией с лучевой терапией (2-я группа), модифицированной радикальной мастэктомией (3-я группа).
При 12-летнем наблюдении местный рецидив в молочной железе развился у больных 1-й группы в 35%, 2-й группы — в 10%. Достоверные различия общей выживаемости и выживаемости без отдалённых метастазов между сравниваемыми группами отсутствовали. Общий вывод о равной эффективности органосохраняющего лечения и радикальной мастэктомии подтвержден и при 20-летнем наблюдении. Частота местного рецидива после лампэктомии составила 39,2%, после лампэктомии с облучением — 14,3%.
С точки зрения техники операций, органосохраняющие операции первого этапа (парциальная мастэктомия, квадрантэктомия, радикальная резекция) в их первоначальном виде (широкие клиновидные резекции без дополнительного восстановления формы железы) ушли в прошлое. Современные органосохраняющие операции это лампэктомия и онкопластическая резекция. Подробный анализ мирового опыта об онкологическом риске органосохраняющих операций представлен далее.
Обретя собственный опыт в выполнении лампэктомии, мы пришли к необходимости её модифицировать. Модификация касается двух моментов: опухоль удаляется обязательно с запасом здоровых тканей вокруг неё, обязательно производится ушивание ткани железы. Для опухолей небольшого размера (до 1–2 см) лампэктомия остаётся лучшей операцией: нетравматичной и элегантной. При больших размерах опухоли или при её центральной локализации для сохранения формы железы возникает необходимость в привлечении дополнительных усилий по перемещению тканей, и / или вмешательства на контралатеральной железе для сохранения симметрии, то есть необходимость в выполнении онкопластических резекций.
Диагностические тесты инновационного характера
Вы можете заказать у нас отдельно:
- тест Онкотайп (Oncotype DX) — для прогноза метастазирования рака (около 6 тысяч $)
- тест Oncofocus — таргетный (индивидуальный) подбор химиотерапии из Кэмбриджа (стоимость всего около 3 т. $)
- тест Prosigna — новинка, утвержденная FDA, как наиболее эффективное средство борьбы с рецидивом РМЖ (стоимость теста более 5 тысяч $)
- ПЭТ КТ с экспертным заключением сразу от двух экспертов!
Во время обследования чрезвычайно важно, какой именно вид биопсии будет проведен. На сегодняшний день в РФ проводится стереотаксическая или аспирационная тонкоигольная биопсия или же толстоигольная биопсия. При подозрении на рак груди необходима именно толстоигольная биопсия: за счет забора большего участка ткани молочной железы, такая биопсия дает возможность получить достаточно гистологического материала для ИГХ и постановки точного диагноза при раке груди. Тонкоигольная биопсия окажется не показательной, ее возможно использовать лишь для анализа лимфоузлов. Толстоигольная биопсия необходима и когда образование не прощупывается или находится глубоко в тканях железы. При этом используется рентген или ультразвук, чтобы определить место введения иглы.
Онкопластические резекции
Термин «онкопластическая резекция» общепринят в мировой литературе, подразумевает под собой выполнение резекции молочной железы по поводу рака с использованием методов пластической хирургии для восстановления формы железы, возможно также совмещение с одновременным оперативным вмешательством на противоположной железе для восстановления симметрии.
Одна из первых операций, которую можно отнести к онкопластическим резекциям (термин «онкопластическая резекция» был предложен позже), это реконструкция молочной железы по A.Grisotti — наиболее успешный метод восстановления формы железы после удаления её центрального отдела. После резекции центрального отдела железы вместе с соском и ареолой от медиального края образовавшейся раны вертикально вниз производится кожный разрез, который затем продляется латерально по субмаммарной складке. Ниже раневого дефекта часть кожи деэпидермизируется, оставляется островок кожи, соответствующей по размерам ареоле. В проекции вертикальной части кожного разреза ткань железы рассекается на всю толщу до субмаммарного пространства, мобилизуется весь нижне-наружный квадрант железы. Мобилизованная ткань железы ротируется, её часть, располагающаяся под кожным островком, перемещается в центральный отдел и подшивается. В последующем может быть выполнен татуаж вновь созданной «ареолы» и пластика соска.
В России период выполнения онкопластических резекций стартовал с начала 90-х годов, когда была предложена операция, использующая технику редукционной пластики перевернутого «Т». Операция выполнялась при нижних локализациях опухоли, обязательной была редукционная пластика противоположной железы.
В настоящее время вариантов онкопластических резекций очень много, можно сказать, что их столько, сколько пациенток. Техника и ход операции диктуется онкологической ситуацией, формой молочных желёз, особенностями состояния тканей, излюбленными приёмами хирурга.
Органосохраняющие операции не являются автоматически адекватным видом лечения. Необходимо тщательное обследование пациенток, которым планируется такая операция. Лучше сделать мастэктомию, чем несоответствующую онкологическим критериям органосохраняющую операцию.
«Чистота» краёв резекции — главный показатель адекватности органосохраняющей операции. Органосохраняющая операция признается радикальным вариантом местного лечения только в сочетании с лучевой терапией.
Оценка онкологического риска операций, включающих первичную реконструкцию
В нашей клинике выполняется широкая панель онкологических операций, включающих одновременную реконструкцию молочной железы. Возникает вопрос: это безопасно? Не провоцирует ли дополнительная операция быстрое развитие метастазов?
Для ответа на эти вопросы нами были проанализированы сведения о 503 больных РМЖ I — III стадий, получавших лечение в ФГБУ РОНЦ им. Н. Н. Блохина РАМН в 1992—2002 гг. В основную группу вошли 124 больные, средний возраст 41,5 года (24–67). Женщины были оперированы в объеме радикальной мастэктомии с сохранением грудных мышц в сочетании с первичной реконструкцией молочной железы: экспандером (n=14) или кожно-жировым лоскутом на широчайшей мышце спины с использованием эндопротеза (n=18), или поперечным ректоабдоминальным лоскутом на мышечной ножке (n=92). Контрольную группу составили 379 больных, средний возраст 40,1 года (26–79). 145 больным выполнены органосохраняющие операции, 234 — радикальная мастэктомия с сохранением грудных мышц. Группы были сопоставимы по основным факторам, оказывающим влияние на прогноз (стадия, возраст, проводимое лечение). Лекарственное и лучевое лечение проводились по общим принципам. Медиана длительности прослеженности 63,7 (20,4–140,5) месяца.
Частота местных рецидивов составила:
- в молочной железе после органосохраняющих операций — 4,1%;
- после модифицированной радикальной мастэктомии — 1,7%;
- после модифицированной радикальной мастэктомии с первичной реконструкцией — 1,6% (p>0,05).
За весь срок наблюдений рецидив болезни (то есть не только местно, а в любых органах и тканях) наблюдался в 18,6±3,5% в группе с реконструкцией молочной железы (у 23 больных) и в 18,2±2,0% в контрольной группе (у 69 больных, p>0,05). Кривые безрецидивной выживаемости и общей выживаемости в сравниваемых группах статистически не различаются.
По данным многофакторного анализа факт выполнения первичной реконструкции молочной железы не влияет на развитие рецидива болезни. Анализ факторов, влияющих на рецидив болезни, показывает преобладающее влияние таких известных факторов, как критерии T, N, возраст, проведение химиотерапии. Факт проведения первичной реконструкции не оказывал статистически значимого влияния на процесс рецидивирования опухоли. Таким образом, первичная реконструкция молочной железы может безопасно выполняться больным РМЖ.
Однако, чем больше объем операций, тем вероятнее осложнения их заживления, особенно у пациенток при сопутствующем сахарном диабете, ожирении и длительном курении. У них длительное заживление раны может отсрочить проведение адъювантной лучевой терапии, химиотерапии. Поэтому для больных с планируемой адъювантной химиотерапией или лучевой терапией, имеющих перечисленные факторы, ухудшающие заживление раны, предпочтительнее отказаться от первичной реконструкции.
| Подробнее о лечении рака молочной железы в «Евроонко»: | |
| Хирурги-онкологи-маммологи | от 5 100 руб |
| Удаление опухоли молочной железы | от 101 200 руб |
| Скорая онкологическая помощь | от 12 100 руб |
После операции по удалению рака груди: питание, прогноз, риск рецидива
Хирургия — наиболее радикальный метод лечения онкологических заболеваний. Но, даже если опухоль полностью удалена, и врач констатировал ремиссию, в будущем сохраняется риск рецидива. Каждая женщина, успешно прошедшая лечение, должна находиться под наблюдением у врача.
Посещать маммолога придется раз в несколько месяцев. Со временем врач будет приглашать на осмотры все реже, спустя 5 лет — примерно раз в год (если в течение этого времени не возникало рецидивов). Спустя 6–12 месяцев после хирургического вмешательства врач назначит маммографию, затем ее нужно будет проходить ежегодно. По отдельным показаниям назначают регулярные осмотры гинеколога, определение плотности костей и другие исследования.
Ход операции
Вмешательство может длиться от 1 до 3 часов, в зависимости от распространенности онкологического заболевания. Применяется общий наркоз.
Радикальная мастэктомия при РМЖ проходит в несколько этапов:
- Обеззараживание операционного поля.
- Оперативный доступ – формирование разрезов.
- Удаление железистой ткани.
- Удаление подмышечной клетчатки с лимфоузлами, а также расположенной по ходу подключичной вены, в подлопаточной и подключичной областях, в пространстве между мышцами груди.
- Постановка дренажей.
- Наложение швов и перевязка.
Сколько живут после операции по поводу рака молочной железы?
Средняя продолжительность жизни после операции по удалению рака молочной железы оценивается по показателю пятилетней выживаемости. Он обозначает процент пациентов, которые остаются живы в течение пяти лет с того момента, когда был установлен диагноз. Пятилетняя выживаемость при раке молочной железы в первую очередь зависит от стадии, на которой начато лечение:
- I стадия — практически 100%.
- II стадия — 93%.
- III стадия — 72%.
- IV стадия — 22%.
Помимо стадии, играют роль и такие факторы, как возраст, общее состояние здоровья женщины, тип опухоли, образ жизни. Специальных рекомендаций, которые помогли бы существенно улучшить прогноз выживаемости после операции по поводу рака молочной железы, не существует. Нужно в целом вести здоровый образ жизни: правильно питаться, поддерживать физическую активность, следить за массой тела, избегать курения и алкоголя.
Показания:
- размер опухоли больше 5 см (1 квадрант);
- отсутствие эффекта от других методов терапии или противопоказания к ним;
- множественные кисты (рецидивирующий поликистоз) или узлы;
- неполное удаление раковых клеток при предыдущей операции;
- масштабное воспаление молочной железы, сопровождающееся обширным нагноением;
- неинвазивная форма рака;
- большая опухоль с признаками распада (паллиативная мера);
- профилактика онкологии второй молочной железы, если уже поставлен диагноз и обнаружены BRCA-мутации;
- филлоидная опухоль;
- II-III стадия рака и боли в обеих молочных железах;
- опухоль диаметром от 2 см, расположенная около соска, на фоне болей в груди.
Правильное питание после операции по поводу рака молочной железы
После лечения организм восстанавливается, поэтому он должен получать достаточное количество белка. В ближайшее время после операции не стоит переживать о лишних калориях, даже если у вас есть избыточная масса тела. Сейчас важно восстановиться. Сбросить вес можно потом.
Некоторые вещества, которые содержатся в растительных продуктах, помогают укрепить здоровье и снизить риск рецидива:
- Фитоэстрогены, которые содержатся в сое, согласно результатам некоторых исследований, помогают снизить риск рецидива эстроген-позитивного рака. В ходе других исследований не было обнаружено такого эффекта.
- Антиоксиданты содержатся во многих фруктах и овощах, особенно много их в брокколи, чернике, моркови, манго. Они помогают защитить клетки от повреждения.
- Ликопин — один из антиоксидантов, который придает красный цвет томатам и розовый — грейпфруту.
- Бета-каротин придает оранжевый цвет моркови, абрикосам. Есть некоторые данные в пользу того, что он помогает предотвращать рак.
Стоит ли принимать биологически активные добавки? Диетологи считают, что рацион, богатый разнообразными свежими продуктами, намного лучше, чем БАДы.
Список литературы:
- С. М. Портной, С. Н. Блохин, Х. С. Арсланов, и др. Оценка онкологического риска одномоментных реконструктивных операций при раке молочной железы. Вопросы онкологии, 2008, № 6, 720–723.
- Effect of radiotherapy after breast-conserving surgery on 10-year recurrence and 15-year breast cancer death: meta-analysis of individual patient data for 10 801 women in 17 randomised trials Early Breast Cancer Trialists’ Collaborative Group (EBCTCG)* Lancet 2011; 378: 1707–16.
- Болотина Л.В., Закиряходжаев А.Д., Малыгин С.Е., Медведев С.В., Пак Д.Д., Петровский А.В., Портной С.М., Рожкова Н.И., Рассказова Е.А., Сарибекян Э.К., Стенина М.Б., Трофимова О.П., Тюляндин С.А., Фролова М.А., Хмелевский Е. В. Клинические рекомендации по профилактике, диагностике и лечению больных раком молочной железы. Медицинский алфавит. 2014. Т. 1–2. № 8. С. 32–49.
- Портной С.М., А. Ю. Сребный. Хирургический метод лечения рака молочной железы. В: «Актуальные аспекты клинической маммологии». Под ред. Е. Б. Полевой и С. М. Портного. «Авторская Академия», Москва, 2014. С. 74–115.
Запись на консультацию круглосуточно
+7+7+78
Преимущества клиники «Меланома Юнит»
- Российские специалисты клиники прошли стажировку в Израиле и утверждены профессурой.
- Регулярно все доктора обучаются в Европе и США, многие занимаются преподаванием.
- Раз в месяц в Москве консультируют лучшие израильские врачи (вы можете узнать цену на консультацию по поводу мастэктомии по телефону).
- План лечения каждой пациентки согласуется с израильским центром, куда направляются все документы.
- Протоколы терапии соответствуют рекомендациям NCCN (National Comprehensive Cancer Network) – национальной комплексной сети по борьбе с раком, в которой объединены 28 американских онкоцентров.
- Стоимость мастэктомии, озвученная пациентке на ресепшен, окончательная, она не будет увеличена в процессе лечения.